Aceste informaţii vă vor ajuta să vă simţiţi pregătit pentru citoscopie (sis-TOS-koh-pee) şi pentru procedurile aferente în cadrul MSK. Acestea descriu citosopii făcute în sala de operaţii.
Despre citoscopia dumneavoastră
Citoscopia este o procedură prin care doctorul dumneavoastră poate să vă consulte uretra, vezica urinară şi deschiderile către uretre (tuburile care duc urina de la rinichii dvs. către vezica urinară) (vezi Figura 1). Aceasta este efectuată pentru a detecta probleme în tractul dvs. urinar şi în vezica urinară, probleme precum blocaje ale uretrei sau tumori în vezica urinară.
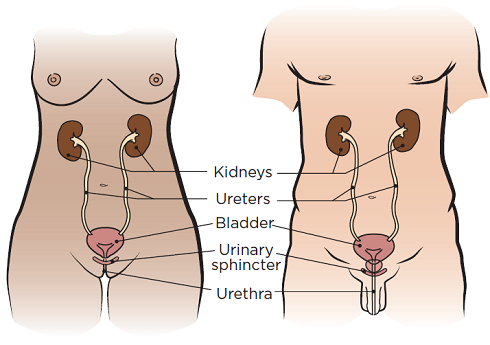
Figura 1. Sistemele urinare feminine (stânga) şi masculine (dreapta)
O citoscopie se realizeză folosind un dispozitiv subţire, tubular şi luminat denumit citoscop. Doctorul dumneavoastră vă va pune citoscopul în uretră şi îl va mişca încet în vezica dvs. urinară. Cu ajutorul citoscopului se pot introduce mici instrumente chirurgicale pentru a îndepărta pietre, mici excrescenţe (prin ardere) sau pentru a lua mici eşantioane de ţesut pentru biopsie.
Alte proceduri
În timpul derulării citoscopiei, este posibil să aveţi parte de una sau mai multe dintre următoarele proceduri:
- Rezecţie transuretrală a unei tumori în vezica urinară (TURBT). În timpul unei TURBT, doctorul dvs. va scoate tumoarea folosind un instrument care traversează citoscopul.
-
Ureteroscopie (YER-eh-ter-OS-koh-pee). În timpul unei ureteroscopii, doctorul dumneavoastră va introduce un tub subţire denumit uretroscop prin uretra, vezica urinară şi ureter. Această procedură se realizează pentru a vedea dacă ceva blochează sau stă în calea fluxului de urină.
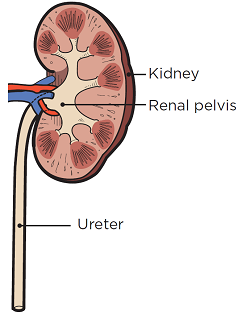
Figura 2. Părţi din rinichiul dumneavoastră
- Pielogramă retrogradă. În timpul unei pielograme retrograde, doctorul dvs. va ghida catetere (tuburi flexibile) mici şi subţiri până la rinichi prin uretrele dumneavoastră. Acesta va injecta substanțe de contrast prin catetere în rinichii dvs. Apoi vi se va face o radiografie a pelvisului renal şi a uretrelor ( vezi figura 2). Substanța de contrast face ca aceste zone să iasă în evidenţă astfel încât doctorul dvs. să le vadă mai bine. Această procedură se realizează pentru a verifica dacă ceva blochează sau stă în calea fluxului de urină.
- Îndepărtarea pietrelor sau a cheagurilor de sânge din vezica dvs.urinară.
- Plasarea, înlocuirea sau înlăturarea stenturilor ureterale. Stenturile vor menţine ureterele dvs.deschise. Acestea ajută fluxul de urină care vine dinspre rinichi spre vezica dvs. urinară. Dacă funcţia rinichiului dvs. s-a îmbunătăţit, doctorul dumneavoastră poate decide să îndepărteze stentul (stenturile) şi s-ar putea să aveţi nevoie de o înlocuire.
- Injecţii cu botox în vezica urinară. În timpul unei injectări cu botox în vezica urinară, doctorul va folosi un ac pentru a injecta botox în vezica dvs. urinară. Botox-ul este un preparat cu uz medicinal folosit pentru tratarea problemelor musculare care duc la spasme. Injecţia cu botox va ajuta la reducerea spasmelor vezicii urinare şi a incontinenţei. Incontinenţa reprezintă pierderi de urină (pipi) sau de scaun (excremente) pe care nu le puteţi controla.
Înainte de procedura dumneavoastră
Întrebaţi despre medicamentele dvs.
Comunicaţi-i doctorului dvs. ce medicamente luaţi, inclusiv cele cu şi fără prescripţie medicală, plasturi, creme şi suplimente pe bază de plante. Este posibil să trebuiască să nu mai luaţi o parte din ele înainte să vi se facă procedura.
Dacă luaţi medicamente pentru subţierea sângelui, întrebaţi-l pe doctorul care vi le-a prescris când puteţi să vă opriţi din a le mai lua. Medicamentele pentru subţierea sângelui se folosesc pentru a trata cheagurile de sânge sau pentru a preveni un atac de cord sau un atac cerebral. Exemplele includ:
- aspirina
- warfarina (Coumadin®)
- dalteparină (Fragmin®)
- heparină
- tinzaparină (Innohep®)
- enoxaparină (Lovenox®)
- clopidogrel (Plavix®)
- cilostazol (Pletal®)
- dabigatran (Pradaxa®)
- apixaban (Eliquis®)
Comunicaţi-i doctorului dumneavoastră dacă aţi avut în trecut o reacţie alergică la substanțe de contrast.
Organizaţi-vă în aşa fel incât cineva să vă poată lua acasă dacă este nevoie.
Dacă sunteţi anesteziat (medicamente care să vă facă să dormiţi în timpul procedurii), trebuie să aveţi o persoană responsabilă care să vă ia acasă după procedură. O persoană responsabilă este cineva care vă poate ajuta să ajungeţi acasă în siguranţă. Aceasta ar trebui să poată contacta echipa medicală dacă au orice fel de îngrijorare. Asiguraţi-vă că aţi planificat acest lucru înainte de ziua procedurii.
Dacă nu aveţi o persoană responsabilă care să vă ia acasă, sunaţi la una dintre agenţiile de mai jos. Aceştia vor trimite o persoană care va merge acasă cu dumneavoastră. Există o taxă pentru acest serviciu şi va trebui să dispuneţi de mijlocul dvs. de transport. Este în regulă să folosiţi un taxi sau un serviciu auto dar tot veţi avea nevoie ca o persoană responsabilă să fie cu dvs.
| Agenţii în New York | Agenţii în New Jersey |
| VNS Health: 888-735-8913 | Caring People: 877-227-4649 |
| Caring People: 877-227-4649 |
7 zile înaintea procedurii dvs.
Respectaţi recomandările doctorului dvs. în ceea ce priveşte administrarea aspirinei
Aspirina poate provoca sângerări. Dacă luaţi aspirină sau un medicament care conţine aspirină, este posibil să trebuiască să modificaţi doza luată sau să încetaţi să o luaţi timp de 7 zile înainte de procedura dvs. Respectaţi recomandările doctorului dvs. Nu vă opriţi din a lua aspirină decât dacă doctorul vă recomandă acest lucru.
Pentru mai multe informaţii, citiţi How To Check if a Medicine or Supplement Has Aspirin, Other NSAIDs, Vitamin E, or Fish Oil.
opriţi administrarea de vitamina E, multivitamine, remedii naturiste şi alte suplimente alimentare
Vitamina E, multivitaminele, remediile naturiste şi alte suplimente alimentare pot provoca sângerări. Opriţi administrarea lor cu 7 zile înainte de procedura dumneavoastră. În schimb, dacă doctorul dvs. vă face alte recomandări, respectaţi-le pe acestea.
Pentru mai multe informaţii, citiţi Herbal Remedies and Cancer Treatment.
2 zile înaintea procedurii dvs.
Opriţi administrarea de medicamente anti-inflamatoare nesteroidiene (NSAID)
NSAID, cum ar fi ibuprofenul (Advil® şi Motrin®) şi naproxenul (Aleve®) pot provoca sângerări. Opriţi administrarea lor cu 2 zile înainte de procedura dvs. În schimb, dacă doctorul dvs. vă face alte recomandări, urmaţi-le pe acestea.
Pentru mai multe informaţii, citiţi How To Check if a Medicine or Supplement Has Aspirin, Other NSAIDs, Vitamin E, or Fish Oil.
Ziua de dinaintea procedurii dvs.
Notaţi-vă ora stabilită pentru procedura dvs.
Un membru din echipa medicală vă va suna după ora 14:00 cu o zi înainte de procedura dvs. Dacă procedura dvs. este programată într-o zi de luni, veţi fi sunat în vinerea de dinainte. Dacă nu primiţi niciun telefon până la ora 19:00, sunaţi la 212-639-5014.
Membrul echipei medicale vă va comunica la ce oră să ajungeţi pentru procedura dvs. De asemenea, vă va reaminti unde trebuie să mergeţi.
Aceasta va fi una dintre următoarele locaţii:
-
Centrul Prechirurgical (PSC) de la etajul 2
1275 York Avenue (între străzile East 67th şi East 68th)
New York, NY 10065
liftul M până la etajul 2 -
Centrul Prechirurgical (PSC) de la etajul 6
1275 York Avenue (între străzile East 67th şi East 69th)
NewYork, NY 10065
liftul B până la etajul 6
Instrucțiuni pentru mâncat și băut: 8 ore înainte de a ajunge
|
Ziua procedurii dumneavoastră
Instrucțiuni pentru băut: 2 ore înainte de a ajunge
| Nu mai beți cu două ore înainte de a ajunge. Nici apă. |
Lucruri de reţinut
- Faceţi un duş cu apă şi săpun. Puteţi să vă spălaţi pe dinţi şi să vă clătiţi gura.
- Nu folosiţi niciun fel de loţiune, cremă, deodorant, machiaj, pudră, parfum sau apă de colonie.
- Nu purtaţi niciun obiect metalic. Scoateţi-vă toate bijuteriile, inclusiv piercing-urile.
- Lăsaţi toate obiectele de valoare (cum ar fi cărţile de credit, bijuteriile şi carnetul de cec-uri) acasă.
- Luaţi la dumneavoastră doar bani pentru cumpărături mărunte (cum ar fi un ziar).
Where to park
MSK’s parking garage is on East 66th Street between York and 1st avenues. If you have questions about prices, call 212-639-2338.
To get to the garage, turn onto East 66th Street from York Avenue. The garage is about a quarter of a block in from York Avenue. It’s on the right (north) side of the street. There’s a tunnel you can walk through that connects the garage to the hospital.
There are other parking garages on:
- East 69th Street between 1st and 2nd avenues.
- East 67th Street between York and 1st avenues.
- East 65th Street between 1st and 2nd avenues.
La ce să vă aşteptaţi
Asistenta dvs. vă va introduce o linie intravenoasă (IV) în venă. Linia intravenoasă va fi folosită pentru a vă administra anestezia (medicament care vă va face să dormiţi) înaintea şi în timpul procedurii.
După ce veţi adormi, doctorul vă va face citoscopia şi orice altă procedură de care aveţi nevoie. Este posibil ca la finalul citoscopiei să vi se ataşeze un cateter urinar (Foley) la vezica urinară pentru a ajuta la drenarea urinei într-o pungă.
Procedura va dura maxim o oră.
După procedură
În spital
Când vă veţi trezi, veţi fi în Camera de îngrijire post anestezie (PACU). O asistentă vă va monitoriza temperatura corpului, pulsul, presiunea sangvină şi nivelurile de oxigen. De asemenea se va verifica volumul de urină pentru a se asigura că fluxul de urină nu este blocat.
Este posibil să aveţi în continuare cateterul urinar în vezica urinară. Acesta va fi scos înainte de a fi externat sau la câteva zile după ce procedura a fost realizată.
- Dacă cateterul este înlăturat înainte de a merge acasă, este obligatoriu să urinaţi înainte de a fi externat.
- Dacă plecaţi acasă cu cateterul ataşat, asistenta dvs. vă va arăta cum să aveţi grijă de el înainte de a ieşi din spital.
Asistenta vă va oferi informaţiile importante pentru externare atât dvs., cât şi îngrijitorului dvs. înainte de a pleca acasă.
Acasă
- Este posibil ca acasă să aveţi nevoie să luaţi medicamente, cum ar fi antibiotice pentru a preveni infecţiile, sau medicamente pentru durere. Urmaţi instrucţiunile pe care le primiţi de la personalul medical.
- Nu conduceţi timp de 24 de ore de la efectuarea procedurii.
- Întrebaţi-vă medicul când vă puteţi întoarce la muncă.
- Beţi 8 căni (225 grame) de lichide în fiecare zi în primele 2 săptămâni după realizarea procedurii. Evitaţi să beţi lichide după ora 20:00 astfel încât să nu trebuiască să mergeţi la baie în timpul nopţii.
- Asiguraţi-vă că vă odihniţi suficient.
Modificări la urinare
Cel mai probabil veţi avea sânge în urină (hematurie) după realizarea procedurii. Aceasta ar trebui să dispară în decurs de o săptămână.
De asemenea, este posibil să urinaţi mai frecvent decât de obicei şi e posibil să simţiţi durere sau usturime la urinare. Aceste simptome pot dura 3-4 săptămâni, dar ar trebui să se amelioreze pe măsură ce vă veţi vindeca. Dacă veţi bea multe lichide vă va ajuta.
Dacă aceste simptome nu se ameliorează sau dacă se accentuează, sunaţi-vă medicul. Este posibil să aveţi o infecţie a tractului urinar (UTI).
Cateter urinar
Este posibil să simţiţi o nevoie puternică de a urina când cateterul este ataşat. Acest lucru se întâmplă deoarece balonul mic care menţine cateterul în vezică poate provoca senzaţia de vezică plină. Relaxarea şi permiterea urinei să curgă va diminua nevoia puternică de a urina.
Biopsia sau înlăturarea tumorii
Dacă vi s-a făcut o biopsie sau o extirpare a unei tumori, veţi avea o crustă în interiorul vezicii. Crusta se va desprinde în maxim o lună. Dacă aceasta se desprinde înainte ca rana să fie complet vindecată, poate provoca sângerare. Dacă se întâmplă acest lucru, odihniţi-vă şi beţi mai multe lichide. Cel mai adesea sângerarea se va opri într-un interval de 3-4 ore, dar cel mai bine este să vă odihniţi în acea zi pentru a ajuta la oprirea sângerării.
Sunaţi-vă doctorul dacă sângerarea nu se opreşte, sau dacă nu puteţi urina.
Stenturi urinare
- Este posibil să simţiţi stenturile. De obicei acestea se resimt ca durere în rinichi (pe partea în care se poziţionează sau în partea de mijloc şi superioară a spatelui). Durerea se poate accentua atunci când urinaţi sau când faceţi exerciţii. Doctorul dumneavoastră vă poate recomanda medicamente care să vă ajute cu durerea.
- Beţi multe lichide atunci când purtaţi stenturile.
Activitate
- Dacă trebuie să mergeţi cu maşina mai mult de o oră pe săptămână după realizarea procedurii, discutaţi acest aspect cu doctorul dvs.
- Nu ridicaţi obiecte mai grele de 10 livre (4.5 kg) timp de 2 săptămâni după realizarea procedurii.
- Nu faceţi exerciţii intense cum ar fi tenisul, joggingul sau programe de exerciţii timp de 2 săptămâni după procedură.
- Puteţi să faceţi plimbări sau să urcaţi scări imediat după procedură.
Îngrijire ulterioară
Dacă vi s-au ataşat stenturi urinare în timpul procedurii, sunaţi la cabinetul doctorului dvs. pentru a programa o consultaţie de monitorizare. Stenturile vor trebui schimbate la fiecare 3-6 luni sau conform cu recomandările doctorului dvs.
Când trebuie să vă sunaţi doctorul
Sunaţi-vă doctorul dacă aveţi următoarele simptome:
- Sânge roşu deschis sau cheaguri de sânge prezente in mod continuu în urina dvs.
- Sângerare (urină roz) timp de mai mult de o săptămână, care nu se ameliorează.
- Durere sau arsuri la urinare timp de mai mult de 3 zile, care nu se ameliorează.
- Urinări frecvente timp de mai mult de 3 zile, care nu se ameliorează.
- Febră de 101 °F (38.3 °C) sau mai mult.
- Frisoane.
- Durere în zona lombară.
- Incapacitatea de a urina.


