Esta información le servirá para prepararse para recibir radioterapia en los ganglios linfáticos en MSK. Se explica qué esperar. También se explica cómo cuidarse antes, durante y después de su radioterapia.
La información en este recurso es general. Su equipo de radioterapia diseñará un plan de tratamiento y atención solo para usted. Debido a eso, es posible que algunas partes de su tratamiento sean diferentes de lo que se describe aquí. Su equipo de radioterapia hablará con usted sobre qué esperar.
Información sobre la radioterapia
La radioterapia utiliza radiación de alta energía para tratar el cáncer. Su función consiste en dañar las células cancerosas, lo que dificulta que se multipliquen. Entonces, el cuerpo puede deshacerse naturalmente de las células cancerosas dañadas. La radioterapia también afecta las células normales, pero estas pueden repararse a sí mismas de una manera que las células cancerosas no pueden.
La radioterapia tarda un tiempo en ejercer su efecto. Lleva días o semanas de tratamiento antes de que las células cancerosas comiencen a morir. Siguen muriendo durante semanas o meses después de que finaliza la radioterapia.
Es posible que reciba solamente radioterapia. O puede recibirla antes, durante o después de la quimioterapia (quimio) o la cirugía. Su equipo de radioterapia hablará con usted sobre qué esperar.
Información sobre la radioterapia de haz externo
Recibirá un tipo de radioterapia llamada radioterapia de haz externo. Durante su tratamiento, una máquina apuntará haces de radiación directamente al tumor. Los haces pasarán a través del cuerpo y destruirán las células cancerosas en su camino. Usted no verá ni sentirá la radiación.
Información acerca de la radioterapia para los ganglios linfáticos
Como parte del tratamiento del linfoma, muchas personas reciben radioterapia en los ganglios linfáticos.
Hay muchos grupos de ganglios linfáticos en el cuerpo (véase la figura 1). Recibirá radioterapia únicamente en el grupo o los grupos que tengan células cancerosas.
Algunas personas también reciben radioterapia en el bazo. El bazo es un órgano que se encuentra en el abdomen (vientre).
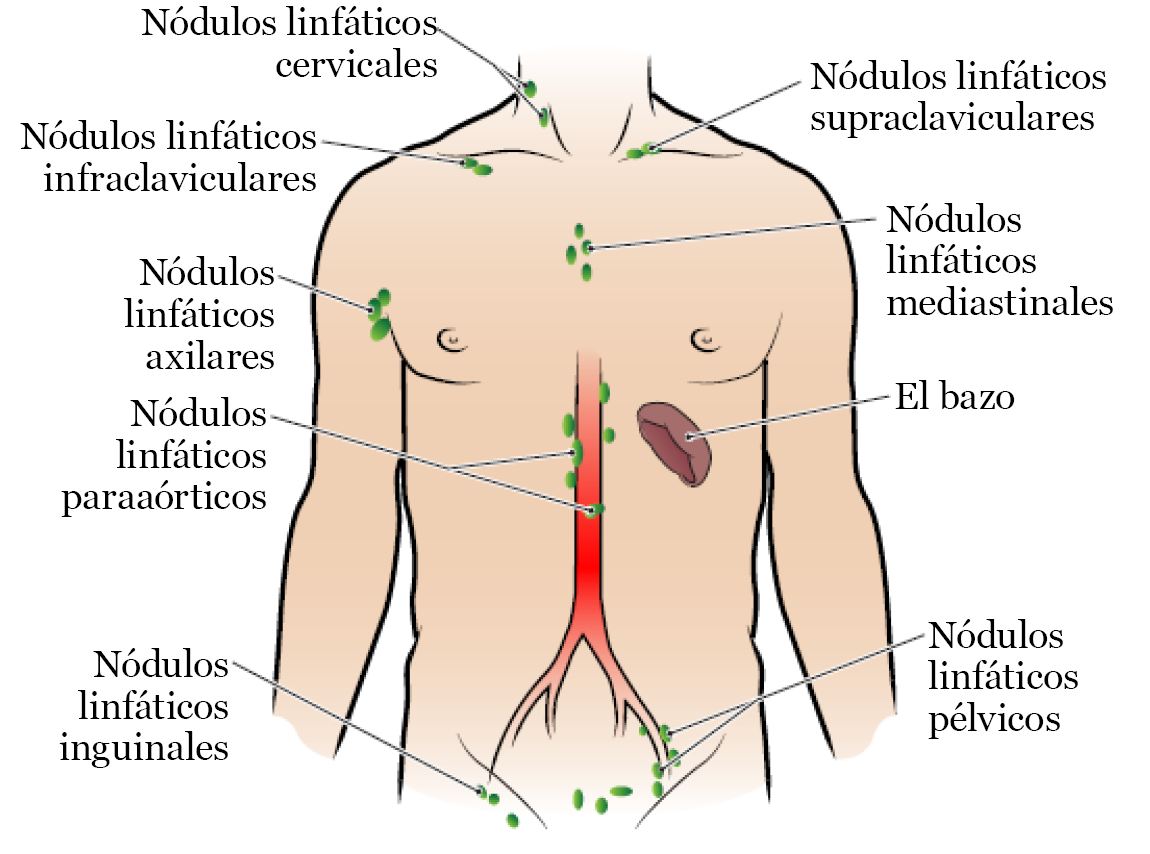
Su oncólogo de radioterapia o su enfermero le informará cuáles de las siguientes zonas recibirán tratamiento durante la radioterapia.
- Los ganglios linfáticos del cuello (ganglios linfáticos cervicales).
- Los ganglios linfáticos que están arriba de la clavícula (ganglios linfáticos supraclaviculares).
- Los ganglios linfáticos que están debajo de la clavícula (ganglios linfáticos infraclaviculares).
- Los ganglios linfáticos que están en medio del pecho (ganglios linfáticos mediastínicos).
- Los ganglios linfáticos de las axilas (ganglios linfáticos axilares).
- Los ganglios linfáticos del abdomen (ganglios linfáticos paraaórticos).
- El bazo.
- Los ganglios linfáticos de la pelvis (ganglios linfáticos pélvicos).
- Los ganglios linfáticos de la ingle (ganglios linfáticos inguinales).
Su función en el equipo de radioterapia
Su equipo de radioterapia colaborará para cuidar de usted. Usted forma parte de ese equipo y su función consiste en:
- Llegar a sus citas a tiempo.
- Hacer preguntas y expresar las inquietudes que tenga.
- Informarnos cuando tenga efectos secundarios.
- Informarnos si siente dolor.
-
Cuidarse en casa mediante lo siguiente:
- Dejar de fumar, si fuma. MSK cuenta con especialistas que le pueden ayudar. Para obtener más información sobre nuestro Programa de Tratamiento del Tabaquismo, llame al 212-610-0507. También puede pedirle información sobre el programa al enfermero.
- Cuidarse la piel siguiendo nuestras instrucciones.
- Beber líquidos siguiendo nuestras instrucciones.
- Comer o evitar los alimentos y bebidas que sugerimos.
- Mantener el mismo peso.
Qué sucede antes de la radioterapia en los ganglios linfáticos
Cita de simulación
Antes de su primera radioterapia, se le realizará un procedimiento de planeación para su tratamiento llamado simulación. Durante su simulación, sus radioterapeutas le harán escaneos de imagenología. También pueden marcarle la piel con pequeños puntos de tatuaje. Los escaneos de imagenología y los tatuajes ayudan a:
- Mapear el sitio de tratamiento.
- Asegurarnos de que reciba la dosis (cantidad) correcta de radiación.
- Limitar la cantidad de radiación que llega a los tejidos cercanos sanos.
La cita de la simulación tardará unas 2 horas. Puede ser más corta o más larga según su plan de tratamiento.
Exploración por tomografía por emisión de positrones y tomografía computarizada (escaneo PET-CT)
Algunas personas se someten a un PET-CT durante su simulación. Si este es su caso, su enfermero le dará instrucciones detalladas para que se prepare para el escaneo.
A veces, en los escaneos PET-CT se utiliza contraste intravenoso (IV). El contraste IV es un tinte que se introduce en el torrente sanguíneo para que las imágenes sean más claras. Algunas personas son alérgicas al contraste IV. Si este es su caso, avíesele a su enfermero. Le dirá qué hacer.
Si va a someterse a un escaneo PET-CT, no coma ni beba nada excepto agua durante las 6 horas previas a la hora de su cita. Esto incluye goma de mascar, caramelos solubles, pastillas para la tos y mentas. Si ha consumido algo además de agua, es posible que tengamos que reprogramar su escaneo PET-CT.
Medicamentos que debe tomar
Durante su simulación, permanecerá acostado en una sola posición durante mucho tiempo. Si cree que estará incómodo, tome un analgésico sin receta o su analgésico habitual 1 hora antes de su simulación.
Si cree que puede ponerse ansioso durante su simulación, hable con su proveedor de cuidados de la salud con anticipación. Puede recomendarle medicamentos que le ayuden.
Qué cosas debe comer y beber
Su proveedor de cuidados de la salud le indicará si necesita seguir instrucciones especiales para comer o beber antes de su simulación. Si no necesita seguir instrucciones especiales, puede comer y beber como de costumbre.
Qué ropa ponerse
Lleve puesta ropa cómoda que sea fácil de quitar. Deberá cambiarse y ponerse una bata de hospital. No use joyas, talco, loción ni crema a menos que un integrante de su equipo de atención le diga que está bien hacerlo.
Retire los dispositivos de la piel
Es posible que use ciertos dispositivos en la piel. Algunos fabricantes de dispositivos recomiendan que se quite lo siguiente antes de su simulación o tratamiento:
- Monitor continuo de glucosa (CGM)
- Bomba de insulina
Si usa alguno de estos, pregúntele a su oncólogo de radioterapia si necesita retirarlos. De ser así, asegúrese de traer un dispositivo adicional para ponérselo después de su simulación o tratamiento.
Es posible que no esté seguro de cómo administrar su glucosa (azúcar en la sangre) mientras el dispositivo esté apagado. Si es así, antes de su cita, hable con el proveedor de cuidados de la salud que trata su diabetes.
Qué debe traer
Si el dentista le hizo un protector bucal, tráigalo a su simulación.
Deje en casa cualquier artículo de valor que no necesite. Algunos ejemplos son tarjetas de crédito adicionales, dinero en efectivo extra y joyas.
Qué esperar a su llegada
Un integrante del equipo de radioterapia lo registrará cuando llegue. Le dará una pulsera de identificación (ID) con su nombre y fecha de nacimiento. Durante su cita, muchos miembros del personal verificarán la pulsera de identificación y le pedirán que diga y deletree su nombre y fecha de nacimiento. Esto se hace por su seguridad. Existe la posibilidad de que se esté atendiendo a personas con el mismo nombre o con un nombre similar el mismo día que a usted.
Sus radioterapeutas le explicarán qué esperar durante la simulación. Si aún no ha firmado un formulario de consentimiento, ellos lo revisarán con usted. Responderán cualquier pregunta que tenga y le pedirán su firma.
Se cambiará y se pondrá una bata de hospital cuando sea el momento de su simulación. Déjese los zapatos puestos. Si usa algo que le tape la cabeza (como una peluca, turbante o gorra), es posible que deba quitársela.
Qué esperar durante su simulación
Sus radioterapeutas le ayudarán a subirse a la mesa de simulación. La mesa tendrá una sábana, pero es dura y no tiene cojín. Si no ha tomado ningún analgésico y cree que quizás lo necesite, dígales a los radioterapeutas antes de que comience la simulación.
Los radioterapeutas le ayudarán a colocarse en posición para su simulación. La posición en que se pondrá dependerá del grupo o grupos de ganglios linfáticos que se vaya a tratar.
Su simulación tomará aproximadamente 2 horas, pero puede ser más corta o más larga dependiendo de su plan de tratamiento específico. Sus radioterapeutas pueden poner música para ayudarle a pasar el tiempo.
No se mueva una vez que comience la simulación. Es importante que permanezca en la misma posición. Infórmeles a sus radioterapeutas si se siente incómodo o si necesita ayuda.
Escaneos de imagenología y posicionamiento
Los radioterapeutas usarán imágenes de tomografía computarizada (CT) o tomografía por emisión de positrones combinada con CT para verificar y ajustar su posición durante toda la simulación. Estas tomografías se utilizan únicamente para planificar su tratamiento. No se utilizan para diagnosticar ni para encontrar tumores.
- Si le van a hacer una tomografía PET-CT, su enfermero puede colocarle una vía intravenosa (IV) en una vena. Recibirá medio de contraste a través de la vía IV antes del escaneo. El medio de contraste ayuda a su equipo de atención a obtener imágenes claras del área de tratamiento.
- Si se va a someter a una tomografía computarizada, puede que sea necesario que aguante la respiración durante ella. Los radioterapeutas le indicarán cómo y cuándo debe contener la respiración.
Sentirá cómo la mesa de simulación se mueve dentro y fuera del escáner, y escuchará cómo el escáner se enciende y se apaga. Verá luces láser rojas o verdes en las paredes. Los radioterapeutas usan los láseres para ayudar a posicionarlo en la mesa.
Aunque parezca ruidoso, sus radioterapeutas podrán escucharle si necesita hablar con ellos. Entrarán y saldrán de la sala durante los escaneos, pero la sala cuenta con un micrófono, altavoz y cámara. Siempre habrá alguien que podrá verle y escucharle.
Dispositivo de inmovilización
Los radioterapeutas pueden colocarle un dispositivo de inmovilización. Este dispositivo le ayudará a mantenerse exactamente en la misma posición durante todos sus tratamientos. Puede estar adherido a la mesa de simulación o tratamiento, dependiendo de su posición.
Si tiene un dispositivo de inmovilización, lo usará durante su simulación y todos sus tratamientos.
Marcas en la piel y tatuajes
Sus radioterapeutas usarán un marcador de fieltro para marcar la piel en la zona donde realizarán el tratamiento. También pueden hacerle marcas permanentes en la piel, llamadas tatuajes, una vez que estén seguros de que está en la posición correcta. Harán los tatuajes con una aguja limpia y una gota de tinta. Cada uno se sentirá como un pinchazo. Los tatuajes no serán más grandes que la cabeza de un alfiler.
Los radioterapeutas le tomarán varias fotografías en la posición de simulación después de hacerle las marcas. Su equipo de atención usará las fotografías y las marcas para posicionarlo correctamente en la mesa de tratamiento en cada cita.
Después de la simulación podrá lavarse las marcas. Los tatuajes son permanentes y no se quitan con el agua. Hable con su oncólogo de radioterapia si le preocupa tener tatuajes como parte de su radioterapia.
Qué esperar después de su simulación
Programaremos su procedimiento de ajuste y el primer tratamiento al final de su cita de simulación.
Programación de sus tratamientos
La mayoría de las personas recibe tratamiento todos los días de la semana. Su equipo de atención le dirá cuántas semanas durará su radioterapia.
Llame al consultorio de su oncólogo de radioterapia para informar a su equipo de atención si no puede asistir al tratamiento por algún motivo. Hable con su radioterapeuta o con la persona encargada de la programación si necesita cambiar su horario por algún motivo.
Cómo consultar su calendario de tratamiento
Puede ver el calendario de su tratamiento en el portal para pacientes, MSK MyChart. Si no tiene una cuenta de MSK MyChart, puede registrarse en mskmychart.mskcc.org. También puede pedir a un miembro de su equipo de atención que le envíe una invitación.
Es muy útil consultar MSK MyChart para llevar un registro de los horarios de sus citas. Le llamaremos si necesitamos reprogramar alguna de sus citas de tratamiento.
Planeación para su tratamiento
Entre su simulación y el primer tratamiento, su oncólogo de radioterapia trabajará en colaboración con un equipo para planificar sus tratamientos. Ellos se valdrán de los escaneos de la simulación para planificar los ángulos y las formas de los haces de radiación. También determinarán la dosis de radiación que recibirá. Ellos planifican y verifican cuidadosamente todos los detalles de sus tratamientos. Esto lleva de 7 a 10 días hábiles.
Qué sucede durante la radioterapia en los ganglios linfáticos
Estará en la misma posición para sus tratamientos de radioterapia que durante su simulación. Es posible que desee tomar un analgésico o un medicamento para la ansiedad antes de sus tratamientos de radioterapia si le resultó útil durante la simulación. Tome el medicamento aproximadamente 1 hora antes de su cita.
Lleve puesta ropa cómoda que sea fácil de quitar. Deberá cambiarse y ponerse una bata de hospital.
Sus citas de tratamiento
Cada día que tenga tratamiento, regístrese en la recepción y siéntese en la sala de espera. Los radioterapeutas le pedirán que se ponga una bata de hospital cuando estén listos para atenderlo. Déjese los zapatos puestos.
Los radioterapeutas le llevarán a la sala de tratamiento y le ayudarán a recostarse sobre la mesa de tratamiento (véase la figura 2). Le colocarán exactamente en la misma posición en la que estuvo durante la simulación.

Procedimiento de ajuste y primer tratamiento.
Cuando venga para su primera cita de tratamiento, le realizarán escaneos de imagenología antes de que comience su tratamiento. Estos escaneos se llaman procedimiento de ajuste. Por lo general, dura unos 40 minutos.
Tratamientos de radioterapia
Durante cada una de sus citas de tratamiento, le harán escaneos de imagenología especiales (radiografías o tomografías computarizadas). Estas exploraciones son para asegurarse de que su posición y el área de tratamiento sean correctas. No se utilizan para evaluar cómo responde su tumor a la radioterapia.
Sus radioterapeutas harán todo lo posible para asegurarse de que esté cómodo en su posición de tratamiento. Una vez que todo esté listo, saldrán de la habitación y comenzarán su tratamiento.
No se mueva durante su tratamiento. Los radioterapeutas pueden darle instrucciones sobre la respiración durante su tratamiento, pero la mayoría de las personas puede respirar con normalidad.
Usted no verá ni sentirá la radiación. Es posible que escuche la máquina a medida que se mueve a su alrededor y se enciende y apaga.
Estará solo en la sala durante su tratamiento, pero sus radioterapeutas lo verán en un monitor y lo escucharán a través de un intercomunicador todo el tiempo. Dígales si se siente incómodo o necesita ayuda.
Permanecerá en la sala de tratamiento unos 30 minutos, según su plan de tratamiento. Pasará la mayor parte de este tiempo colocándose en la posición para el tratamiento. El tratamiento en sí mismo solo tarda algunos minutos.
No será radioactivo durante sus tratamientos de radioterapia ni después de estos. Es seguro para usted estar cerca de otras personas y mascotas.
Visitas de control
Su oncólogo de radioterapia o un enfermero de radioterapia se comunicará con usted todas las semanas durante su radioterapia. Hablará con usted sobre cualquier preocupación, le preguntará sobre los efectos secundarios que pueda tener y responderá sus preguntas. Esta visita de control de estado puede ser una consulta de telemedicina o una visita antes o después de su tratamiento.
Llame al consultorio de su oncólogo de radioterapia si necesita hablar con su oncólogo o enfermero de radiación fuera de su visita de seguimiento. También puede pedir a otro miembro de su equipo de radiación que los contacte cuando venga para su tratamiento.
Vitaminas y suplementos alimenticios durante la radioterapia
Las vitaminas, los minerales y los suplementos herbales o botánicos (a base de plantas) son ejemplos de suplementos alimenticios.
Puede tomar un multivitamínico durante su radioterapia. No tome ningún otro suplemento alimenticio sin hablar antes con un integrante de su equipo de atención.
Efectos secundarios de la radioterapia en los ganglios linfáticos
Es posible que tenga efectos secundarios a raíz de la radioterapia. Esta sección contiene información sobre los efectos secundarios más comunes. Puede presentar todos, algunos o ninguno de ellos.
El enfermero hablará con usted sobre los efectos secundarios que más probablemente tendrá. Los que presente, y su grado de intensidad, dependen de muchos factores, como por ejemplo:
- La dosis de radiación que recibe.
- La cantidad de tratamientos de radioterapia que recibe.
- Si está recibiendo quimioterapia y radioterapia al mismo tiempo.
- La salud en general.
Puede comenzar a notar efectos secundarios aproximadamente 2 semanas después de su primer tratamiento. Pueden empeorar a medida que avanza su radioterapia. Mejorarán lentamente durante varias semanas después de que termine la radioterapia. Es posible que lleve más tiempo para que desaparezcan algunos efectos secundarios.
Usted y su equipo de radioterapia trabajarán en conjunto para prevenir y controlar los efectos secundarios. Siga las pautas de esta sección para ayudarle a lidiar con los efectos secundarios durante y después del tratamiento.
Reacciones en la piel y el cabello
Es posible que la piel y el cabello en la zona de tratamiento cambien durante su radioterapia. Esto es normal.
- La piel puede volverse rosada o bronceada después de 2 a 3 semanas. Más adelante, puede volverse de un rojo intenso o muy oscura, según el tono de su piel.
- Es posible que su piel se sienta seca, produzca comezón y tenga aspecto descamado. Puede que en la piel de las zonas sensibles le salgan ampollas, o que se abra y se pele. Informe a un integrante de su equipo de atención si esto sucede.
- Es posible que tenga sarpullido, sobre todo en zonas de la piel que hayan estado expuestas al sol. Informe a un integrante de su equipo de atención si tiene un sarpullido. Pueden ser un indicio de infección.
- Es posible que se le caiga un poco o todo el cabello en la zona tratada. Por lo general, el cabello vuelve a crecer en 3 a 6 meses después de terminar la radioterapia.
Su enfermero de radiación probablemente le ponga vendajes o cremas especiales en la piel. Él también le enseñará a cuidar de su piel por sus propios medios. Si sus reacciones cutáneas son muy intensas, su oncólogo de radioterapia podría suspenderle los tratamientos hasta que la piel sane.
A veces, las reacciones cutáneas empeoran durante la semana posterior a su último tratamiento. Llame a su oncólogo de radioterapia o enfermero si esto sucede. La piel sanará con el tiempo una vez que finalice la radioterapia, pero en general demora unas 3 o 4 semanas.
Estas pautas pueden ayudarle a cuidarse la piel durante la radioterapia. Sígalas hasta que su piel mejore. Estas pautas son solo para la piel de la zona de tratamiento de radiación. Puede cuidar del resto de la piel como lo hace habitualmente.
Mantenga la piel limpia
-
Báñese o dúchese todos los días.
- Use agua tibia y un jabón suave sin perfume como Neutrogena®, Dove®, jabón para bebé, Basis® o Cetaphil®.
- Al limpiar la piel, hágalo con delicadeza. No use ningún paño para lavarse, estropajo o cepillo.
- Enjuague bien la piel.
- Seque la piel dándole palmaditas con una toalla limpia y suave.
- Sus radioterapeutas podrían trazar el contorno de la zona de tratamiento con un marcador violeta con punta de fieltro. Puede quitar las marcas con aceite mineral en cuanto los radioterapeutas le indiquen que puede hacerlo.
- No utilice alcohol ni paños con alcohol en la piel.
Mantenga la piel húmeda
- Hidrátese la piel 2 veces por día.
-
Utilice un hidratante sin fragancias ni lanolina. La lanolina es un aceite elaborado por los animales que tienen lana, como las ovejas. Puede hacer que la piel se vuelva más sensible.
- Hay muchos hidratantes de venta libre (sin receta) que son buenos para utilizar. Su enfermero de radioterapia puede sugerirle uno. Pregúntele al enfermero si no está seguro de cuál usar.
- Use 1 hidratante a la vez, salvo que el enfermero le indique que use más.
Evite irritarse la piel
- Póngase ropa holgada de algodón. No se ponga ropa ajustada que le frote la piel.
- Use solo los productos hidratantes, las cremas o las lociones que el oncólogo de radioterapia o el enfermero le recomiende.
- No se ponga maquillaje, perfume, colonia, polvos ni loción para después de afeitarse.
- No se ponga desodorante si la piel está dañada, agrietada o irritada. Puede utilizar desodorante en la piel intacta (no dañada). Deje de usarlo si se le irrita la piel.
- No se rasque la piel si le pica. Utilice hidratantes. Pida al enfermero de radiación que le recomiende maneras de aliviar la comezón.
- Evite afeitarse la piel. Si tiene que afeitarse, use una rasuradora eléctrica. Deje de usarla si se le irrita la piel.
- No se ponga nada pegajoso (como Band-Aids® o cinta médica) sobre la piel.
- No exponga la piel a temperaturas muy altas o muy bajas. Por ejemplo, no use bañeras de hidromasaje, botellas de agua caliente o fría, compresas calientes ni compresas de hielo.
- Sumérjase en una piscina solo si no tiene ninguna reacción cutánea. Enjuágese apenas salga.
- Evite broncearse o quemarse la piel. Si va a exponerse al sol, póngase bloqueador solar con un factor de protección solar (FPS) de 30 o superior. Use ropa holgada que le cubra la piel en la mayor medida posible.
Fatiga
La fatiga es una sensación de mucho cansancio y debilidad. Cuando siente fatiga, es posible que no quiera hacer nada. Puede tener problemas para concentrarse, una sensación de lentitud o menos energía de lo normal. La fatiga puede variar de leve (no muy malo) a grave (muy malo). Podría ser peor en determinados momentos del día.
Puede empezar a sentir fatiga 2 a 3 semanas después del tratamiento. Es posible que siga sintiendo fatiga durante algunas semanas o incluso varios meses después de terminar la radioterapia. La fatiga generalmente mejora con el tiempo.
Hay muchos motivos por los que puede sentir fatiga durante la radioterapia. Entre otros:
- Los efectos de la radiación en el cuerpo.
- Viajar de ida y vuelta para asistir a las citas de tratamiento.
- No dormir lo suficiente por la noche.
- No consumir suficiente proteína y calorías.
- Tener dolor u otros síntomas.
- Sentir ansiedad (nervioso) o depresión (infeliz).
- Efectos secundarios de algunos medicamentos.
Maneras de hacer frente a la fatiga
- Si está trabajando y se siente bien, está bien que siga trabajando. Pero trabajar menos puede ayudarlo a tener más energía.
- Planifique sus actividades diarias. Elija las cosas que necesita o realmente quiere hacer. Hágalas cuando tenga más energía. Por ejemplo, puede elegir ir a trabajar pero no hacer las tareas del hogar. Puede elegir ver el evento deportivo de sus hijos pero no salir a cenar.
- Planifique tiempo para descansar o tomar siestas cortas (de 10 a 15 minutos) durante el día, especialmente cuando se sienta más cansado.
-
Intente dormir al menos 8 horas cada noche. Esto quizás sea más sueño del que necesitaba antes de comenzar la radioterapia. Puede resultarle útil:
- Ir a dormir más temprano y levantarse más tarde.
- Estar activo durante el día. Por ejemplo, si puede hacer ejercicio, podría salir a caminar o hacer yoga.
- Relajarse antes de acostarse. Por ejemplo, lea un libro, arme un rompecabezas, escuche música o dedíquese a otros pasatiempos que le tranquilicen.
- Pídales a sus familiares y amigos que le ayuden con las tareas del hogar y los mandados. Consulte con su compañía de seguros de salud para ver si cubre servicios de atención a domicilio.
- Puede que tenga más energía cuando hace ejercicio. Pregúntele a su oncólogo de radioterapia si puede hacer ejercicio ligero, como caminar, andar en bicicleta, hacer estiramiento o yoga. Lea Cómo hacer frente a la fatiga relacionada con el cáncer por medio de ejercicios para obtener más información.
- Coma alimentos con alto contenido de proteína y calorías. Lea La alimentación apropiada durante su tratamiento contra el cáncer para obtener más información.
Algunas cosas pueden empeorar la fatiga. Algunos ejemplos son:
- Dolor
- Náuseas (una sensación de que va a vomitar)
- Diarrea (heces sueltas o aguadas)
- Problemas para dormir
- Sentirse deprimido o ansioso
Pídale ayuda a su oncólogo de radioterapia o a su enfermero si presenta estos u otros síntomas o efectos secundarios.
Cambios en su recuento de células sanguíneas
El recuento de células sanguíneas es la cantidad de células sanguíneas que tiene.
Puede presentar un recuento bajo de células sanguíneas (menos células sanguíneas) si hay grandes áreas de médula ósea en el área de tratamiento. La médula ósea es el tejido blando dentro de los huesos que produce las células sanguíneas. La quimioterapia también puede disminuir su recuento de células sanguíneas.
En el cuerpo humano hay 3 tipos de células sanguíneas:
- Los glóbulos blancos. Estos combaten las infecciones.
- Las plaquetas. Estas ayudan a que la sangre coagule cuando se lesiona.
- Los glóbulos rojos. Estos llevan el oxígeno que necesita para tener energía.
Análisis de sangre de hemograma completo (CBC)
Le harán un análisis de sangre llamado hemograma completo (CBC) aproximadamente una vez por semana durante su radioterapia. El recuento sanguíneo completo (CBC) cuenta los glóbulos rojos, los glóbulos blancos y las plaquetas en una muestra de la sangre. Ayuda a su equipo de atención a monitorear su recuento de células sanguíneas.
Recuentos sanguíneos bajos
Si su recuento sanguíneo es demasiado bajo, puede que su oncólogo de radioterapia decida suspender sus tratamientos hasta que vuelva a tener niveles altos. También es posible que se le aplique una inyección para elevar el recuento de glóbulos blancos, si fuere necesario. Le diremos qué debe hacer si su recuento sanguíneo baja demasiado.
Llame a su proveedor de cuidados de la salud de inmediato si tiene:
- Fiebre de 100.5 °F (38 °C) o superior
- Escalofríos y temblor
- Síntomas de gripe
- Sangrado
Estas cosas pueden significar que tiene una infección.
Pérdida de apetito
La pérdida de apetito ocurre cuando siente menos hambre de lo habitual. En ocasiones, es posible que no tenga nada de hambre.
Es posible que tenga pérdida de apetito durante su radioterapia. Pero es importante que el cuerpo reciba proteínas y calorías, aunque no tenga hambre. El cuerpo utiliza estos nutrientes para reparar las células normales que se dañan con la radiación. Además, si durante su tratamiento utiliza un molde, puede que no le quede como debe ser si su peso cambia. Trate de no perder peso durante su radioterapia.
Sea selectivo con lo que come para asegurarse de obtener suficientes calorías y proteínas. Le daremos La alimentación apropiada durante su tratamiento contra el cáncer. Contiene muchos consejos para agregar calorías y proteínas a su alimentación. También puede seguir estos consejos:
- Trate de hacer comidas pequeñas y frecuentes a lo largo del día.
- Si parece que nunca tiene hambre, establezca un horario para asegurarse de que coma de manera regular. Por ejemplo, establezca un horario para comer cada 2 horas.
- Coma sus alimentos en un lugar tranquilo. Tómese su tiempo para comer. Coma con familiares o amigos siempre que pueda.
- Escoja alimentos con colores y texturas diferentes para hacerlos más atractivos.
- Lleve bocadillos y bebidas a sus consultas. Puede consumirlos mientras espera o mientras va y viene de sus citas.
- Si no come suficiente comida, tome suplementos nutricionales líquidos. Hay varios productos disponibles y vienen en distintos sabores. Pregúntele a su proveedor de cuidados de la salud qué producto es el más adecuado para usted.
Salud sexual
Es posible que tenga inquietudes en cuanto a la forma en que el cáncer y el tratamiento podrían afectar su vida sexual. Usted no es radioactivo. No puede transmitir radiación a nadie más. Es seguro tener contacto cercano con otras personas.
Puede ser sexualmente activo durante su radioterapia, a menos que su oncólogo de radioterapia le dé otras instrucciones. Si usted o su pareja pueden tener hijos, deben usar un método anticonceptivo para prevenir un embarazo durante la radioterapia.
Hablar con su oncólogo de radioterapia o enfermero sobre su salud sexual puede ser difícil, pero es una conversación importante que debe tener. Es posible que ellos no lo mencionen a menos que usted comparta sus preguntas y preocupaciones. Puede sentirse incómodo, pero la mayoría de las personas sometidas a un tratamiento contra el cáncer tienen preguntas similares. Trabajamos arduamente para asegurarnos de que todos los que están bajo nuestro cuidado se sientan a gusto.
Programas de salud sexual
MSK ofrece programas de salud sexual. Estos programas pueden ayudarle a controlar las formas en que el cáncer o su tratamiento contra el cáncer afectan su salud sexual o fertilidad. Nuestros especialistas pueden ayudarle a abordar problemas de salud sexual o fertilidad antes, durante o después de su radioterapia.
- Para obtener información sobre nuestro Programa de Medicina Sexual Femenina y Salud de la Mujer o para programar una cita, llame al 646-888-5076.
- Para obtener información sobre nuestro Programa de Medicina Sexual y Reproductiva Masculina o para programar una cita, llame al 646-888-6024.
- Para obtener información sobre nuestro Programa de cáncer y fertilidad, hable con su proveedor de cuidados de la salud.
Otros recursos de salud sexual
Lea El sexo y el tratamiento contra el cáncer para obtener más información sobre la salud sexual durante el tratamiento contra el cáncer.
La Sociedad Americana contra el Cáncer cuenta con recursos sobre problemas de salud sexual durante el tratamiento contra el cáncer. Se llaman El sexo y el hombre adulto con cáncer y El sexo y la mujer adulta con cáncer. Puede buscarlos en www.cancer.org o llamar al 800-227-2345 y pedir un ejemplar.
Salud emocional
|
|
|
Es posible que también le preocupe decirle a su empleador que tiene cáncer o pagar sus cuentas médicas. Es posible que le preocupe cómo pueden cambiar sus relaciones familiares o que el cáncer regrese. Es posible que le preocupe cómo el tratamiento contra el cáncer afectará su cuerpo o si continuará siendo sexualmente atractivo.
Es normal y está bien preocuparse por todas estas cosas. Todos estos tipos de sensaciones son normales si usted o un ser querido tiene una enfermedad grave. Estamos aquí para apoyarle.
Formas de lidiar con sus sentimientos
Hable con los demás. Cuando las personas intentan protegerse escondiendo sus sentimientos, podrían sentirse muy solas. Hablar puede ayudar a las personas que le rodean a saber qué está pensando. Hablar sobre sus sentimientos con alguien en quien confíe podría ser de ayuda. Por ejemplo, puede hablar con su cónyuge o pareja, un amigo cercano o un familiar. También puede hablar con un capellán (asesor espiritual), enfermero, trabajador social o psicólogo.
Únase a un grupo de apoyo. Reunirse con otras personas con cáncer le dará la oportunidad de hablar sobre sus sentimientos y aprender de los demás. Puede aprender cómo otras personas sobrellevan el cáncer y su tratamiento, y esto le servirá para saber que no está solo.
Sabemos que no todos los diagnósticos de cáncer y las personas con cáncer son iguales. Ofrecemos grupos de apoyo para personas que comparten diagnósticos o identidades similares. Por ejemplo, puede unirse a un grupo de apoyo para personas con cáncer de mama o para personas de la comunidad LGBTQ+ con cáncer. Visite www.msk.org/vp para obtener más información sobre los grupos de apoyo de MSK. También puede hablar con su oncólogo de radioterapia, enfermero o trabajador social.
Pruebe con la relajación y la meditación. Estos tipos de actividades pueden ayudarle a sentirse relajado y calmado. Podría intentar imaginarse que está en su lugar favorito. Mientras lo hace, respire lentamente. Preste atención a cada inhalación o escuche música o sonidos relajantes. Para algunas personas, rezar es otra forma de meditación. Visite www.msk.org/meditations para encontrar meditaciones guiadas dirigidas por nuestros proveedores de Bienestar y Medicina Integral.
Ejercicio. A muchas personas el movimiento liviano, como caminar, andar en bicicleta, hacer yoga o hacer ejercicios aeróbicos acuáticos, les ayuda a sentirse mejor. Hable con su proveedor de cuidados de la salud sobre los tipos de ejercicio que puede hacer.
Todos tenemos nuestra propia manera de hacer frente a situaciones difíciles. Con frecuencia, hacemos lo que nos funcionó en el pasado. Pero, a veces, esto no es suficiente. Le recomendamos que hable con su médico, enfermero o trabajador social sobre sus inquietudes.
Efectos secundarios específicos del sitio de la radioterapia en los ganglios linfáticos
También puede tener efectos secundarios según el área que se esté tratando. El enfermero le dirá cuáles de los siguientes efectos secundarios en sitios específicos podría experimentar.
Cambios en la boca y la garganta
Los tratamientos podrían provocarle cambios en la boca y la garganta, Es posible que usted tenga lo siguiente:
- Dolor en la boca, la garganta o en ambas
- Llagas en la boca, la garganta o en ambas
- Dolor al tragar
- Problemas para tragar
- Saliva (esputo) más espesa de lo habitual
- Sequedad de boca
- Cambios en el sabor de los alimentos
Siga las pautas a continuación para lidiar con estos efectos secundarios.
- Cepille sus dientes después de comer y antes de irse a dormir. Utilice un cepillo de dientes de cerdas suaves. Use la pasta dental que le recomendó su dentista o una pasta dental suave que contenga flúor.
- Si tiene una dentadura postiza, un puente o una prótesis dental, sáquela y límpiela cada vez que se lave los dientes. Sáquesela para dormir. Si la boca se le irrita, póngasela lo menos que pueda.
- Si actualmente usa hilo dental, continúe usándolo una vez al día antes de acostarse. Si actualmente no usa hilo dental, no comience a usarlo durante su radioterapia.
-
Enjuáguese la boca cada 4 a 6 horas, o más a menudo para sentirse bien. Use uno de estos líquidos:
- Un cuarto (4 tazas) de agua mezclado con 1 cucharadita de sal y 1 cucharadita de bicarbonato de sodio.
- Un cuarto de agua mezclado con una cucharadita de sal.
- Un cuarto de agua mezclado con una cucharadita de bicarbonato de sodio.
- Agua.
- Un enjuague bucal sin alcohol ni azúcar.
- Utilice un humectante de labios después de cuidarse la boca. No use humectante labial durante las 4 horas previas a sus tratamientos.
Si tiene la boca seca, pruebe estas sugerencias:
- Utilice un hidratante de boca.
- Tome sorbos de agua u otros líquidos (como agua de coco, leche de almendra, Gatorade® y caldo) a menudo durante el día. Puede que sea útil andar con una botella de agua.
- Utilice un atomizador con bomba lleno de agua para humedecer su boca.
- Use un humidificador, en particular por la noche. Asegúrese de cambiar el agua del humidificador y de limpiarlo según las indicaciones.
- Evite el aire acondicionado.
Si empieza a tener problemas para tragar o dolor al tragar, dígale a su proveedor de cuidados de la salud. Puede recetarle un medicamento para que se sienta más cómodo.
A medida que se presenten los efectos secundarios, es posible que el médico le pida que vea al enfermero todos los días. El enfermero le revisará y le atomizará la boca, si es necesario.
Cambios dentro de la nariz
Es posible que tenga cambios dentro de la nariz, como:
- Nariz seca.
- Nariz congestionada.
- Sangrados nasales ocasionales y leves (no malos).
Mantenga el interior de la nariz húmedo para ayudar a controlar estos efectos secundarios. Puede hacerlo con un aerosol nasal salino, un humidificador, o ambos.
Dolor de oído
Es posible que tenga dolor de oído debido a la inflamación que causan sus tratamientos. En ese caso, dígaselo a su proveedor de cuidados de la salud. Puede que el dolor de oído sea indicio de infección.
No intente limpiarse ni destaparse los oídos. No use hisopos de algodón (como Q-tips®) dentro de los oídos.
Cambios en la voz (ronquera)
Es posible que tenga ronquera debido a la inflamación que causan sus tratamientos. Puede que su voz sea más entrecortada, débil o con tono alto o bajo. Para ayudarle a controlar los cambios en la voz:
- Descanse la voz lo más que pueda.
- No susurre. Hablar susurrando puede forzar las cuerdas vocales.
- Utilice un humidificador.
- Haga gárgaras con uno de los líquidos que se indican en la sección “Cambios en la boca y la garganta”.
Dificultad para comer y beber
Muchos de los efectos secundarios de la radioterapia podrían dificultar el comer y beber. Eso puede causar pérdida de peso, fatiga y deshidratación.
Si su peso cambia, es posible que el dispositivo de inmovilización que usa durante sus tratamientos no le quede como debería. Eso puede dificultar que se quede en la posición correcta para sus tratamientos. Siga estas recomendaciones para ayudar a evitar cambios en su peso.
Cambie lo que come y bebe con base en sus efectos secundarios.
Si tiene dolor o molestias en la boca o la garganta, o dificultad para tragar:
- Coma alimentos suaves, húmedos y blandos. Coma en pequeños bocados y mastique bien la comida.
- Utilice salsas para suavizar los alimentos.
- Licúe los alimentos o hágalos puré para cambiar la textura.
-
Evite cosas que puedan irritarle la boca y la garganta, como por ejemplo:
- Alimentos o líquidos muy calientes.
- Alimentos secos, duros y ásperos, como papas fritas, pretzels, galletas saladas y verduras crudas.
- Especias, como pimienta, chile, rábano picante, salsa picante y curry.
- Alimentos y jugos ácidos o cítricos, como naranja, toronja, limón, lima, piña y tomate.
- Alcohol.
- Tabaco.
Si tiene la boca seca:
- Enjuáguese la boca antes de comer.
- Utilice salsas para preparar los alimentos.
- Beba líquidos mientras come alimentos secos, como arroz o pan.
Si tiene pérdida de apetito:
- Coma comidas pequeñas con frecuencia a lo largo del día. Si parece que nunca tiene hambre, establezca un horario para asegurarse de que coma de manera regular.
- Elija alimentos y bebidas con muchas calorías y proteínas. Evite alimentos y bebidas que sean llenadoras, pero que no tengan muchas calorías o proteínas.
- Coma sus alimentos en un lugar tranquilo. Tómese su tiempo para comer. Coma con familiares o amigos siempre que pueda.
- Lleve bocadillos y bebidas a sus consultas. Puede comerlos mientras espera o de camino a sus citas y de regreso a casa.
Si tiene náuseas:
- Infórmeselo a su proveedor de cuidados de la salud. Es posible que le receten un medicamento para ayudarle.
-
Coma alimentos que no le provoquen malestar estomacal, como por ejemplo:
- Alimentos a temperatura ambiente o más fríos.
- Líquidos fríos o refrigerados.
- Alimentos secos y con almidón, como pan tostado, galletas de soda, tostadas melba, cereales secos, pretzels y pastel de ángel.
- Yogur, sorbete y líquidos claros como jugo de manzana, Jell-O®, y ginger ale.
- Pollo o pavo al horno o a la parrilla, fríos y sin piel.
- Frutas y verduras blandas.
-
Evite alimentos y líquidos que empeoren las náuseas, como por ejemplo:
- Alimentos calientes que tengan olores fuertes.
- Alimentos condimentados, grasosos y fritos
- Alimentos muy dulces.
- Alimentos y jugos ácidos o cítricos como naranja, toronja, piña y tomate.
- Alcohol.
Obtenga una nutrición adecuada durante su radioterapia
- Siga una dieta bien balanceada con alto contenido calórico y proteico. Esto le ayudará a mantener un peso estable y a sentirse mejor durante su radioterapia. El dietista le ayudará a elegir los mejores alimentos y líquidos.
- Utilice suplementos nutricionales líquidos. Hay muchos productos y sabores que puede probar. Hable con el médico, enfermero o dietista sobre cuál es el mejor para usted.
-
Tome un multivitamínico diario, si lo desea.
- Lea la etiqueta del producto multivitamínico. No tome más de la cantidad diaria recomendada (CDR) de ninguna vitamina o mineral.
- No tome ningún otro suplemento alimenticio (como vitaminas o suplementos a base de hierbas) sin hablar con el médico.
Lea La alimentación apropiada durante su tratamiento contra el cáncer para obtener más información sobre la alimentación durante el tratamiento.
Vea Nutrition Before and During Treatment for Head and Neck Cancer para obtener más información sobre cómo recibir la nutrición adecuada antes, durante y después de la radioterapia en la cabeza y el cuello.
Diarrea
Sus defecaciones pueden cambiar durante la radioterapia. Es posible que tenga más defecaciones y heces más blandas de lo habitual. También es posible que le dé diarrea. Esos efectos secundarios pueden aparecer durante las primeras semanas de radioterapia y durar de 2 a 4 semanas después de que la termine.
Las siguientes son pautas que le ayudarán a controlar la diarrea y otros cambios en las defecaciones. Siga estas pautas hasta que las defecaciones vuelvan a la normalidad.
- Coma alimentos con bajo contenido de fibra, grasa y sin lactosa. Su enfermero le dará . Este recurso tiene información sobre qué alimentos comer. En cuanto las defecaciones vuelvan a la normalidad, puede comenzar a agregar alimentos de su dieta normal poco a poco.
-
Trata de beber de 8 a 12 tazas (2 a 3 cuartos) de líquidos en el transcurso del día. Eso le ayudará a compensar el agua y las sales que se pierdan en las defecaciones.
- Escoja bebidas como Gatorade®, jugos y néctares. Es mejor que primero se diluyan (agregarles un poco de agua) para que no sepan demasiado fuerte. El caldo de sopa sin grasa y Pedialyte® también son buenas opciones.
- Limite las bebidas con cafeína, como el café, el té y las gaseosas de cola. La cafeína puede deshidratarlo más.
- Coma plátanos y papas sin cáscara. Esos alimentos reemplazan sales importantes que se podrían perder si tiene diarrea.
- Evite los alimentos o las bebidas que empeoren sus síntomas.
- Tome medicamentos para la diarrea, como loperamide (Imodium®). Se pueden comprar en una farmacia sin necesidad de receta. Su médico puede recetarle otros medicamentos.
Tos o dificultad para respirar
Es posible que tenga tos o que comience a sentir dificultad para respirar en cualquier momento durante o después de su radioterapia. Llame a su proveedor de cuidados de la salud si comienza a tener tos o dificultad para respirar. Llame a su proveedor de cuidados de la salud si tiene tos o dificultad para respirar y esta empeora.
Las siguientes son sugerencias que le pueden servir para sentirse mejor si tiene tos o dificultad para respirar.
- No fume. El fumar irrita las paredes de las vías respiratorias y causa más tos. Si desea recibir ayuda para dejar de fumar, el enfermero le puede derivar al Programa de Tratamiento del Tabaquismo. También puede llamar al programa al 212-610-0507.
- Use 1 o 2 almohadas para levantar la parte de arriba del cuerpo al dormir.
- Ponga un humidificador mientras duerma. Asegúrese de cambiar el agua del humidificador y de limpiarlo a menudo. Siga las instrucciones del fabricante.
- La fatiga podría empeorar la dificultad para respirar. Siga las sugerencias de la sección “La fatiga” para ayudar a reducirla.
- Use medicamentos para la tos siguiendo las indicaciones de su médico.
Qué sucede después de la radioterapia en los ganglios linfáticos
Citas de seguimiento
Es importante que asista a todas sus citas de seguimiento con su oncólogo de radioterapia. Durante estas citas, controlará cómo se recupera después de su radioterapia.
Anote sus preguntas e inquietudes antes de sus citas de seguimiento. Traiga esa lista a la cita, así como una lista de todos sus medicamentos. También puede llamar a su oncólogo de radioterapia o enfermero en cualquier momento después de terminar la radioterapia o entre sus citas de seguimiento.
Vitaminas y suplementos alimenticios después de la radioterapia
- Es posible que reciba otros tratamientos contra el cáncer junto con su radioterapia. Si es así, pregúntele al médico al frente del tratamiento cuándo es seguro empezar a tomar suplementos alimenticios nuevamente. Hay algunos suplementos alimenticios que no son seguros de tomar antes de una cirugía o durante la quimioterapia.
- Si no está recibiendo otros tratamientos contra el cáncer, puede empezar a tomar suplementos alimenticios de nuevo 1 mes después de su último tratamiento de radiación.
Si quiere hablar con un nutricionista dietista clínico sobre su dieta o sus suplementos, dígaselo a su enfermero de radiación.
Efectos secundarios tardíos después de la radioterapia en los ganglios linfáticos
Es posible que tenga algunos efectos secundarios muchos meses o años después de finalizar la radioterapia.
Los efectos secundarios exactos que tenga dependerán de la zona que haya sido tratada. Su enfermero hablará con usted sobre los efectos secundarios a largo plazo que podría tener. También le dará más información después de que finalice su radioterapia.
- Cambios en los niveles de hormonas de la tiroides.
- Una sensación de hormigueo en los brazos y las piernas al inclinar el cuello hacia adelante. Esto se conoce como síndrome de Lhermitte. Esto desaparecerá solo.
- Herpes Las personas que sufren de herpes normalmente lo tienen dentro de un plazo de 1 a 2 años después de la radioterapia.
- Lesiones de la radiación en el corazón y en sus vasos sanguíneos. Aunque eso sucede rara vez.
- Inflamación de pulmones. A esto se le llama neumonitis de radiación. Las personas que sufren de neumonitis de radiación, generalmente la adquieren de 1 a 3 meses después de terminar la radioterapia.
-
Cambios en la fertilidad y la producción de hormonas.
- Si los ovarios se encuentran en la zona de tratamiento, es posible que resulten afectados. La forma y el momento en que resulten afectados dependerá del plan específico de su tratamiento. Es posible que pueda someterse a una operación para quitar los ovarios fuera de la zona de tratamiento. Si esa es una opción para su caso, su equipo clínico le dará más información.
- Si los testículos se encuentran en la zona de tratamiento, es posible que resulten afectados en cuanto este comience.
- Si desea tener hijos en el futuro, infórmeselo a su equipo clínico antes de comenzar la radioterapia.
Cuándo llamar a su oncólogo de radioterapia o enfermero
Comuníquese con el oncólogo o enfermero de radioterapia si tiene:
- Temperatura de 100.4 °F (38.0 °C) o más.
- Escalofríos.
- Dolor, descamación, formación de ampollas, humedad o supuración en la piel.
- Molestia en la zona tratada.
- Cualquier síntoma nuevo o poco habitual.
Servicios de apoyo
Servicios de apoyo de MSK
Centro de Orientación
www.msk.org/counseling
646-888-0200
Muchas personas consideran que el asesoramiento les ayuda. Nuestro Centro de Orientación ofrece asesoramiento a personas, parejas, familias y grupos. También podemos recetarle medicamentos para ayudarle si se siente ansioso o deprimido. Pídale a su proveedor de cuidados de la salud una derivación o llame al número que figura arriba para programar una cita.
Servicio de Bienestar y Medicina Integral
www.msk.org/integrativemedicine
Nuestro Servicio de Bienestar y Medicina Integral (Integrative Medicine and Wellness Service) ofrece muchos servicios que complementan la atención médica tradicional, como musicoterapia, terapias mentales y corporales, terapia de baile y movimiento, yoga y terapia de contacto. Llame al 646-449-1010 para programar una cita para estos servicios.
También puede programar una consulta con un proveedor de cuidados de la salud en el Servicio de Bienestar y Medicina Integral. Ese profesional trabajará con usted para diseñar un plan para tener un estilo de vida saludable y hacer frente a los efectos secundarios. Llame al 646-608-8550 para programar una cita.
Servicios de Nutrición
www.msk.org/nutrition
212-639-7312
Nuestro Servicio de Nutrición ofrece asesoramiento nutricional con uno de nuestros nutricionistas dietistas clínicos. Su nutricionista dietista clínico hablará con usted sobre sus hábitos alimentarios. También le dará consejos sobre lo que puede comer durante el tratamiento y después de este. Para programar una cita, pida una derivación a un integrante de su equipo de atención o llame al número que se proporcionó anteriormente.
Servicios de rehabilitación
www.msk.org/rehabilitation
El cáncer y los tratamientos contra el cáncer pueden hacer que su cuerpo se sienta débil, rígido o tenso. Algunos pueden causar linfedema (inflamación). Nuestros fisiatras (médicos de rehabilitación), terapeutas ocupacionales (OT) y fisioterapeutas (PT) pueden ayudarlo a retomar sus actividades habituales.
- Los médicos de medicina de rehabilitación diagnostican y tratan problemas que afectan la forma en que se mueve y realiza actividades. Pueden diseñar y ayudar a coordinar su programa de terapia de rehabilitación, ya sea en MSK o en algún lugar más cercano a su hogar. Para obtener más información, llame a Medicina de Rehabilitación (Fisiatría) al 646-888-1929.
- Un OT puede ayudar si tiene problemas para realizar las actividades diarias habituales. Por ejemplo, puede recomendarle herramientas para facilitar las tareas diarias. Un PT puede enseñarle ejercicios para ayudar a desarrollar fuerza y flexibilidad. Para obtener más información, llame a Terapia de Rehabilitación al 646-888-1900.
Programa de Recursos para la Vida Después del Cáncer (RLAC)
646-888-8106
En MSK, la atención no termina después de su tratamiento. El programa RLAC es para los pacientes que hayan terminado con el tratamiento y para sus familias.
Este programa cuenta con muchos servicios. Ofrecemos seminarios, talleres, grupos de apoyo y asesoramiento sobre la vida después del tratamiento. También podemos ayudar con problemas de seguros y empleo.
Programas de salud sexual
El cáncer y los tratamientos contra el cáncer pueden afectar su salud sexual, su fertilidad o ambas. Los programas de salud sexual de MSK pueden ayudarle antes, durante o después de su tratamiento.
- Nuestro Programa de Medicina Sexual Femenina y Salud de la Mujer puede ayudar con problemas de salud sexual, como menopausia prematura o problemas de fertilidad. Pida a un miembro de su equipo de atención de MSK que le remita o llame al 646-888-5076 para obtener más información.
- Nuestro Programa de Medicina Sexual y Reproductiva Masculina puede ayudar a hacer frente a problemas de salud sexual, como la disfunción eréctil. Pida una derivación a un miembro de su equipo de atención o llame al 646-888-6024 para obtener más información.
Programa de Tratamiento del Tabaquismo
www.msk.org/tobacco
212-610-0507
MSK cuenta con especialistas que pueden ayudarle a dejar de fumar. Visite nuestro sitio web o llame al número que figura arriba para obtener más información. También puede pedirle información sobre el programa al enfermero.
Programas virtuales
www.msk.org/vp
Nuestros programas virtuales ofrecen educación y apoyo en línea para pacientes y cuidadores. Son sesiones en vivo donde puede hablar o simplemente escuchar. Usted puede enterarse de su diagnóstico, saber qué esperar durante el tratamiento y cómo prepararse para el tratamiento contra el cáncer.
Las sesiones son privadas, gratuitas y dirigidas por expertos. Visite nuestro sitio web para obtener más información sobre los programas virtuales o para registrarse.
Servicios de apoyo para la radioterapia
American Society for Therapeutic Radiology and Oncology
www.rtanswers.org
800-962-7876
Este sitio web tiene información detallada sobre el tratamiento del cáncer con radiación. También tiene detalles de contacto de oncólogos de radioterapia cerca de usted.
Servicios de apoyo externos
Hay muchos otros servicios de apoyo para ayudarle antes, durante y después de su tratamiento contra el cáncer. Algunos ofrecen información y grupos de apoyo, mientras que otros pueden ayudar con los costos de tratamiento, transporte y alojamiento (un lugar donde hospedarse).
Para obtener una lista de estos servicios de apoyo, lea Servicios de apoyo externos. También puede hablar con un trabajador social de MSK llamando al 212-639-7020.
Preguntas para hacerle a su oncólogo de radioterapia
Antes de su cita, es útil anotar las preguntas que desea hacer. A continuación se enumeran algunos ejemplos. Escriba las respuestas durante su cita para poder repasarlas más adelante.
¿Qué tipo de radioterapia recibiré?
¿Cuántos tratamientos de radiación recibiré?
¿Qué efectos secundarios debo esperar durante la radioterapia?
¿Desaparecerán estos efectos secundarios cuando termine la radioterapia?
¿Qué tipo de efectos secundarios tardíos debo esperar después de la radioterapia?
Learn about our Health Information Policy.