Primary tabs
Esta información le ayudará a prepararse para su radioterapia en el cerebro, incluso a saber qué esperar antes, durante y después de su tratamiento. También aprenderá sobre los efectos secundarios y cómo cuidarse durante su tratamiento.
Le sugerimos que lea esto al menos una vez antes de comenzar la radioterapia, y que luego lo use como referencia en los días previos a sus tratamientos de radiación para que pueda hacer todo lo posible para prepararse. Tráigalo con usted a su cita de simulación y a todas las citas futuras con su oncólogo de radioterapia para que usted y su equipo de atención médica puedan consultarlo.
Información sobre la radioterapia en el cerebro
En la radioterapia se utilizan rayos de alta energía para tratar el cáncer. Su función consiste en dañar las células cancerosas y dificultarles la reproducción. Luego, su cuerpo puede, de manera natural, deshacerse de estas células cancerosas dañadas. La radioterapia también afecta las células normales. Sin embargo, las células normales son capaces de repararse de una forma en que las células cancerosas no pueden hacerlo.
La radiación puede administrarse para tratar tumores primarios en el cerebro o tumores que se han propagado al cerebro desde otra parte del cuerpo (se ha producido metástasis). Su médico decidirá si recibirá radiación cerebral parcial o total. Será sometido a radioterapia de haz externo o radiocirugía estereotáctica según su plan de tratamiento.
Durante la radiación de haz externo, una máquina apuntará haces de radiación directamente al tumor. El haz pasa a través del cuerpo y destruye las células cancerosas en su camino. Usted no verá ni sentirá la radiación.
La radiocirugía estereotáctica puede usarse en algunos tumores y es aún más precisa. Apunta a una zona pequeña del cerebro con altas dosis de radiación y administra dosis más bajas de radiación al tejido normal que lo rodea. Puede recibir dosis más altas para el tumor en cada sesión de tratamiento, lo que acorta el curso general del tratamiento.
La radioterapia tarda un tiempo en ejercer su efecto. Se necesitan días o semanas de tratamiento para que las células cancerosas comiencen a morir, y estas siguen muriendo durante semanas o meses después de la radioterapia.
Su función en el equipo de radioterapia
Su equipo de radioterapia colaborará para cuidar de usted. Usted forma parte de ese equipo y su función consiste en:
- Llegar a sus citas a tiempo.
- Hacer preguntas y expresar las inquietudes que tenga.
- Informarnos cuando tenga efectos secundarios.
- Informarnos si siente dolor.
-
Cuidarse en casa mediante lo siguiente:
- Dejar de fumar, si fuma. MSK cuenta con especialistas que le pueden ayudar. Para obtener más información sobre nuestro Programa de Tratamiento del Tabaquismo, llame al 212-610-0507. También puede pedirle información sobre el programa al enfermero.
- Cuidarse la piel siguiendo nuestras instrucciones.
- Beber líquidos siguiendo nuestras instrucciones.
- Comer o evitar los alimentos y bebidas que sugerimos.
- Mantener el mismo peso.
Simulación
Antes de comenzar su tratamiento, se le realizará un procedimiento de planeación para su tratamiento llamado simulación. Esto se hace para garantizar que:
- El sitio de tratamiento se encuentre trazado.
- Usted reciba la dosis adecuada de radiación.
- La cantidad de radiación que llegue a los tejidos cercanos sea lo más pequeña posible.
Durante su simulación, le realizarán imágenes y le marcarán la piel con pequeños puntos de tatuaje. Esas marcas identifican la zona que recibirá tratamiento. Podrán ser utilizadas o no en su plan de tratamiento. Si le preocupan los tatuajes como parte de su tratamiento, hable con su médico.
La simulación tomará unas 2 horas, aunque puede demorar más tiempo, según el tratamiento que su médico haya planificado para usted.
Preparación para la simulación
No se necesita preparación especial antes de su simulación. Puede comer y beber normalmente el día de su procedimiento.
Según su plan de tratamiento, es posible que necesite imágenes más detalladas, incluida una imagen por resonancia magnética (IRM) que se utilizará para ayudar a elaborar su plan de tratamiento.
Durante su simulación, estará acostado en la misma posición por mucho tiempo. Si cree que estará incómodo al quedarse recostado sin moverse, puede tomar acetaminophen (Tylenol®) o su analgésico habitual antes de su simulación. Si cree que posiblemente se ponga ansioso durante su procedimiento, hable con su médico acerca de si tal vez un medicamento sería de utilidad.
Lleve puesta ropa cómoda que sea fácil de quitar porque es posible que deba ponerse una bata de hospital. No se ponga joyas, talco ni lociones.
Retire los dispositivos de la piel
Es posible que use ciertos dispositivos en la piel. Algunos fabricantes de dispositivos recomiendan que se quite lo siguiente antes de su simulación o tratamiento:
- Monitor continuo de glucosa (CGM)
- Bomba de insulina
Si usa alguno de estos, pregúntele a su oncólogo de radioterapia si necesita retirarlos. De ser así, asegúrese de traer un dispositivo adicional para ponérselo después de su simulación o tratamiento.
Es posible que no esté seguro de cómo administrar su glucosa mientras el dispositivo esté apagado. Si es así, antes de su cita, hable con el proveedor de cuidados de la salud que trata su diabetes.
El día de su simulación
Qué esperar
Un integrante del equipo de radioterapia le hará pasar. Se le pedirá muchas veces que diga y deletree su nombre completo y fecha de nacimiento. Esto es por su seguridad y parte del proceso estándar de identificación. Existe la posibilidad de que se esté atendiendo a pacientes con el mismo nombre o con un nombre similar el mismo día que a usted.
Su radioterapeuta lo recibirá. Le tomarán una fotografía del rostro. Esa fotografía servirá para identificarle durante todo el tratamiento.
A continuación, el terapeuta le explicará la simulación. Si aún no ha firmado un formulario de consentimiento, el oncólogo de radioterapia repasará todo con usted y le pedirá su firma.
Durante su simulación
Para la simulación, puede que tenga que desvestirse y ponerse una bata de hospital. Debe dejarse puestos los zapatos. Si usa algo que le tape la cabeza, como una peluca, un turbante o una gorra, es posible que deba quitárselo. Los terapeutas le ayudarán a recostarse sobre una mesa y harán todo lo posible para brindarle comodidad y privacidad.
Aunque la mesa tendrá una sábana, esta es dura y no tiene colchón. Si no ha tomado ningún analgésico y cree que quizás lo necesite, dígaselo a los terapeutas antes de que comience su simulación. Asimismo, la habitación generalmente está fría. Si en cualquier momento siente incomodidad, dígaselo a los terapeutas.
Durante toda la simulación, sentirá que la mesa se mueve en diferentes posiciones. Las luces de la habitación se encenderán y se apagarán, y usted verá luces láser rojas en cada pared. Los terapeutas usan esas luces láser como guía cuando le colocan en la mesa. No mire directamente el rayo rojo porque puede dañar sus ojos.
Aunque los terapeutas entrarán y saldrán de la habitación durante su simulación, siempre habrá alguien que podrá verle y oírle. Escuchará a los terapeutas hablando entre sí a medida que trabajan, y ellos le explicarán lo que están haciendo. Una vez que la simulación comience, no se mueva, ya que esto podría cambiar su posición. Sin embargo, si está incómodo o necesita ayuda, dígaselo a sus terapeutas.
Para ayudarle a pasar el tiempo, los terapeutas pueden ponerle música. Puede traer un CD suyo de casa, si así lo desea.
Posicionamiento
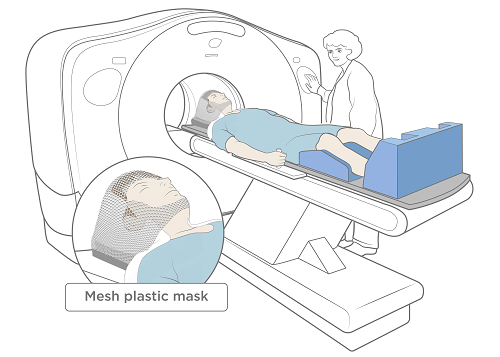
Los terapeutas le ayudarán a acostarse en la mesa. Estará acostado boca arriba durante su simulación y en cada tratamiento. Para ayudarlo a permanecer en la posición correcta, usará una mascarilla o una correa para el mentón. Los terapeutas se la colocarán.
Para confeccionar la mascarilla, el terapeuta colocará una capa líquida y tibia de malla plástica sobre su cara mientras esté acostado sobre la mesa de simulación. Luego le dará forma para que le cubra la cabeza (véase la figura 1). No tendrá ningún problema para escuchar o ver mientras tenga la máscara colocada.
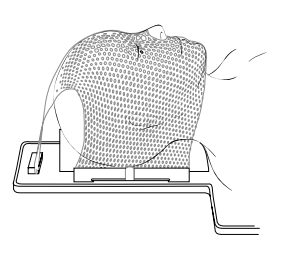
Se harán marcas en la máscara. Una vez hecha la máscara, los terapeutas le tomarán varias fotografías en la posición de simulación. Las fotografías y las marcas se usarán como guías para ponerle en la posición correcta para sus tratamientos. Esta parte de la simulación tarda aproximadamente 15 minutos.
A veces, se hace una correa para el mentón en vez de una mascarilla. Es una pieza de tela que se coloca debajo del mentón para mantener la cabeza en su lugar (véase la figura 2). Se asegurará a la mesa en la que se acueste. Al igual que la mascarilla, asegura que usted esté en la posición correcta durante su simulación y en tratamientos.

Si le van a realizar una radiocirugía estereotáctica, se le hará un molde especial de la cabeza y los hombros. Una vez que se seque, su terapeuta hará una mascarilla. Para ello, le colocará una capa tibia de malla sobre la cara que tendrá un orificio (véase la figura 3).
Tatuajes y marcas corporales
Si tiene una correa para el mentón, sus terapeutas le marcarán la piel con un marcador. También es posible que necesite 2 marcas permanentes en la piel, denominadas tatuajes, una en cada lado de la cabeza, sobre las orejas. La sensación de tatuarse es como un pinchazo. Los tatuajes no son más grandes que la cabeza de un alfiler. Las marcas hechas con el marcador de fieltro pueden lavarse después de su simulación. Los tatuajes son permanentes y no se borran. Si le preocupa que le hagan tatuajes como parte de su tratamiento de radioterapia, hable con su médico.
Una vez hechos los tatuajes, los terapeutas le tomarán varias fotografías en la posición de simulación. Las fotografías y los tatuajes se usarán como guías para ponerle en la posición correcta cada día de su tratamiento.
Imagenología
Mientras está acostado en su posición, le harán una exploración del área a tratar. Estas imágenes se harán con una máquina de radiografía llamada simulador o en una máquina de escaneo por tomografía computarizada (CT) (véase la figura 3). Las exploraciones serán utilizadas solo para trazar la zona de tratamiento. No servirán para dar diagnósticos ni para buscar tumores. Si es necesario realizarle otras exploraciones de imagenología, el enfermero se lo explicará.
Ocasionalmente, su enfermero puede comenzar una vía intravenosa (IV) para que se le pueda administrar un medio de contraste (tinte) antes de su exploración. El medio de contraste nos ayuda a obtener imágenes claras de la región que se tratará. Si es alérgico al medio de contraste, informe a su médico o enfermero.
La exploración tomará aproximadamente 45 minutos. Durante la exploración, escuchará que la máquina se enciende y apaga. Aunque el ruido parezca fuerte, los terapeutas podrán escucharle si usted les habla.
Después de su simulación
Al final de la simulación, le daremos una cita para el procedimiento de ajuste y para su tratamiento.
Programación de su tratamiento
Los tratamientos de radiación se pueden administrar de lunes a viernes. Para algunas personas, el tratamiento se administra en solo un día. Para otras personas, el tratamiento se administra durante varias semanas. Su horario se determinará según lo que su médico recomiende.
Su tratamiento puede administrarse en varios horarios diferentes. Puede ser:
- Un tratamiento único, generalmente administrado el mismo día de su ajuste o película de rayos
- 3 a 5 tratamientos
- Tratamiento diario, de lunes a viernes, durante varias semanas.
Debe venir todos los días en que tenga tratamiento programado. Es posible que el tratamiento no sea tan eficaz si no se presenta a alguna cita. Si por cualquier motivo no puede venir a su cita de tratamiento, debe llamar al consultorio del oncólogo de radioterapia para avisarle a su equipo. Si debe cambiar su horario por cualquier motivo, hable con el radioterapeuta.
Si está recibiendo radiocirugía estereotáctica, su equipo de oncología de radioterapia le informará sobre la duración de sus citas y esto variará según cuántos sitios se estén tratando.
Planeación para su tratamiento
Durante el tiempo comprendido entre la simulación y el inicio del tratamiento, el oncólogo de radioterapia trabajará en colaboración con un equipo para elaborar su plan de tratamiento. Utilizarán sus imágenes de simulación para planificar los ángulos y las formas de sus haces de radiación. Los detalles se planifican y verifican cuidadosamente. Esto demora de 1 a 10 días.
Vitaminas y suplementos alimenticios durante la radioterapia
Puede tomar un multivitamínico durante su radioterapia. No tome más de la cantidad diaria recomendada (CDR) de ninguna vitamina o mineral.
No tome ningún otro suplemento alimenticio sin hablar antes con un integrante de su equipo de atención. Las vitaminas, los minerales y los suplementos herbales o botánicos (a base de plantas) son ejemplos de suplementos alimenticios.
Procedimiento de ajuste
Antes de su primer tratamiento, se le programará un procedimiento de ajuste. Este procedimiento generalmente tarda alrededor de 1 hora. Si el analgésico le resultó útil durante la simulación, es posible que le convenga tomarlo antes de este procedimiento.
Cuando venga para el procedimiento de ajuste, se le indicará que pase al vestidor y se le solicitará que se ponga una bata. Los terapeutas le llevarán a la habitación donde recibirá el tratamiento todos los días. Le colocarán en posición sobre la mesa. Usted se recostará exactamente de la misma forma en que lo hizo durante su simulación.
Se tomarán radiografías especiales, denominadas películas de rayos, para garantizar que su posición y la zona tratada sean las correctas. Las películas de rayos se repetirán durante todo el tratamiento. No se utilizan para ver cómo responde el tumor al tratamiento.
Dependiendo de su plan de tratamiento, su tratamiento podría empezar el mismo día que su procedimiento de ajuste o el siguiente día laboral.
Durante su tratamiento
Después de que se presente en la recepción, tome asiento en la sala de espera. Cuando los radioterapeutas estén listos para recibirle, le indicarán que se cambie la ropa por una bata. Debe dejarse puestos los zapatos durante el tratamiento.
Los radioterapeutas le llevarán a la sala de tratamiento y le ayudarán a recostarse sobre la mesa (véase la figura 4). Se le colocará exactamente en la misma posición del procedimiento de ajuste.
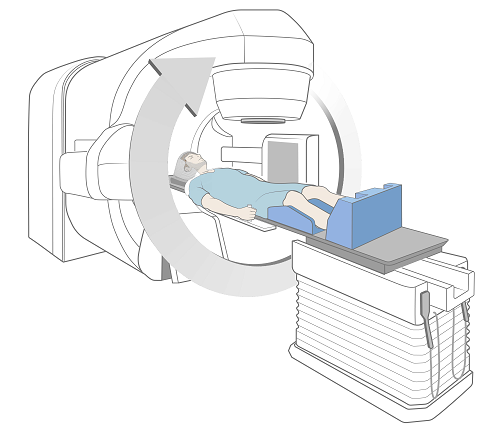
Una vez que esté en la posición correcta, los radioterapeutas saldrán de la habitación, cerrarán la puerta y su tratamiento comenzará. Usted no verá ni sentirá la radiación, pero es posible que escuche la máquina a medida que se mueve a su alrededor y se enciende y apaga. Permanecerá en la sala de tratamiento de 15 a 90 minutos, según su plan de tratamiento. La mayor parte de este tiempo se dedicará a colocarle en la posición correcta.
Aunque estará a solas durante el tratamiento, los radioterapeutas le verán en un monitor y le oirán a través de un intercomunicador en todo momento. Sus radioterapeutas se asegurarán de que se sienta cómodo durante el tratamiento. Respire normalmente durante el tratamiento, pero no se mueva. Sin embargo, si está incómodo o necesita ayuda, hable con los radioterapeutas. Ellos pueden apagar la máquina y entrar a verlo en cualquier momento, si es necesario.
Ni usted ni su ropa se volverán radioactivos durante ni después del tratamiento. Es seguro estar con otras personas.
Instrucciones al ser dado de alta después de una radiocirugía estereotáctica
Si le van a realizar una radiocirugía estereotáctica, deberá seguir instrucciones especiales.
- Deberá pedirle a un cuidador responsable que lo lleve a casa después de su tratamiento. Su médico o enfermero le dirá cuándo puede conducir.
- La persona que le cuida deberá permanecer con usted durante las primeras 24 horas después de su tratamiento.
- Podrá reanudar la mayoría de sus actividades el día posterior a su tratamiento. Pregunte a su médico o enfermero en qué momento puede volver a hacer ejercicio de intensidad vigorosa.
Visitas programadas durante el tratamiento
Su oncólogo de radioterapia y un enfermero de radioterapia le verán una vez en una visita programada durante el curso de su tratamiento para hablar con usted de cualquier inquietud que haya, preguntarle sobre los posibles efectos secundarios que podría tener y responder sus preguntas. Esta visita la harán antes o después de su tratamiento el __________________. Ese día, debe planificar estar en su cita por alrededor de 1 hora adicional.
Si necesita hablar con el oncólogo de radioterapia o con el enfermero de radioterapia en cualquier momento entre sus visitas, llame al consultorio del oncólogo de radioterapia o pida al personal de apoyo o a sus radioterapeutas que se comuniquen con ellos cuando venga para el tratamiento.
Efectos secundarios
Algunas personas pueden presentan efectos secundarios a raíz de la radioterapia. El tipo de efectos secundarios y lo fuerte que estos sean dependen de muchos factores, como la dosis de radiación, la cantidad de tratamientos y su salud en general. Es posible que los efectos secundarios empeoren si también recibe quimioterapia. A continuación se muestran los efectos secundarios más frecuentes de la radioterapia del cerebro. Usted podría presentar todos, algunos o ninguno de estos efectos.
Inflamación en el cerebro
Recibir radioterapia en el cerebro puede causar edema cerebral. Si tuvo síntomas neurológicos antes de comenzar la radioterapia, estos podrían reaparecer o usted podría tener nuevos síntomas. Estos síntomas podrían incluir:
- Un empeoramiento de sus síntomas originales
- Convulsiones
- Un dolor de cabeza que no desaparece después de tomar acetaminophen (Tylenol®)
- Náuseas y vómito
- Cambios en la visión, como visión doble
- Inestabilidad al caminar
- Cambio en el estado mental
Si tiene algún síntoma nuevo o que empeora, llame a su médico o enfermero de inmediato. Ellos querrán realizar una evaluación. Le podrán recetar medicamentos si es necesario. Estos pueden ser:
-
Esteroides, por ejemplo dexamethasone (Decadron®). Los esteroides reducen el edema cerebral debido al tumor en sí o a los efectos de la radioterapia.
- Tome esteroides solo según lo indique su médico. Su dosis podrá modificarse según sea necesario durante su tratamiento. Cuando su médico decida que es seguro, usted recibirá un calendario para reducir gradualmente la dosis del medicamento. No deje de tomar dexamethasone a menos que se lo indique su médico.
- Los esteroides pueden causar dolor de estómago, así que siempre tómelos juntos con alguna comida. Es posible que le den otro medicamento para reducir el riesgo de irritación estomacal.
- Los esteroides pueden aumentar el riesgo de ciertas infecciones pulmonares. Es posible que se le dé un antibiótico llamado sulfamethoxazole y trimethoprim (Bactrim®) para reducir este riesgo.
- Los esteroides pueden enmascarar síntomas de infección, como la fiebre.
- Los esteroides pueden aumentar sus niveles de azúcar en la sangre. Si tiene diabetes, informe a su equipo de radioterapia y al médico que le receta sus medicamentos para la diabetes.
-
Medicamentos para controlar las convulsiones, como levetiracetam (Keppra®), phenytoin (Dilantin®), carbamazepine (Tegretol®), phenobarbital (Luminal®), o valproic acid (Depakene®).
- Si está tomando alguno de estos medicamentos anticonvulsivos, es posible que deba hacerse análisis de sangre para asegurarse de que está recibiendo la dosis correcta.
- Hable con su médico sobre si es seguro o no conducir mientras toma estos medicamentos.
Caída del cabello
De dos a 3 semanas después de que comience la radioterapia, probablemente perderá parte del cabello del cuero cabelludo. Pregúntele a su médico o enfermero qué esperar. Generalmente, su cabello volverá a crecer de 3 a 6 meses después de que se complete su tratamiento.
Es posible que el color y la textura de su cabello cambien después de su radioterapia. Puede cubrir su cuero cabelludo con una bufanda, turbante, peluca o peluquín si se siente más cómodo así.
Si desea usar peluca o un peluquín para el cabello, intente comprarlos antes de que se le caiga el cabello, ya que será más fácil combinar el color del pelo y el peinado. Es posible que su seguro de salud cubra el costo de su peluca o peluquín. Para que su peluca o peluquín estén cubiertos por el seguro, su médico debe hacerle una receta con un código de diagnóstico que indique que su pérdida de cabello se debe a un tratamiento para el cáncer. Consulte con su compañía de seguros para ver si cubren los costos de pelucas o peluquines y cuánto pagarán.
Cuidado del cabello
- Lávese suavemente el cabello con un champú suave cuando sea necesario.
- Utilice un cepillo de cerdas suaves en su cabello.
- No se tiña ni use productos para el cabello.
Reacciones cutáneas
Durante la radioterapia, es posible que tenga cambios en la piel y el cabello de la zona tratada. Esto puede incluir la frente, las orejas y la parte posterior del cuello. Esto es normal. Pídale a su enfermero que le señale las zonas de su piel y cuero cabelludo que se verán afectadas.
Luego de 2 o 3 semanas, puede que la piel adquiera un color rosa o bronceado. Incluso puede ponerse de un color rojo brillante o muy oscura más adelante. También es posible que se sienta seca, tirante y que tenga aspecto descamado. Estos síntomas disminuirán gradualmente aproximadamente 3 o 4 semanas después de que terminen sus tratamientos.
También es posible que note una erupción, especialmente en cualquier área que haya estado expuesta al sol anteriormente. Aunque posiblemente esto sea un efecto secundario del tratamiento, una erupción cutánea también podría ser un indicio de infección. Si presenta una erupción en cualquier momento durante su tratamiento, dígaselo al médico o al enfermero.
A continuación hay pautas para ayudarle a cuidarse la piel durante el tratamiento. Siga estas pautas hasta que su piel mejore. Estas pautas solo se refieren a la piel de la zona que se está tratando con radioterapia.
Mantenga la piel limpia
- Báñese o dúchese todos los días con agua tibia y un jabón suave sin perfume, como Dove®, Basis®, o Cetaphil®. Enjuáguese bien la piel y séquela dándose palmaditas con una toalla suave.
- Cuando se lave el cabello, hágalo con delicadeza en la piel y el cuero cabelludo. No use ningún paño para lavarse, paño para fregarse ni cepillo.
- No use alcohol ni paños con alcohol en la piel de la zona tratada.
Hidrátese la piel a menudo
- Su enfermero puede sugerirle que comience a usar un producto hidratante el primer día de su tratamiento. Si no es probable que tenga una reacción en la piel, no necesita usar un hidratante a menos que su piel se seque o le pique. Puede usar hidratantes sin receta. Al momento de escoger un producto hidratante, decídase por uno que no tenga fragancias ni lanolina. Hay una serie de productos que son buenos, y su enfermero tal vez le sugiera alguno de ellos. Use solo uno a la vez, salvo que el enfermero le indique que use más.
- Si usa un producto hidratante, aplíquelo 2 veces al día.
Evite irritarse la piel de la zona que recibe tratamiento
- No se ponga gorros o turbantes ajustados que le froten la piel.
- Use solo los productos hidratantes, las cremas o las lociones de los que haya hablado con el médico o el enfermero.
- No use maquillaje, perfumes, polvos ni loción para después de afeitarse en la zona tratada.
- No se coloque ninguna cinta sobre la piel tratada.
- Si tiene comezón en la piel o en el cuero cabelludo, no se rasque. Aplique el producto hidratante. Pida al enfermero que le recomiende cómo aliviar la comezón.
- No se afeite la zona que recibe tratamiento. Si tiene que afeitarse, use solo una rasuradora eléctrica. Deje de usarla si se le irrita la piel.
- No permita que la piel tratada entre en contacto con temperaturas extremadamente altas o bajas. Esto incluye bañeras de hidromasaje, botellas de agua, compresas calientes y compresas de hielo.
- Si no tiene ninguna reacción cutánea durante su tratamiento, puede nadar en una piscina con agua con cloro. Sin embargo, asegúrese de enjuagarse el cloro inmediatamente después de salir de la piscina.
- Evite broncearse o quemarse la piel durante el tratamiento y por el resto de su vida. Si va a exponerse al sol, póngase bloqueador solar sin ácido paraminobenzoico (PABA), con un factor de protección solar (FPS) de 30 o superior. También use ropa holgada que le cubra en la mayor medida posible.
Fatiga
La fatiga es una sensación de cansancio o debilidad, de no querer hacer las cosas, de no poder concentrarse o de sentirse lento. Es posible que presente fatiga después de 2 a 3 semanas de tratamiento, y puede variar de leve a intensa. La fatiga puede llegar a durar de 6 semanas a 12 meses después de que termine su tratamiento.
Existen muchos motivos por los cuales posiblemente presente fatiga durante el tratamiento, como los siguientes:
- Los efectos de la radiación en el cuerpo.
- Los traslados de ida y vuelta del tratamiento.
- No dormir de forma suficiente y reparadora por la noche.
- No comer suficiente proteína y calorías.
- Tener dolor u otros síntomas.
- Sentir ansiedad o depresión.
- Tomar ciertos medicamentos.
Quizás descubra que la fatiga es peor en determinados momentos del día. A continuación hay sugerencias para ayudarle a lidiar con la fatiga.
Maneras de hacer frente a la fatiga
- Si trabaja y se siente bien, siga haciéndolo. Sin embargo, es posible que trabajar menos aumente su energía.
- Planifique sus actividades diarias. Elija las cosas que sean necesarias y más importantes para usted y hágalas cuando tenga más energía. Por ejemplo, podría ir a trabajar pero no hacer las tareas del hogar o ver el evento deportivo de sus hijos pero no salir a cenar.
- Planifique tiempo para descansar o tomar siestas cortas (de 10 a 15 minutos) durante el día, especialmente cuando sienta más cansancio. Si duerme siesta, intente dormir menos de 1 hora cada vez.
- Intente dormir al menos 8 horas cada noche. Esto quizás sea más sueño del que necesitaba antes de comenzar la radioterapia. También es posible que le venga bien ir a la cama más temprano y levantarse más tarde en la mañana. Una forma de dormir mejor durante la noche es estar activo durante el día. Por ejemplo, si puede hacer ejercicio, podría salir a caminar, hacer yoga o andar en bicicleta. Otra manera de dormir mejor en la noche es relajarse antes de ir a la cama. Podría leer un libro, armar un rompecabezas, escuchar música o dedicarse a pasatiempos que sean tranquilizadores.
- Pida a familiares y amigos que le ayuden con cosas como las compras, la cocina y la limpieza. Consulte con su compañía de seguros para ver si cubre servicios de atención a domicilio.
- Algunas personas tienen más energía cuando hacen ejercicio. Pregunte al médico si puede hacer ejercicio ligero, como caminar, estiramiento o yoga.
- Coma alimentos con alto contenido de proteína y calorías. Pida a un enfermero el recurso La alimentación apropiada durante su tratamiento contra el cáncer.
- Otros síntomas, como dolor, náuseas, diarrea, dificultad para dormir o sentirse deprimido o ansioso, pueden aumentar la fatiga. Pida ayuda a su médico o enfermero con cualquier otro síntoma que tenga.
Salud sexual
Es posible que tenga inquietudes en cuanto a la forma en que el cáncer y el tratamiento podrían afectar su sexualidad. Usted no es radioactivo. No hay manera de que transmita radiación a ninguna persona, así que es seguro tener contacto con otras personas.
Puede tener una vida sexual activa durante la radioterapia, salvo que el oncólogo de radioterapia le dé otras instrucciones. Sin embargo, si usted o su pareja pueden tener hijos, debe utilizar anticonceptivos para prevenir el embarazo durante su tratamiento.
La Sociedad Americana contra el Cáncer tiene recursos sobre problemas de salud sexual durante el tratamiento contra el cáncer llamados El sexo y el hombre adulto con cáncer y El sexo y la mujer adulta con cáncer. Puede buscarlos en www.cancer.org o llamar al 800-227-2345 y pedir un ejemplar.
MSK también tiene programas de salud sexual para ayudarle a enfrentar el impacto de su enfermedad y tratamiento sobre la salud sexual. Puede hablar con un especialista antes, durante y después de su tratamiento.
- Programa de Medicina Sexual Femenina y Salud de la Mujer: Para obtener más información o para hacer una cita, llame al 646-888-5076.
- Programa de Medicina Sexual y Reproductiva Masculina: Para obtener más información o para hacer una cita, llame al 646-888-6024.
Salud emocional
|
|
|
Es posible que también le preocupe decirle a su empleador que tiene cáncer o pagar sus cuentas médicas. Es posible que le preocupe cómo pueden cambiar sus relaciones familiares o que el cáncer regrese. Es posible que le preocupe cómo el tratamiento contra el cáncer afectará su cuerpo o si continuará siendo sexualmente atractivo.
Es normal y está bien preocuparse por todas estas cosas. Todos estos tipos de sensaciones son normales si usted o un ser querido tiene una enfermedad grave. Estamos aquí para apoyarle.
Formas de lidiar con sus sentimientos
Hable con los demás. Cuando las personas intentan protegerse escondiendo sus sentimientos, podrían sentirse muy solas. Hablar puede ayudar a las personas que le rodean a saber qué está pensando. Hablar sobre sus sentimientos con alguien en quien confíe podría ser de ayuda. Por ejemplo, puede hablar con su cónyuge o pareja, un amigo cercano o un familiar. También puede hablar con un capellán (asesor espiritual), enfermero, trabajador social o psicólogo.
Únase a un grupo de apoyo. Reunirse con otras personas con cáncer le dará la oportunidad de hablar sobre sus sentimientos y aprender de los demás. Puede aprender cómo otras personas sobrellevan el cáncer y su tratamiento, y esto le servirá para saber que no está solo.
Sabemos que no todos los diagnósticos de cáncer y las personas con cáncer son iguales. Ofrecemos grupos de apoyo para personas que comparten diagnósticos o identidades similares. Por ejemplo, puede unirse a un grupo de apoyo para personas con cáncer de mama o para personas de la comunidad LGBTQ+ con cáncer. Visite www.msk.org/vp para obtener más información sobre los grupos de apoyo de MSK. También puede hablar con su oncólogo de radioterapia, enfermero o trabajador social.
Pruebe con la relajación y la meditación. Estos tipos de actividades pueden ayudarle a sentirse relajado y calmado. Podría intentar imaginarse que está en su lugar favorito. Mientras lo hace, respire lentamente. Preste atención a cada inhalación o escuche música o sonidos relajantes. Para algunas personas, rezar es otra forma de meditación. Visite www.msk.org/meditations para encontrar meditaciones guiadas dirigidas por nuestros proveedores de Bienestar y Medicina Integral.
Ejercicio. A muchas personas el movimiento liviano, como caminar, andar en bicicleta, hacer yoga o hacer ejercicios aeróbicos acuáticos, les ayuda a sentirse mejor. Hable con su proveedor de cuidados de la salud sobre los tipos de ejercicio que puede hacer.
Todos tenemos nuestra propia manera de hacer frente a situaciones difíciles. Con frecuencia, hacemos lo que nos funcionó en el pasado. Pero, a veces, esto no es suficiente. Le recomendamos que hable con su médico, enfermero o trabajador social sobre sus inquietudes.
Después de su tratamiento
Asegúrese de asistir a las citas de seguimiento con el oncólogo de radioterapia. Él evaluará su reacción al tratamiento. Durante estas visitas, es posible que se le hagan análisis de sangre, radiografías y exploraciones. Antes de venir, escriba sus preguntas e inquietudes. Traiga las preguntas y una lista de todos sus medicamentos con usted. También puede llamar a su médico o enfermero en cualquier momento después de que el tratamiento haya finalizado, o entre las consultas de seguimiento si tiene preguntas o inquietudes.
Recursos
Servicios de apoyo de MSK
Centro de Orientación (Counseling Center)
www.msk.org/counseling
646-888-0200
Muchas personas encuentran que la orientación les ayuda. Nuestro Centro de Orientación ofrece asesoramiento a personas, parejas, familias y grupos. También podemos recetarle medicamentos para ayudarle si se siente ansioso o deprimido. Para programar una cita, pida una referencia a su proveedor de cuidados de la salud o llame al número que se proporcionó anteriormente.
Programa de Medicina Sexual Femenina y Salud de la Mujer
646-888-5076
El cáncer y los tratamientos contra el cáncer pueden afectar su salud sexual, su fertilidad, o ambas. Nuestro Programa de Medicina Sexual Femenina y Salud de la Mujer puede ayudar con problemas de salud sexual, como menopausia prematura o problemas de fertilidad. Podemos ayudarle antes, durante o después de su tratamiento. Llame para obtener más información o para programar una cita.
Servicio de Medicina Integral (Integrative Medicine Service)
www.msk.org/integrativemedicine
Nuestro Servicio de Medicina Integral ofrece muchos servicios que complementan (que van junto con) la atención médica tradicional, como terapia musical, terapias mentales y corporales, terapia de baile y movimiento, yoga y terapia de contacto. Para programar una cita para usar estos servicios, llame al 646-449-1010.
Puede programar una consulta con un proveedor de cuidados de la salud en el Servicio de Medicina Integral. Ese profesional trabajará con usted para diseñar un plan para tener un estilo de vida saludable y hacer frente a los efectos secundarios. Para programar una cita, llame al 646-608-8550.
Programa de Medicina Sexual y Reproductiva Masculina
646-888-6024
El cáncer y los tratamientos contra el cáncer pueden afectar su salud sexual, su fertilidad, o ambas. Nuestro Programa de Medicina Sexual y Reproductiva Masculina puede ayudar a hacer frente a problemas de salud sexual, como la disfunción eréctil. Podemos ayudarle antes, durante o después de su tratamiento. Llame para obtener más información o para programar una cita.
Servicios de Nutrición (Nutrition Services)
www.msk.org/nutrition
212-639-7312
Nuestro Servicio de Nutrición ofrece orientación nutricional con uno de nuestros nutricionistas dietistas clínicos. Su nutricionista dietista clínico hablará con usted sobre sus hábitos alimenticios. También le dará consejos sobre lo que puede comer durante el tratamiento y después de este. Para programar una cita, pida una referencia a un integrante de su equipo de atención o llame al número que se proporcionó anteriormente.
Programa de Recursos para la Vida Después del Cáncer (Resources For Life After Cancer, RLAC)
646-888-8106
En MSK, la atención no termina después de su tratamiento. El programa RLAC es para los pacientes que hayan terminado con el tratamiento y para sus familias.
Este programa cuenta con muchos servicios. Ofrecemos seminarios, talleres, grupos de apoyo y asesoramiento sobre la vida después del tratamiento. También podemos ayudar con problemas de seguros y empleo.
Programa de Tratamiento del Tabaquismo
www.msk.org/tobacco
212-610-0507
MSK cuenta con especialistas que pueden ayudarle a dejar de fumar. Para obtener más información sobre nuestro Programa de Tratamiento del Tabaquismo, llame al 212-610-0507. También puede pedirle información sobre el programa al enfermero.
Recursos externos
Sociedad Americana contra el Cáncer (ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
Ofrece una variedad de información y servicios, incluido Hope Lodge, el cual brinda alojamiento gratuito a pacientes y cuidadores durante el tratamiento del cáncer.
American Society for Therapeutic Radiology and Oncology
www.rtanswers.org
800-962-7876
Grupo de profesionales en oncología radioterápica que se especializa en el tratamiento de pacientes con radioterapia. Ofrece información detallada sobre el tratamiento del cáncer con radiación y detalles de contacto de oncólogos de radioterapia cerca de usted.
CancerCare
www.cancercare.org
800-813-HOPE (800-813-4673)
275 7th Ave. (entre las calles West 25th y 26th)
Nueva York, NY 10001
Ofrece orientación, grupos de apoyo, talleres de instrucción, publicaciones y asistencia financiera.
Cancer Support Community
www.cancersupportcommunity.org
Ofrece apoyo y educación a personas afectadas por el cáncer.
Servicio de Información sobre el Cáncer del Instituto Nacional del Cáncer (NCI)
www.cancer.gov
800-4-CANCER (800-422-6237)
Ofrece educación y apoyo a personas con cáncer y sus familias. Las publicaciones se encuentran disponibles en línea e impresas.
Preguntas para hacerle a su oncólogo de radioterapia
Antes de su cita, es útil anotar las preguntas que desea hacer. A continuación se enumeran algunos ejemplos. Escriba las respuestas durante su cita para poder repasarlas más adelante.
¿Qué tipo de radioterapia recibiré?
¿Cuántos tratamientos de radiación recibiré?
¿Qué efectos secundarios debo esperar durante la radioterapia?
¿Desaparecerán estos efectos secundarios cuando termine la radioterapia?
¿Qué tipo de efectos secundarios tardíos debo esperar después de la radioterapia?