Esta información le ayudará a prepararse para su radioterapia en el pecho, incluso a saber qué esperar antes, durante y después de su tratamiento. También aprenderá sobre los efectos secundarios y cómo cuidarse durante su tratamiento.
La información en este recurso es general. Su equipo de radioterapia diseñará un plan de tratamiento y atención solo para usted. Debido a eso, es posible que algunas partes de su tratamiento sean diferentes de lo que se describe aquí. Su equipo de radioterapia hablará con usted sobre qué esperar.
Información sobre la radioterapia
En la radioterapia se utilizan rayos de alta energía para tratar el cáncer. Su función consiste en dañar las células cancerosas y dificultarles la reproducción. Entonces, el cuerpo es naturalmente capaz de deshacerse de estas células cancerosas dañadas. La radioterapia también afecta las células normales. Sin embargo, sus células normales pueden repararse por sí mismas de una manera que las células cancerosas no pueden.
Durante el tratamiento, una máquina apuntará haces de radiación directamente al tumor. El haz pasa a través del cuerpo y destruye las células cancerosas en su camino. Usted no verá ni sentirá la radiación.
La radioterapia tarda un tiempo en ejercer su efecto. Lleva días o semanas de tratamiento antes de que las células cancerosas comiencen a morir. Estas células continuarán muriendo por semanas o meses después de que el tratamiento finalice.
Se le podría someter a radioterapia antes, durante o después de la cirugía o quimioterapia.
Su función en el equipo de radioterapia
Su equipo de radioterapia colaborará para cuidar de usted. Usted forma parte de ese equipo y su función consiste en:
- Llegar a sus citas a tiempo.
- Hacer preguntas y expresar las inquietudes que tenga.
- Informarnos cuando tenga efectos secundarios.
- Informarnos si siente dolor.
-
Cuidarse en casa mediante lo siguiente:
- Dejar de fumar, si fuma. MSK cuenta con especialistas que le pueden ayudar. Para obtener más información sobre nuestro Programa de Tratamiento del Tabaquismo, llame al 212-610-0507. También puede pedirle información sobre el programa al enfermero.
- Cuidarse la piel siguiendo nuestras instrucciones.
- Beber líquidos siguiendo nuestras instrucciones.
- Comer o evitar los alimentos y bebidas que sugerimos.
- Mantener el mismo peso.
Simulación
Antes de comenzar el tratamiento, se le realizará un procedimiento de planeación para su tratamiento que se denomina simulación. Esto se hace para garantizar que:
- El sitio de tratamiento se encuentre trazado.
- Usted reciba la dosis adecuada de radiación.
- La cantidad de radiación que llegue a los tejidos cercanos sea lo más pequeña posible.
Durante su simulación, se le tomarán radiografías y la piel se le marcará con puntos de tatuaje. Esas marcas identifican la zona que recibirá tratamiento.
La simulación tardará entre 2 y 4 horas.
Preparación para la simulación
Durante su simulación, estará en posición acostada por mucho tiempo. Si cree que estará incómodo al quedarse recostado sin moverse, puede tomar acetaminophen (Tylenol®) o su analgésico habitual antes de la simulación. Si cree que posiblemente se ponga ansioso durante su procedimiento, hable con su médico acerca de si tal vez un medicamento sería de utilidad.
Algunas personas deberán realizarse una tomografía computarizada por emisión de positrones (TEP-TC) durante la simulación. Si le van a realizar ese estudio, su enfermero le dará instrucciones detalladas para que se prepare. Algunas personas son alérgicas al medio de contraste (tinta) intravenoso (IV, a través de una vena). Si es alérgico, su enfermero le dirá qué hacer.
Si le van a realizar un escaneo de TEP-TC (tomografía por emisión de positrones-tomografía computarizada), no coma ni beba nada excepto agua por 6 horas antes de su cita. Esto incluye goma de mascar, caramelos solubles, pastillas para la tos y mentas. Si come o toma algo que no sea agua, existe la posibilidad de que su escaneo de TEP-TC se tenga que reprogramar.
Lleve puesta ropa cómoda que sea fácil de quitar porque es posible que deba ponerse una bata de hospital. No se ponga joyas, talco ni lociones.
Retire los dispositivos de la piel
Es posible que use ciertos dispositivos en la piel. Algunos fabricantes de dispositivos recomiendan que se quite lo siguiente antes de su simulación o tratamiento:
- Monitor continuo de glucosa (CGM)
- Bomba de insulina
Si usa alguno de estos, pregúntele a su oncólogo de radioterapia si necesita retirarlos. De ser así, asegúrese de traer un dispositivo adicional para ponérselo después de su simulación o tratamiento.
Es posible que no esté seguro de cómo administrar su glucosa (azúcar en la sangre) mientras el dispositivo esté apagado. Si es así, antes de su cita, hable con el proveedor de cuidados de la salud que trata su diabetes.
El día de su simulación
Qué esperar a su llegada
Un integrante del equipo de radioterapia lo registrará cuando llegue. Le dará una pulsera de identificación (ID) con su nombre y fecha de nacimiento. Durante su cita, muchos miembros del personal verificarán la pulsera de identificación y le pedirán que diga y deletree su nombre y fecha de nacimiento. Esto se hace por su seguridad. Existe la posibilidad de que se esté atendiendo a personas con el mismo nombre o con un nombre similar el mismo día que a usted.
Sus radioterapeutas le explicarán qué esperar durante la simulación. Si aún no ha firmado un formulario de consentimiento, ellos lo revisarán con usted. Responderán cualquier pregunta que tenga y le pedirán su firma.
Si su tratamiento será en el esófago, es posible que se le pida que trague un líquido de bario. Este facilita la visualización del esófago en las radiografías que se tomarán más adelante.
Durante su simulación
Para la simulación, probablemente deba desvestirse de la cintura hacia arriba y ponerse una bata. Debe dejarse puestos los zapatos. Si usa algo que le tape la cabeza, como una peluca, un turbante o una gorra, es posible que deba quitárselo. Los radioterapeutas le ayudarán a recostarse sobre una mesa y harán todo lo posible para brindarle comodidad y privacidad.
Aunque la mesa tendrá una sábana, esta es dura y no tiene colchón. Si no ha tomado ningún analgésico y cree que quizás lo necesite, dígales a los radioterapeutas antes de que comience la simulación. Asimismo, la habitación generalmente está fría. Si en cualquier momento se siente incómodo, dígales a los radioterapeutas.
Durante toda la simulación, sentirá que la mesa se mueve en diferentes posiciones. Las luces de la habitación se encenderán y se apagarán, y usted verá luces láser rojas en cada pared. Los terapeutas usan esas luces láser como guía cuando le colocan en la mesa. No mire directamente hacia el haz rojo porque le podría dañar los ojos.
Aunque los radioterapeutas entrarán y saldrán de la habitación durante la simulación, siempre habrá alguien que podrá verle y oírle. Usted oirá a los radioterapeutas hablando entre sí a medida que trabajan, y ellos le explicarán lo que están haciendo. Una vez que la simulación comience, no se mueva, ya que esto podría cambiar su posición. Sin embargo, si está incómodo o necesita ayuda, dígaselo a los radioterapeutas.
Para ayudarle a pasar el tiempo, es posible que los radioterapeutas le pongan música. Puede traer un CD suyo de casa, si así lo desea.
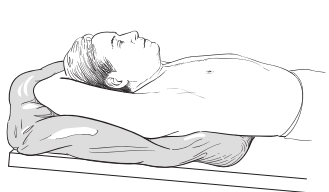
Posicionamiento
Probablemente estará acostado boca arriba durante la simulación. Mientras se encuentre acostado sobre la mesa, se hará un molde de la parte superior de su cuerpo. Sus radioterapeutas vertirán un líquido tibio en una bolsa de plástico grande que se sellará y se colocará sobre la mesa. Usted yacerá sobre la bolsa, boca arriba, con los brazos por encima de la cabeza (véase la figura 1). Al principio, el líquido se sentirá caliente, pero se enfriará a medida que se endurezca. Mientras se enfría, sus terapeutas le fijarán la bolsa a la piel mediante cinta, de modo que tome la forma de la parte superior del cuerpo y de los brazos. Este procedimiento tarda aproximadamente 15 minutos.
Permanecerá en este molde durante su simulación y todos los días de su tratamiento. El molde sirve para asegurarse de que usted esté en la posición correcta cada vez que reciba su tratamiento.
Imágenes de radiografía
Mientras esté acostado en su posición, se le harán radiografías de la región que será tratada. Estas se harán con una máquina para radiografías llamada simulador o en una máquina de escaneo por tomografía computarizada (CT). Si se va a someter a una tomografía computarizada, es posible que le administren un contraste por vía IV antes del escaneo. Las exploraciones serán utilizadas solo para trazar la zona de tratamiento. No se usan para dar diagnósticos ni para buscar tumores. Si es necesario realizarle otras exploraciones de imagenología, el enfermero se lo explicará.
Las radiografías tomarán aproximadamente 45 minutos. Durante la exploración, escuchará que la máquina se enciende y apaga. Aunque el ruido parezca fuerte, el radioterapeuta podrá escucharle si usted le habla.
Tatuajes y marcas corporales
Con un marcador de fieltro, los radioterapeutas dibujarán sobre su piel la zona que se someterá a tratamiento. Es posible que necesite marcas permanentes en la piel, denominadas tatuajes. Los radioterapeutas harán los tatuajes con una aguja estéril y una gota de tinta. La sensación de tatuarse es como un pinchazo. Los tatuajes no son más grandes que la cabeza de un alfiler. Las marcas hechas con el marcador de fieltro pueden lavarse después de la simulación. Los tatuajes son permanentes y no se quitan con el agua. Si le preocupa que le hagan tatuajes como parte de la radioterapia, hable con el oncólogo de radioterapia.
Una vez hechos los tatuajes, los radioterapeutas le tomarán varias fotografías en la posición de simulación. Las fotografías y los tatuajes se utilizarán para colocarle en una posición correcta sobre la mesa cada día del tratamiento.
Después de su simulación
Al final de la simulación, le daremos una cita para el procedimiento de ajuste. Se trata de la cita final antes de que comience el tratamiento. También se le asignará a una máquina para el tratamiento diario.
Programación de su tratamiento
Su tratamiento puede administrarse en varios horarios diferentes. Su equipo de radioterapia le dirá qué esperar.
Debe venir todos los días en que tenga tratamiento programado. Es posible que el tratamiento no sea tan eficaz si no se presenta a alguna cita. Si necesita tiempo adicional debido a circunstancias imprevistas, su oncólogo de radioterapia se lo dirá. Si por cualquier motivo no puede venir a su cita de tratamiento, debe llamar al consultorio del oncólogo de radioterapia para avisarle a su equipo. Si debe cambiar su horario por cualquier motivo, hable con el radioterapeuta.
Planeación para su tratamiento
Durante el tiempo comprendido entre la simulación y el inicio del tratamiento, el oncólogo de radioterapia trabajará en colaboración con un equipo para elaborar su plan de tratamiento. Se utilizarán las radiografías y la tomografía computarizada de la simulación para planificar los ángulos y las formas de los haces de radiación. Los detalles se planifican y verifican cuidadosamente. Esto lleva entre 5 días y 2 semanas.
Vitaminas y suplementos alimenticios
Muchas personas preguntan acerca de tomar vitaminas durante el tratamiento. Puede tomar un multivitamínico diario, si lo desea. No tome más de la cantidad diaria recomendada de ninguna vitamina. No tome otras vitaminas ni otros suplementos sin hablar con su médico. Esto incluye suplementos nutricionales y a base de hierbas.
Procedimiento de ajuste
Antes del primer tratamiento, se le programará un procedimiento de ajuste. Este procedimiento generalmente tarda alrededor de 1 hora. Si el analgésico le resultó útil durante la simulación, es posible que le convenga tomarlo antes de este procedimiento.
Cuando venga para el procedimiento de ajuste, se le indicará que pase al vestidor y se le solicitará que se ponga una bata de hospital. Los terapeutas le llevarán a la habitación donde recibirá el tratamiento todos los días. Le colocarán en posición sobre la mesa de tratamiento. Usted se recostará exactamente de la misma forma que el día de la simulación.
Se tomarán radiografías especiales, denominadas películas de rayos, para garantizar que su posición y la zona tratada sean las correctas. Las películas de rayos se repetirán durante todo el tratamiento. No se utilizan para ver cómo responde el tumor al tratamiento.
Durante su tratamiento
Después de que se presente en la recepción, tome asiento en la sala de espera. Cuando los radioterapeutas estén listos para recibirle, le indicarán que se cambie la ropa por una bata. Debe dejarse puestos los zapatos durante el tratamiento.
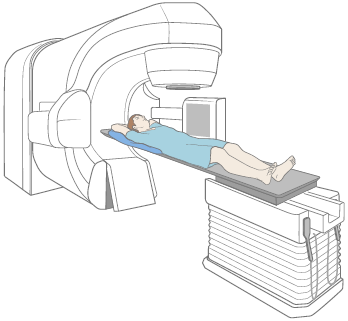
Los radioterapeutas le llevarán a la sala de tratamiento y le ayudarán a recostarse en el molde sobre la mesa (véase la figura 2). Se le colocará exactamente en la misma posición del procedimiento de ajuste.
Una vez que esté en la posición correcta, los radioterapeutas saldrán de la habitación, cerrarán la puerta y su tratamiento comenzará. Usted no verá ni sentirá la radiación, pero es posible que oiga la máquina a medida que se mueve a su alrededor y se enciende y apaga. Permanecerá en la sala de tratamiento de 10 a 30 minutos, según su plan de tratamiento. La mayor parte de este tiempo se dedicará a colocarle en la posición correcta. El tratamiento en sí mismo solo tarda algunos minutos.
Es posible que su oncólogo de radioterapia le recomiende hacer ciertas cosas durante el tratamiento. Por ejemplo, es posible que se le pida que contenga la respiración durante el tratamiento para que no se muevan los pulmones, o es posible que veamos el movimiento de los pulmones mientras respira durante el tratamiento. Si una de estas técnicas es adecuada para usted, su oncólogo de radioterapia la analizará con usted. También es posible que le hagan radiografías antes del tratamiento, para asegurarse de que la zona que se va a tratar no haya cambiado con su posicionamiento.
Aunque estará a solas durante el tratamiento, los radioterapeutas le verán en un monitor y le oirán a través de un intercomunicador en todo momento. Ellos se asegurarán de que esté cómodo durante el tratamiento. Respire normalmente durante el tratamiento, pero no se mueva. Sin embargo, si está incómodo o necesita ayuda, hable con los radioterapeutas. Ellos pueden apagar la máquina y entrar a verlo en cualquier momento, si es necesario.
Ni usted ni su ropa se volverán radioactivos durante ni después del tratamiento. Es seguro estar con otras personas.
Visitas semanales durante el tratamiento
El enfermero y el oncólogo de radioterapia le verán todas las semanas para hablar con usted sobre cualquier inquietud, preguntarle sobre los efectos secundarios que tenga y responder sus preguntas. Esta visita será antes o después de sus tratamientos todos los ________________. Esos días, debe planificar permanecer en su cita aproximadamente 1 hora adicional.
Si necesita hablar con el enfermero u oncólogo de radioterapia en cualquier momento entre sus visitas semanales, llame al consultorio del oncólogo de radioterapia o pida al personal de apoyo o a sus radioterapeutas que se comuniquen con ellos cuando venga para el tratamiento.
Efectos secundarios
Algunas personas presentan efectos secundarios a raíz de la radioterapia. El tipo de efectos secundarios y lo fuerte que estos sean dependen de muchos factores, como el lugar que se trata, la dosis de radiación, la cantidad de tratamientos y su salud en general. Es posible que los efectos secundarios empeoren si también recibe quimioterapia. A continuación se muestran los efectos secundarios más frecuentes de la radioterapia del pecho. Usted podría presentar todos, algunos o ninguno de estos efectos.
Tos o dificultad para respirar
Durante el tratamiento, algunas personas tienen tos o dificultad para respirar. Llame a su médico o enfermero si tiene estos síntomas o si ellos empeoran durante su tratamiento. Las siguientes son sugerencias que le pueden servir para sentirse mejor si tiene tos o dificultad para respirar:
- No fume. El fumar irrita las paredes de las vías respiratorias y causa más tos. Si desea recibir ayuda para dejar de fumar, el enfermero le puede referir al Programa de Tratamiento del Tabaquismo.
- Use 1 o 2 almohadas para levantar la parte superior del cuerpo al dormir.
- Ponga un humidificador mientras duerma. Asegúrese de cambiar el agua del humidificador y de limpiarlo según las indicaciones del fabricante.
- La fatiga aumentar la dificultad para respirar. Siga las sugerencias de la sección “Fatiga”. Ellas podrán ayudar a minimizar la fatiga.
- Tome medicamento para la tos según las indicaciones.
Dolor o dificultad para tragar y acidez estomacal
Si el esófago se encuentra en la zona que se está tratando, es posible que se inflame. Esto puede dificultarle la tarea de tragar o producirle dolor al hacerlo. Algunas personas además tienen acidez estomacal debido a la radiación en esta zona. Estos efectos secundarios generalmente comienzan la segunda o la tercera semana del tratamiento. Pueden durar hasta 2 a 4 semanas después de que complete su tratamiento. A continuación se encuentran sugerencias para minimizar el malestar y asegurarse de que reciba suficientes calorías y proteína durante su tratamiento.
-
Evite las sustancias que puedan irritar el esófago, por ejemplo:
- Alimentos o líquidos muy calientes
- Alimentos secos, duros y ásperos (por ejemplo, papitas, pretzels y galletas saladas)
- Especias (por ejemplo, pimienta, chile, salsa Tabasco® y curry)
- Alimentos y jugos ácidos o cítricos (por ejemplo naranja, toronja, piña y tomate)
- Sustancias que contienen cafeína (por ejemplo, café, té, refrescos de cola y chocolate)
- Alcohol
- Tabaco
- Coma los alimentos en pequeños bocados y mastique bien antes de tragar.
- Puede que los alimentos blandos, húmedos o hechos puré sean más fáciles de tragar. Las salsas también pueden ayudar.
- Las bebidas y los líquidos fríos pueden ayudar. Algunas personas encuentran que los néctares de frutas son particularmente relajantes.
- Si tiene dificultad para tragar píldoras, pregúntele a su médico o enfermero si el medicamento viene en forma líquida. De lo contrario, se puede triturar muchas píldoras y tomarlas con puré de manzana. Sin embargo, consulte a su médico, enfermero o farmacéutico antes de triturar cualquier píldora. No todas las píldoras se pueden triturar.
- Si tiene acidez estomacal, no coma a la hora de ir a la cama. Permanezca sentado con la espalda erguida durante al menos 30 minutos después de cada comida. Esto evitará que los jugos estomacales vuelvan al esófago.
- Si no come suficiente comida, puede tomar suplementos nutricionales líquidos. Hay varios productos disponibles y vienen en una variedad de sabores. Hable con su médico o enfermero sobre cómo seleccionar el producto que sea mejor para usted.
- Informe a su médico o a su enfermero si tiene alguno de los síntomas descritos anteriormente. Existen medicamentos que pueden recetarse para hacer que se sienta mejor.
- Puede llamar o programar una cita con nuestro dietista, si necesita ayuda con su dieta.
Reacciones en la piel y el cabello
Durante la radioterapia, tendrá cambios en la piel y el cabello de la zona tratada. Esto incluye la zona en el pecho y en la espalda donde los rayos de la radiación salen del cuerpo. Esto es normal y de esperarse. Luego de 2 a 3 semanas, puede que la piel adquiera un color rosa o bronceado. Incluso puede ponerse de un color rojo brillante o muy oscura más adelante.
Es posible que se sienta seca, produzca comezón y tenga aspecto descamado durante el tratamiento. A veces, es posible que en la piel de las zonas sensibles le salgan ampollas, o que esta se abra y se pele. Si eso sucede, dígaselo al médico o al enfermero.
También es posible que note una erupción, especialmente en cualquier área que haya estado expuesta al sol anteriormente. Aunque posiblemente esto sea un efecto secundario del tratamiento, una erupción cutánea también podría ser un indicio de infección. Si presenta una erupción en cualquier momento durante su tratamiento, dígaselo al médico o al enfermero.
El enfermero probablemente le aplique vendajes o cremas especiales, y le enseñe cómo cuidarse la piel. El médico podría suspenderle el tratamiento hasta que la piel sane. Las reacciones cutáneas a veces se agravan durante la semana posterior al final del tratamiento. Si esto sucede, llame al médico o al enfermero. La piel sanará gradualmente una vez completado el tratamiento, pero a menudo eso lleva de 3 a 4 semanas.
Es posible que pierda algo o todo el vello del pecho. Generalmente, su cabello volverá a crecer de 2 a 4 meses después de que se complete su tratamiento.
A continuación hay pautas para ayudarle a cuidarse la piel durante el tratamiento. Siga estas pautas hasta que su piel mejore. Estas pautas solo se refieren a la piel de la zona que se trata con radiación.
Mantenga la piel limpia
- Báñese o dúchese todos los días con agua tibia y un jabón suave sin perfume, como Neutrogena®, Dove®, jabón para bebé, Basis® o Cetaphil®. Enjuáguese bien la piel y séquela dándose palmaditas con una toalla suave.
- Al lavarse, hágalo con delicadeza en la piel de la zona tratada. No use un paño, un paño para fregar, ni un cepillo.
- Las marcas que le hayan tatuado antes del tratamiento son permanentes y no se quitan con el agua. Es posible que, durante el tratamiento, le hagan otras marcas, como el contorno de la zona de tratamiento, con un marcador violeta. Esas marcas se las puede quitar con aceite mineral en cuanto los radioterapeutas le indiquen que puede hacerlo.
- No use alcohol o paños con alcohol sobre la piel en la zona que se está tratando.
Hidrátese la piel a menudo
- Comience a usar un producto hidratante cuando inicie el tratamiento. Esto puede ayudar a minimizar las reacciones cutáneas. Puede usar hidratantes sin receta. Al momento de escoger un producto hidratante, decídase por uno que no tenga fragancias ni lanolina. Hay una serie de productos que son buenos, y su enfermero tal vez le sugiera alguno de ellos. Use solo uno a la vez, salvo que el enfermero le indique que use más.
- Si usa un producto hidratante, aplíquelo 2 veces al día.
Evite irritarse la piel de la zona que recibe tratamiento
- Use ropa interior y ropa holgada de algodón en la zona que recibe tratamiento. Evite la ropa ajustada que le frote la piel.
- Use solo los productos hidratantes, las cremas o las lociones de los que haya hablado con el enfermero u oncólogo de radioterapia.
- No use maquillaje, perfumes, polvos ni loción para después de afeitarse en la zona tratada.
- No se coloque ninguna cinta sobre la piel tratada.
- Si tiene comezón en la piel, no se la rasque. Aplique el producto hidratante. Pida al enfermero que le recomiende cómo aliviar la comezón.
- No se afeite la zona que recibe tratamiento. Si tiene que afeitarse, use solo una rasuradora eléctrica. Deje de usarla si se le irrita la piel.
- No permita que la piel tratada entre en contacto con temperaturas extremadamente altas o bajas. Esto incluye bañeras de hidromasaje, botellas de agua, compresas calientes y compresas de hielo.
- Si no tiene ninguna reacción cutánea durante su tratamiento, puede nadar en una piscina con agua con cloro. Sin embargo, asegúrese de enjuagarse el cloro inmediatamente después de salir de la piscina.
- Evite broncearse o quemarse la piel durante el tratamiento y por el resto de su vida. Si va a exponerse al sol, póngase bloqueador solar sin ácido paraminobenzoico (PABA), con un factor de protección solar (FPS) de 30 o superior. También use ropa holgada que le cubra en la mayor medida posible.
Fatiga
La fatiga es una sensación de cansancio o debilidad, de no querer hacer las cosas, de no poder concentrarse o de sentirse lento. Es posible que presente fatiga después de 2 a 3 semanas de tratamiento, y puede variar de leve a intensa. La fatiga puede llegar a durar de 6 semanas a 12 meses después de que termine su tratamiento.
Existen muchos motivos por los cuales posiblemente presente fatiga durante el tratamiento, como los siguientes:
- Los efectos de la radiación en el cuerpo.
- Los traslados de ida y vuelta del tratamiento.
- No dormir de forma suficiente y reparadora por la noche.
- No comer suficiente proteína y calorías.
- Tener dolor u otros síntomas.
- Sentir ansiedad o depresión.
- Los efectos secundarios de determinados medicamentos.
Quizás descubra que la fatiga es peor en determinados momentos del día. A continuación hay sugerencias para ayudarle a lidiar con la fatiga.
Maneras de hacer frente a la fatiga
- Si trabaja y se siente bien, siga haciéndolo. Sin embargo, es posible que trabajar menos aumente su energía.
- Planifique sus actividades diarias. Elija las cosas que sean necesarias y más importantes para usted y hágalas cuando tenga más energía. Por ejemplo, podría ir a trabajar pero no hacer las tareas del hogar o ver el evento deportivo de sus hijos pero no salir a cenar.
- Planifique tiempo para descansar o tomar siestas cortas (de 10 a 15 minutos) durante el día, especialmente cuando sienta más cansancio. Si duerme siesta, intente dormir menos de 1 hora cada vez.
- Intente dormir al menos 8 horas cada noche. Esto quizás sea más sueño del que necesitaba antes de comenzar la radioterapia. También es posible que le venga bien ir a la cama más temprano y levantarse más tarde en la mañana. Una forma de dormir mejor durante la noche es estar activo durante el día. Por ejemplo, si puede hacer ejercicio, podría salir a caminar, hacer yoga o andar en bicicleta. Otra manera de dormir mejor en la noche es relajarse antes de ir a la cama. Podría leer un libro, armar un rompecabezas, escuchar música o dedicarse a pasatiempos que sean tranquilizadores.
- Pida a familiares y amigos que le ayuden con cosas como las compras, la cocina y la limpieza. Consulte con su compañía de seguros para ver si cubre servicios de atención a domicilio.
- Algunas personas tienen más energía cuando hacen ejercicio. Pregunte al médico si puede hacer ejercicio ligero, como caminar, estiramiento o yoga.
- Coma alimentos y beba líquidos con alto contenido proteico y calórico. Su enfermero le dará el recurso La alimentación apropiada durante su tratamiento contra el cáncer.
- Otros síntomas, como dolor, náuseas, diarrea, dificultad para dormir o sentirse deprimido o ansioso, pueden aumentar la fatiga. Pida ayuda al enfermero u oncólogo de radioterapia con cualquier otro síntoma que tenga.
Pérdida de apetito
Algunas personas tienen disminución del apetito durante el tratamiento. Es importante que coma bien y que trate de no perder peso durante su tratamiento. Si tiene un molde para posicionarse para el tratamiento, puede que no le quede como debe ser si su peso cambia. Además, su cuerpo necesita suficientes proteína y calorías para recuperarse del tratamiento. Su enfermero le dará el recurso La alimentación apropiada durante su tratamiento contra el cáncer. En él encontrará muchas sugerencias para incrementar su consumo de calorías y proteína. Pruebe los diferentes alimentos que ahí se recomiendan.
A continuación hay sugerencias para ayudarle a mantener el peso.
-
Elija alimentos que aumenten cuántas calorías y proteína consume. Entre los alimentos ricos en proteína que puede comer se encuentran:
- Carnes magras
- Huevos
- Carne de ave sin piel
- Yogur descremado
- Pescado
- Productos lácteos sin lactosa
- Tofu con bajo contenido de grasa
- Trate de hacer comidas pequeñas y frecuentes a lo largo del día. Si parece que nunca tiene hambre, establezca un horario para asegurarse de que coma de manera regular (por ejemplo, cada 2 horas).
- Coma sus alimentos lentamente, en un entorno relajante. Coma con familiares o amigos siempre que sea posible.
- Varíe el color y la textura de sus comidas para hacerlas más atractivas.
- Traiga bocadillos y bebidas con usted cuando venga a recibir su tratamiento. Puede consumirlos mientras espera o de camino a sus citas y de regreso a su casa del departamento cada día.
- Si no come suficiente comida, tome suplementos nutricionales líquidos. Hay varios productos disponibles y vienen en distintos sabores. Pregunte a su dietista qué producto es el más adecuado para usted.
- Si lo desea, puede tomar un multivitamínico diario. No tome más de la cantidad diaria recomendada de ninguna vitamina. No tome ningún suplemento, a menos que el médico lo apruebe. Esto incluye suplementos nutricionales y a base de hierbas.
Náuseas
Algunas personas tienen náuseas, con o sin vómitos, en algún momento durante el tratamiento. Esto puede suceder tan pronto como en el primer tratamiento. Si tiene náuseas o vómitos, hable con el oncólogo de radioterapia o el enfermero. Ellos le podrán recetar medicamentos para aliviar dichos síntomas. También es posible que un cambio en la dieta le ayude. A continuación se encuentran sugerencias para ayudarle a reducir las náuseas y asegurarse de que consuma suficientes alimentos y líquidos:
- Coma algo ligero antes de su tratamiento.
- Si tiene náuseas, comience masticando alimentos secos, con almidón (tostadas, galletas saladas, pretzels) y luego continúe con comidas pequeñas y frecuentes a lo largo del día.
- A algunas personas les ayuda beber té de jengibre para hacer frente a las náuseas. Puede beber té de jengibre, si no tiene úlceras en la boca.
- Beba solo una pequeña cantidad de líquidos con sus comidas para evitar sentirse lleno o hinchado.
- Beba líquidos entre las comidas durante todo el día. Usar una pajita (popote) puede ayudar. Intente congelar sus bebidas favoritas en bandejas de cubitos de hielo y chúpelas durante el día.
-
Seleccione alimentos que no le provoquen náuseas. Entre los alimentos que generalmente son bien tolerados se encuentran:
- Alimentos a temperatura ambiente o más fríos
- Líquidos que estén fríos o refrigerados
- Alimentos secos y con almidón, como pan tostado, galletas de soda, tostadas melba, cereales secos, pretzels y pastel de ángel
- Yogur, sorbete y líquidos claros (por ejemplo, jugo de manzana, Jell-O® y ginger ale)
- Pollo o pavo frío, horneado o asado, sin piel
- Frutas y verduras blandas
-
Evite alimentos y líquidos que aumenten las náuseas. Estos serían:
- Alimentos calientes con olores fuertes
- Alimentos condimentados, grasosos y fritos
- Alimentos muy dulces
- Alimentos y jugos ácidos o cítricos (por ejemplo naranja, toronja, piña y tomate)
- Alcohol
Cambios en su recuento de células sanguíneas
La médula ósea es la sustancia que hay en el interior de los huesos, la cual produce células sanguíneas. Existen 3 tipos de células sanguíneas: Los glóbulos blancos combaten las infecciones. Las plaquetas sirven para que la sangre coagule cada vez que nos lastimamos. Los glóbulos rojos llevan el oxígeno que se necesita para tener energía.
Es posible que se le haya reducido el recuento de células sanguíneas cuando hay grandes áreas de médula ósea en la zona que se está tratando. Si además recibirá quimioterapia, esto también le puede afectar su recuento de células sanguíneas.
Durante su tratamiento le realizaremos un análisis de sangre, llamado recuento sanguíneo completo (CBC), para monitorearle. Si sus recuentos disminuyen, podemos interrumpir su tratamiento hasta que los recuentos vuelvan a niveles más altos. Analizaremos las precauciones con usted.
Si tiene los siguientes síntomas, informe a su médico o enfermero de inmediato:
- Una temperatura de 100.4 °F (38 °C) o superior
- Escalofríos y temblor
- Síntomas de gripe
- Sangrado
Es posible que se le deba hacer una evaluación, para ver si tiene una infección.
Salud sexual y reproductiva
Es posible que tenga inquietudes en cuanto a la forma en que el cáncer y el tratamiento podrían afectar su vida sexual. Usted no es radioactivo. No puede transmitir radiación a nadie más. Es seguro tener contacto cercano con otras personas.
Puede ser sexualmente activo durante su radioterapia, a menos que su oncólogo de radioterapia le dé otras instrucciones. Si usted o su pareja pueden tener hijos, deben usar un método anticonceptivo para prevenir un embarazo durante la radioterapia.
Hablar con su oncólogo de radioterapia o enfermero sobre su salud sexual puede ser difícil, pero es una conversación importante que debe tener. Es posible que ellos no lo mencionen a menos que usted comparta sus preguntas y preocupaciones. Puede sentirse incómodo, pero la mayoría de las personas sometidas a un tratamiento contra el cáncer tienen preguntas similares. Trabajamos arduamente para asegurarnos de que todos los que están bajo nuestro cuidado se sientan a gusto.
Programas de salud sexual
MSK ofrece programas de salud sexual. Estos programas pueden ayudarle a controlar las formas en que el cáncer o su tratamiento contra el cáncer afectan su salud sexual o fertilidad. Nuestros especialistas pueden ayudarle a abordar problemas de salud sexual o fertilidad antes, durante o después de su radioterapia.
- Para obtener información sobre nuestro Programa de Medicina Sexual Femenina y Salud de la Mujer o para programar una cita, llame al 646-888-5076.
- Para obtener información sobre nuestro Programa de Medicina Sexual y Reproductiva Masculina o para programar una cita, llame al 646-888-6024.
- Para obtener información sobre nuestro Programa de cáncer y fertilidad, hable con su proveedor de cuidados de la salud.
Otros recursos de salud sexual
Lea El sexo y el tratamiento contra el cáncer para obtener más información sobre la salud sexual durante el tratamiento contra el cáncer.
La Sociedad Americana contra el Cáncer cuenta con recursos sobre problemas de salud sexual durante el tratamiento contra el cáncer. Se llaman El sexo y el hombre adulto con cáncer y El sexo y la mujer adulta con cáncer. Puede buscarlos en www.cancer.org o llamar al 800-227-2345 y pedir un ejemplar.
Salud emocional
|
|
|
Es posible que también le preocupe decirle a su empleador que tiene cáncer o pagar sus cuentas médicas. Es posible que le preocupe cómo pueden cambiar sus relaciones familiares o que el cáncer regrese. Es posible que le preocupe cómo el tratamiento contra el cáncer afectará su cuerpo o si continuará siendo sexualmente atractivo.
Es normal y está bien preocuparse por todas estas cosas. Todos estos tipos de sensaciones son normales si usted o un ser querido tiene una enfermedad grave. Estamos aquí para apoyarle.
Formas de lidiar con sus sentimientos
Hable con los demás. Cuando las personas intentan protegerse escondiendo sus sentimientos, podrían sentirse muy solas. Hablar puede ayudar a las personas que le rodean a saber qué está pensando. Hablar sobre sus sentimientos con alguien en quien confíe podría ser de ayuda. Por ejemplo, puede hablar con su cónyuge o pareja, un amigo cercano o un familiar. También puede hablar con un capellán (asesor espiritual), enfermero, trabajador social o psicólogo.
Únase a un grupo de apoyo. Reunirse con otras personas con cáncer le dará la oportunidad de hablar sobre sus sentimientos y aprender de los demás. Puede aprender cómo otras personas sobrellevan el cáncer y su tratamiento, y esto le servirá para saber que no está solo.
Sabemos que no todos los diagnósticos de cáncer y las personas con cáncer son iguales. Ofrecemos grupos de apoyo para personas que comparten diagnósticos o identidades similares. Por ejemplo, puede unirse a un grupo de apoyo para personas con cáncer de mama o para personas de la comunidad LGBTQ+ con cáncer. Visite www.msk.org/vp para obtener más información sobre los grupos de apoyo de MSK. También puede hablar con su oncólogo de radioterapia, enfermero o trabajador social.
Pruebe con la relajación y la meditación. Estos tipos de actividades pueden ayudarle a sentirse relajado y calmado. Podría intentar imaginarse que está en su lugar favorito. Mientras lo hace, respire lentamente. Preste atención a cada inhalación o escuche música o sonidos relajantes. Para algunas personas, rezar es otra forma de meditación. Visite www.msk.org/meditations para encontrar meditaciones guiadas dirigidas por nuestros proveedores de Bienestar y Medicina Integral.
Ejercicio. A muchas personas el movimiento liviano, como caminar, andar en bicicleta, hacer yoga o hacer ejercicios aeróbicos acuáticos, les ayuda a sentirse mejor. Hable con su proveedor de cuidados de la salud sobre los tipos de ejercicio que puede hacer.
Todos tenemos nuestra propia manera de hacer frente a situaciones difíciles. Con frecuencia, hacemos lo que nos funcionó en el pasado. Pero, a veces, esto no es suficiente. Le recomendamos que hable con su médico, enfermero o trabajador social sobre sus inquietudes.
Después de su tratamiento
Asegúrese de asistir a las citas de seguimiento con el oncólogo de radioterapia. Él evaluará su reacción al tratamiento. Durante estas visitas, es posible que se le hagan análisis de sangre, radiografías y exploraciones. Antes de venir, escriba sus preguntas e inquietudes. Traiga las preguntas y una lista de todos sus medicamentos con usted. También puede llamar al enfermero u oncólogo de radioterapia en cualquier momento una vez que el tratamiento haya finalizado, o entre las visitas de seguimiento, si tiene preguntas o inquietudes.
Servicios de apoyo
Servicios de apoyo de MSK
Centro de Orientación
www.msk.org/counseling
646-888-0200
Muchas personas consideran que el asesoramiento les ayuda. Nuestro Centro de Orientación ofrece asesoramiento a personas, parejas, familias y grupos. También podemos recetarle medicamentos para ayudarle si se siente ansioso o deprimido. Pídale a su proveedor de cuidados de la salud una derivación o llame al número que figura arriba para programar una cita.
Servicio de Bienestar y Medicina Integral
www.msk.org/integrativemedicine
Nuestro Servicio de Bienestar y Medicina Integral (Integrative Medicine and Wellness Service) ofrece muchos servicios que complementan la atención médica tradicional, como musicoterapia, terapias mentales y corporales, terapia de baile y movimiento, yoga y terapia de contacto. Llame al 646-449-1010 para programar una cita para estos servicios.
También puede programar una consulta con un proveedor de cuidados de la salud en el Servicio de Bienestar y Medicina Integral. Ese profesional trabajará con usted para diseñar un plan para tener un estilo de vida saludable y hacer frente a los efectos secundarios. Llame al 646-608-8550 para programar una cita.
Servicios de Nutrición
www.msk.org/nutrition
212-639-7312
Nuestro Servicio de Nutrición ofrece asesoramiento nutricional con uno de nuestros nutricionistas dietistas clínicos. Su nutricionista dietista clínico hablará con usted sobre sus hábitos alimentarios. También le dará consejos sobre lo que puede comer durante el tratamiento y después de este. Para programar una cita, pida una derivación a un integrante de su equipo de atención o llame al número que se proporcionó anteriormente.
Servicios de rehabilitación
www.msk.org/rehabilitation
El cáncer y los tratamientos contra el cáncer pueden hacer que su cuerpo se sienta débil, rígido o tenso. Algunos pueden causar linfedema (inflamación). Nuestros fisiatras (médicos de rehabilitación), terapeutas ocupacionales (OT) y fisioterapeutas (PT) pueden ayudarlo a retomar sus actividades habituales.
- Los médicos de medicina de rehabilitación diagnostican y tratan problemas que afectan la forma en que se mueve y realiza actividades. Pueden diseñar y ayudar a coordinar su programa de terapia de rehabilitación, ya sea en MSK o en algún lugar más cercano a su hogar. Para obtener más información, llame a Medicina de Rehabilitación (Fisiatría) al 646-888-1929.
- Un OT puede ayudar si tiene problemas para realizar las actividades diarias habituales. Por ejemplo, puede recomendarle herramientas para facilitar las tareas diarias. Un PT puede enseñarle ejercicios para ayudar a desarrollar fuerza y flexibilidad. Para obtener más información, llame a Terapia de Rehabilitación al 646-888-1900.
Programa de Recursos para la Vida Después del Cáncer (RLAC)
646-888-8106
En MSK, la atención no termina después de su tratamiento. El programa RLAC es para los pacientes que hayan terminado con el tratamiento y para sus familias.
Este programa cuenta con muchos servicios. Ofrecemos seminarios, talleres, grupos de apoyo y asesoramiento sobre la vida después del tratamiento. También podemos ayudar con problemas de seguros y empleo.
Programas de salud sexual
El cáncer y los tratamientos contra el cáncer pueden afectar su salud sexual, su fertilidad o ambas. Los programas de salud sexual de MSK pueden ayudarle antes, durante o después de su tratamiento.
- Nuestro Programa de Medicina Sexual Femenina y Salud de la Mujer puede ayudar con problemas de salud sexual, como menopausia prematura o problemas de fertilidad. Pida a un miembro de su equipo de atención de MSK que le remita o llame al 646-888-5076 para obtener más información.
- Nuestro Programa de Medicina Sexual y Reproductiva Masculina puede ayudar a hacer frente a problemas de salud sexual, como la disfunción eréctil. Pida una derivación a un miembro de su equipo de atención o llame al 646-888-6024 para obtener más información.
Programa de Tratamiento del Tabaquismo
www.msk.org/tobacco
212-610-0507
MSK cuenta con especialistas que pueden ayudarle a dejar de fumar. Visite nuestro sitio web o llame al número que figura arriba para obtener más información. También puede pedirle información sobre el programa al enfermero.
Programas virtuales
www.msk.org/vp
Nuestros programas virtuales ofrecen educación y apoyo en línea para pacientes y cuidadores. Son sesiones en vivo donde puede hablar o simplemente escuchar. Usted puede enterarse de su diagnóstico, saber qué esperar durante el tratamiento y cómo prepararse para el tratamiento contra el cáncer.
Las sesiones son privadas, gratuitas y dirigidas por expertos. Visite nuestro sitio web para obtener más información sobre los programas virtuales o para registrarse.
Servicios de apoyo para la radioterapia
American Society for Therapeutic Radiology and Oncology
www.rtanswers.org
800-962-7876
Este sitio web tiene información detallada sobre el tratamiento del cáncer con radiación. También tiene detalles de contacto de oncólogos de radioterapia cerca de usted.
Servicios de apoyo externos
Hay muchos otros servicios de apoyo para ayudarle antes, durante y después de su tratamiento contra el cáncer. Algunos ofrecen información y grupos de apoyo, mientras que otros pueden ayudar con los costos de tratamiento, transporte y alojamiento (un lugar donde hospedarse).
Para obtener una lista de estos servicios de apoyo, lea Servicios de apoyo externos. También puede hablar con un trabajador social de MSK llamando al 212-639-7020.
Lung Cancer Alliance
www.lungcanceralliance.org/get-help-and-support/
800-298-2436
Ofrece apoyo personalizado, información y servicios de referencia gratuitos a cargo de un equipo de miembros del personal capacitados y dedicados a ayudar a los pacientes, sus seres queridos y aquellas personas que tienen riesgo de tener cáncer pulmonar. Aboga por un mayor financiamiento para la investigación sobre el cáncer de pulmón y acceso, cobertura y reembolso equitativos para exámenes de detección, tratamiento, diagnóstico y pruebas. Lleva a cabo campañas educativas a nivel nacional sobre la enfermedad, el riesgo y la detección temprana.
Preguntas para hacerle a su oncólogo de radioterapia
Antes de su cita, es útil anotar las preguntas que desea hacer. A continuación se enumeran algunos ejemplos. Escriba las respuestas durante su cita para poder repasarlas más adelante.
¿Qué tipo de radioterapia recibiré?
¿Cuántos tratamientos de radiación recibiré?
¿Qué efectos secundarios debo esperar durante la radioterapia?
¿Desaparecerán estos efectos secundarios cuando termine la radioterapia?
¿Qué tipo de efectos secundarios tardíos debo esperar después de la radioterapia?
Learn about our Health Information Policy.