Esta información le ayudará a prepararse para la embolización de la arteria prostática. También le servirá para entender qué esperar después de su procedimiento.
Información sobre la próstata
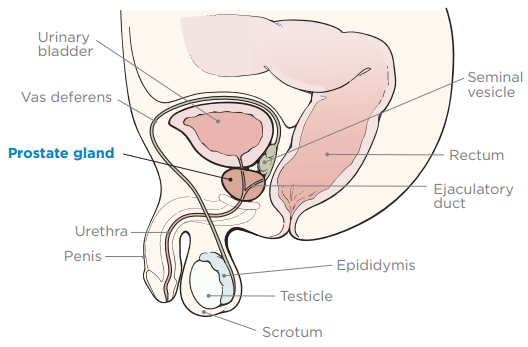
- La próstata es una glándula pequeña y firme, aproximadamente del tamaño de una nuez. Se encuentra delante del recto y debajo de la vejiga (véase la figura 1). La próstata trabaja con otras glándulas en el cuerpo para fabricar semen.
- La uretra es un tubo que transporta orina (pis) desde la vejiga, a través del pene, hacia el exterior del cuerpo.
- Las vesículas seminales son las glándulas pequeñas cerca de la próstata que producen el líquido del semen.
¿Qué es una embolización de la arteria prostática?
La embolización de la arteria prostática es un procedimiento para bloquear las arterias (vasos sanguíneos) de la próstata. Es un tratamiento para la hiperplasia benigna de la próstata, también llamada HBP. Benigno significa que no es cáncer. La HBP sucede cuando la próstata se agranda (está más grande de lo normal). El bloqueo de las arterias de la próstata detiene el flujo de la sangre hacia la próstata. Esto hace que la próstata se encoja.
Información sobre la HBP
Cuando tiene HPB, la próstata agrandada presiona la uretra. Esto puede cambiar la forma en la que orina (hace pis).
La HPB es común en hombres mayores de 40 años. Puede empeorar con la edad. La HPB ocurre en:
- 4 de cada 10 hombres mayores de 40 años.
- 5 de cada 10 hombres mayores de 50 años.
- 6 de cada 10 hombres mayores de 60 años.
Cuando tiene HPB, puede sentir que necesita orinar con frecuencia. Después de orinar, puede sentir que la vejiga aún no está completamente vacía.
Los síntomas más frecuentes de la HPB son los siguientes:
- Orina frecuente. Orina muchas veces, como cada 2 horas o menos.
- Urgencia urinaria. Es una necesidad urgente de orinar. Siente que debe orinar de inmediato o podría tener un accidente.
- Nicturia. Se despierta varias veces durante la noche para orinar.
- Dificultad para orinar. Le cuesta orinar. Le cuesta comenzar a orinar o el chorro de orina es débil o sale en gotas.
- Intermitencia urinaria. Ocurre cuando siente que ha vaciado la vejiga, pero necesita volver a orinar unos minutos después.
- Obstrucción urinaria aguda. Ocurre cuando no puede vaciar la vejiga en absoluto o siente dolor al orinar.
Si no vacía la vejiga por mucho tiempo, podría tener alguna de las siguientes afecciones:
- Una infección de las vías urinarias (UTI).
- Cálculos en la vejiga.
- Divertículos en la vejiga. Lo que sucede es que la pared de la vejiga se estira y se crean una especie de bolsillos en los que se acumula la orina.
- Daño en los riñones causado por la orina acumulada en los riñones. Esto sucede cuando se bloquea la uretra.
Información sobre la embolización de la arteria prostática
Un médico llamado radiólogo intervencionista (médico de IR) realizará su procedimiento de embolización de la arteria prostática. Los médicos de IR tienen formación especial en la realización de procedimientos guiados por imágenes. Para ello, utilizan imágenes obtenidas mediante radiografías, resonancias magnéticas, tomografías computarizadas o ecografías.
Se reunirá con el médico de IR que le realizará la embolización de la arteria prostática. El médico le explicará el procedimiento y responderá a sus preguntas. Se le pedirá que firme un formulario de consentimiento, que indica que acepta el procedimiento y comprende los riesgos. Su médico de IR le colocará un catéter en las pequeñas arterias de la próstata. Usará radiografías para guiar el catéter hasta el lugar correcto. A continuación, inyectarán (pondrán) partículas muy pequeñas a través del catéter en las arterias. Las partículas bloquearán el flujo sanguíneo hacia la próstata y harán que se encoja.
La próstata comenzará a encogerse de inmediato. Tardará entre 2 semanas y 3 meses en notar cambios en los síntomas.
El procedimiento se hará con anestesia local (medicamento que adormece una zona del cuerpo). También se le administrarán medicamentos intravenosos (IV) para el dolor y la sedación que le mantendrán cómodo durante el procedimiento.
Se irá a casa el mismo día de su procedimiento.
Qué hacer antes de la embolización de la arteria prostática
Pregunte sobre los medicamentos que toma
Tal vez deba dejar de tomar alguno de sus medicamentos habituales antes de su procedimiento. O, es posible que deba tomar una dosis (cantidad) diferente de la habitual. Hable con su proveedor de cuidados de la salud sobre cómo tomar sus medicamentos antes de su procedimiento. No cambie la forma en que toma los medicamentos sin hablar con un proveedor de cuidados de la salud.
En esta sección, se enumeran algunos ejemplos de medicamentos, pero hay muchos otros. Asegúrese de que su equipo de atención sepa qué medicamentos de venta con receta, medicamentos sin receta y suplementos alimenticios está tomando. Un medicamento con receta es aquel que solo puede obtener presentando una receta de un proveedor de cuidados de la salud. Un medicamento sin receta es aquel que puede obtener sin una receta.
Es muy importante que tome sus medicamentos y suplementos de la forma correcta los días antes de su procedimiento. Si no lo hace, podríamos tener que reprogramar su procedimiento.
Anticoagulantes
Un anticoagulante es un medicamento que cambia cómo coagula la sangre. Los anticoagulantes suelen recetarse para ayudar a prevenir ataques cardíacos, accidentes cerebrovasculares u otros problemas causados por coágulos de sangre.
Si toma un anticoagulante, pregúntele a su proveedor de cuidados de la salud qué hacer antes de su procedimiento. Es posible que le indique que deje de tomarlo cierta cantidad de días antes de su procedimiento. Esto dependerá del tipo de procedimiento al que se someta y el motivo por el cual toma el anticoagulante.
A continuación se incluyen algunos ejemplos de anticoagulantes. Existen otros, así que asegúrese de que el equipo de atención esté al tanto de todos los medicamentos que usted toma. No deje de tomar el anticoagulante sin antes hablar con un integrante de su equipo de atención.
|
|
Otros medicamentos o suplementos podrían modificar la forma en que coagula la sangre. Algunos ejemplos son la vitamina E, el aceite de pescado y los medicamentos antiinflamatorios no esteroideos (NSAID). Lea Cómo comprobar si un medicamento o suplemento contiene aspirin, otros NSAID, vitamina E o aceite de pescado. Le ayudará a saber qué medicamentos y suplementos deberá evitar antes de su procedimiento.
Medicamentos para la diabetes
Si toma insulina u otros medicamentos para la diabetes, hable con su proveedor de cuidados de la salud de MSK y con el proveedor de cuidados de salud que se los receta. Pregúnteles qué hacer antes de su cirugía o procedimiento. Es posible que deba dejar de tomarlos o que deba tomar una dosis (cantidad) diferente de la habitual. También es posible que le den instrucciones diferentes sobre qué comer y beber antes de su cirugía o procedimiento. Siga las instrucciones de su proveedor de cuidados de la salud.
Su equipo de atención controlará el nivel del azúcar en la sangre durante su cirugía o procedimiento.
Medicamentos GLP-1 para la pérdida de peso
Es importante informar a su proveedor de cuidados de la salud si toma un medicamento GLP-1. Tendrá que seguir instrucciones especiales sobre qué comer y beber antes de su cirugía o procedimiento. Es muy importante que siga estas instrucciones. Si no las sigue, es posible que su cirugía o procedimiento se retrase o cancele.
- Siga una dieta de líquidos claros el día antes de su cirugía o procedimiento. No coma ningún alimento sólido. Lea Dieta de líquidos claros para obtener más información.
- Deje de beber 8 horas antes de la hora de llegada. No coma ni tome nada después de esa hora, ni siquiera líquidos claros. Puede tomar pequeños tragos de agua con sus medicamentos.
Para obtener más información, lea Qué comer y beber antes de su cirugía o procedimiento si toma medicamentos GLP-1.
Estos son algunos ejemplos de medicamentos GLP-1. Existen otros, así que asegúrese de que el equipo de atención esté al tanto de todos los medicamentos que usted toma. A veces, se recetan para ayudar a controlar la diabetes y otras enfermedades. Otras veces, se recetan para bajar de peso.
|
|
Diuréticos
Un diurético es un medicamento que controla los líquidos acumulados en el cuerpo. Los diuréticos suelen recetarse para ayudar a tratar la hipertensión arterial (presión arterial elevada) o edema (hinchazón). También suelen recetarse para tratar ciertos problemas de corazón o riñón.
Si toma algún diurético, pregúntele al proveedor de cuidados de la salud que realizará el procedimiento lo que debe hacer antes de su procedimiento. Tal vez deba dejar de tomarlo el día de su procedimiento.
Hemos incluido algunos ejemplos de diuréticos a continuación. Existen otros, así que asegúrese de que el equipo de atención esté al tanto de todos los medicamentos que usted toma.
|
|
Retire los dispositivos de la piel
Es posible que use ciertos dispositivos en la piel. Algunos fabricantes de dispositivos recomiendan que se quite lo siguiente antes de su cirugía, procedimiento o escaneo:
- Monitor continuo de glucosa (CGM)
- Bomba de insulina
Hable con su proveedor de cuidados de la salud para programar su cita más cerca de la fecha en que necesita cambiar su dispositivo. Asegúrese de traer un dispositivo adicional con usted para ponerse después de su procedimiento, cirugía o escaneo.
Es posible que no esté seguro de cómo administrar su glucosa (azúcar en la sangre) mientras el dispositivo esté apagado. Si es así, antes de su cita, hable con el proveedor de cuidados de la salud que trata su diabetes.
Deje de tomar medicamentos antiinflamatorios no esteroideos (NSAID)
Los NSAID, como el ibuprofen (Advil® y Motrin®) y el naproxen (Aleve®), pueden causar sangrado. Deje de tomarlos 2 días antes de su procedimiento. Si el proveedor de cuidados de la salud le da instrucciones diferentes, haga lo que él o ella le indique.
Para obtener más información, lea Cómo comprobar si un medicamento o suplemento contiene aspirin, otros NSAID, vitamina E o aceite de pescado.
Reacciones al medio de contraste
El contraste es un tinte especial gracias al cual el médico de IR puede ver las diferencias que hay en los órganos del cuerpo con más facilidad. Los órganos internos son los órganos que están dentro del cuerpo. Este procedimiento generalmente se hace con contraste.
Algunas personas llegan a tener reacciones alérgicas al contraste. La mayoría de las reacciones son leves, como urticaria.
Algunas personas pueden tener reacciones poco frecuentes pero más graves, como anafilaxia. Esta es una reacción alérgica muy grave que puede causar hipotensión (una baja repentina en la presión arterial) o problemas respiratorios.
La anafilaxia se trata a través de un autoinyector de epinephrine, comúnmente conocido como EpiPen®. Es decir, se inyecta epinephrine (adrenalina) en el músculo.
Dígale al proveedor de cuidados de la salud si en el pasado ha tenido alguna reacción alérgica al medio de contraste. Es posible que deba tomar un medicamento antes de su procedimiento para ayudar con la alergia.
Organice que alguien lo lleve a casa
Debe contar con una persona responsable que le lleve a casa después de su procedimiento. Una persona responsable es alguien que le ayude a llegar bien a casa. También debe poder comunicarse con su equipo de cuidados de la salud en caso de tener inquietudes. Haga los arreglos necesarios antes del día de su procedimiento.
Si no tiene una persona responsable que le lleve a casa, entonces llame a una de las agencias que se indican a continuación. Ellas se encargarán de enviar a alguien que le lleve a casa. Este servicio se cobra y usted tendrá que proporcionar el transporte. Puede tomar un taxi o un servicio de auto pero, aun así, debe contar con un cuidador responsable para que le acompañe.
| Agencias de Nueva York | Agencias de Nueva Jersey |
| VNS Health: 888-735-8913 | Caring People: 877-227-4649 |
| Caring People: 877-227-4649 |
Anote la hora de su cita
Un integrante del personal le llamará 1 o 2 días hábiles antes de su procedimiento. Si el procedimiento está programado para un lunes, entonces recibirá la llamada el jueves o viernes anterior. El integrante del personal le dirá a qué hora debe llegar al hospital para su procedimiento. También le recordará a dónde ir.
Si para el mediodía (12 p. m.) del día hábil antes de su procedimiento no le han llamado, comuníquese al 646-677-7001. Si por algún motivo debe cancelar su procedimiento, llame al proveedor de cuidados de la salud que lo programó.
Qué hacer el día antes de la embolización de la arteria prostática
Instrucciones sobre lo que debe comer
Deje de comer a medianoche (12 a. m.) la noche antes de su cirugía o procedimiento. Esto incluye caramelos y chicles.
Es posible que su proveedor de cuidados de la salud le haya dado instrucciones diferentes sobre cuándo debe dejar de comer. Si es así, siga sus instrucciones. Algunas personas necesitan ayunar (no comer) durante más tiempo antes de su cirugía o procedimiento.
Medicamentos para prevenir una reacción al medio de contraste
Es posible que su médico le haya indicado que tome medicamentos para prevenir una reacción alérgica al contraste. Si es así, tome su primera dosis 13 horas antes de su hora de llegada. Tome la segunda dosis 2 horas antes de la hora de llegada.
Qué hacer el día de la embolización de la arteria prostática
Instrucciones sobre lo que debe beber
Entre la medianoche (12 a. m.) y 2 horas antes de la hora de su llegada, beba únicamente los líquidos de la siguiente lista. No coma ni beba nada más. Deje de beber 2 horas antes de la hora de llegada.
- Agua.
- Jugo de manzana claro, jugo de uva claro o jugo de arándanos claro.
- Gatorade o Powerade.
-
Café negro o té. Se puede añadir azúcar. No añada nada más.
- No añada ninguna cantidad de ningún tipo de leche o crema. Esto incluye las leches y cremas vegetales.
- No añada jarabe aromatizado.
Si tiene diabetes, preste atención a la cantidad de azúcar que contienen las bebidas que toma. Será más fácil controlar sus niveles de azúcar en la sangre si incluye versiones de estas bebidas sin azúcar, bajas en azúcar o sin azúcares añadidos.
Es útil mantenerse hidratado antes de las cirugías y los procedimientos, así que beba líquido si tiene sed. No beba más de lo necesario. Recibirá líquidos por vía intravenosa (VI) durante su cirugía o procedimiento.
Deje de beber 2 horas antes de la hora de llegada. Esto incluye agua.
Es posible que su proveedor de cuidados de la salud le haya dado instrucciones diferentes sobre cuándo debe dejar de beber. Si es así, siga sus instrucciones.
Qué debe traer
- Una lista de todos los medicamentos que esté tomando en casa, incluso los que adquiera con y sin receta, así como parches y cremas que use.
- Medicamentos para tratar problemas respiratorios (como su inhalador), medicamentos para el dolor de pecho o ambos.
- Su teléfono celular y cargador.
- Un estuche para sus objetos personales, si los tiene. Algunos ejemplos de objetos personales son: anteojos, lentes de contacto, aparatos para sordera, dentadura postiza, prótesis, pelucas y artículos religiosos.
- Su formulario Health Care Proxy y otras directivas anticipadas, si las ha completado.
- El respirador para la apnea del sueño (como una máquina CPAP), si usa uno. Si no puede traerlo, le daremos uno para que lo use mientras esté en el hospital.
Qué esperar a su llegada
Muchos médicos, enfermeros y otros miembros del personal le pedirán que diga y deletree su nombre y fecha de nacimiento. Esto se hace por su seguridad. Es posible que haya personas con el mismo nombre o con nombres parecidos que deban hacerse procedimientos el mismo día.
Una vez que lo lleven al área prequirúrgica, le entregarán una bata de hospital y calcetines antideslizantes. Se quitará los anteojos, los aparatos para sordera, las dentaduras postizas, las prótesis, la peluca y los artículos religiosos.
Reúnase con un enfermero
Antes de su procedimiento se reunirá con un enfermero. Dígale la dosis de los medicamentos que haya tomado después de la medianoche (12 a. m.) y la hora en que los tomó. Asegúrese de incluir los medicamentos recetados y sin receta, parches y cremas.
Su enfermero le pondrá una vía intravenosa (IV) en una vena del brazo o de la mano, a menos que ya tenga:
- Un catéter venoso central (CVC) o algún otro tipo de catéter central.
- Un catéter central de inserción periférica (PICC).
- Un puerto implantado (también conocido como mediport o Port-A-Cath).
Estará bajo sedación durante el procedimiento. Si este es el caso, recibirá un sedante. Este medicamento sirve para que esté soñoliento y se relaje durante su procedimiento. Un miembro de su equipo de atención revisará sus antecedentes médicos con usted para prepararlo para la sedación.
Esa persona se encargará de lo siguiente:
- Le preguntará si en el pasado la sedación le ha causado algún problema. Esto incluye náuseas (una sensación de que va a vomitar) o dolor.
- Le hablará acerca de su comodidad y seguridad durante el procedimiento.
- Le dirá qué tipo de sedación recibirá.
- Le responderá las preguntas que usted tenga sobre la sedación.
Qué esperar durante su procedimiento
Cuando llegue el momento de su procedimiento, le llevarán a la sala de procedimientos y le ayudarán a colocarse sobre la mesa. Se acostará boca arriba.
Es posible que un integrante de su equipo de atención le ponga botas de compresión en la parte inferior de las piernas. Estas se inflan y se desinflan suavemente para ayudar con la circulación de la sangre en las piernas. Estará conectado a un equipo que sirve para monitorear (llevar un registro) la frecuencia cardíaca, la respiración y la presión arterial. También recibirá oxígeno a través de una sonda delgada que se apoya debajo de la nariz.
Se le administrará sedación y se sentirá relajado o incluso somnoliento.
Durante su procedimiento
Un miembro de su equipo de atención limpiará la piel de la zona en la que trabajará el médico de IR. Esta zona se denomina sitio de inserción. El sitio de inserción estará en la ingle (la zona entre el abdomen y el muslo). En algunos casos, el sitio de inserción puede ser la muñeca. Un miembro de su equipo de atención también afeitará el sitio de inserción, si es necesario.
Recibirá una inyección (pinchazo) de anestesia local para entumecer el sitio de inserción. Luego, su médico de IR insertará una aguja en una arteria de la zona anestesiada. Introducirán un catéter a través de la aguja hasta la arteria.
Su médico de IR guiará el catéter hasta que llegue a las arterias más pequeñas que suministran sangre a la próstata. Utilizarán imágenes de radiografías en directo e inyecciones de contraste para guiar el catéter hasta el lugar adecuado.
El medio de contraste les ayudará a ver los vasos sanguíneos que van a la próstata en las imágenes. Esto se llama arteriografía.
Una vez que el catéter se encuentra en el vaso sanguíneo principal que va a la próstata, el médico de IR comenzará la embolización. Le inyectarán un agente embólico (que bloquea el flujo sanguíneo) a través del catéter. Estas son partículas muy pequeñas, cada una del tamaño de un grano de arena.
Las partículas se desplazarán por el catéter hacia las arterias más pequeñas que suministran sangre a la próstata. Estas partículas bloquearán las arterias, y detendrán el flujo de sangre hacia la próstata. Esto hará que la próstata se encoja.
Cuando el procedimiento esté terminado, su radiólogo intervencionista le sacará el catéter. Utilizará un pequeño dispositivo de cierre para detener cualquier sangrado en el sitio de la inserción. Es del tamaño del orificio que hay en el extremo de un bolígrafo. Luego, un miembro de su equipo de atención limpiará el sitio de inserción. Lo cubrirá con un pequeño vendaje (curitas), como Band-Aid®.
Este procedimiento tarda de 2 a 3 horas.
Qué esperar después de su procedimiento
Después de su procedimiento, le llevarán a la Unidad de Cuidados Posteriores a la Anestesia (PACU). Mientras esté en la PACU, avísele al enfermero si siente que el vendaje está húmedo o caliente.
Su enfermero controlará cómo se siente después de su procedimiento. También controlará el sitio de inserción para detectar cualquier sangrado.
Estará en la PACU durante 1 a 4 horas antes de recibir el alta para regresar a casa con su cuidador. Debe orinar antes de irse.
La mayoría de las personas solo sienten una leve molestia en la zona de la ingle, alrededor del sitio de inserción. Su médico de IR enviará recetas a su farmacia en caso de que necesite medicamentos. Sus recetas serán para lo siguiente:
- Analgésicos
- Medicamentos contra las náuseas (medicamentos para evitar que sienta que va a vomitar).
- Medicamentos antiinflamatorios (ayudan a reducir el dolor, la fiebre y la inflamación).
- Un medicamento para aliviar la irritación o los espasmos de la vejiga.
Tendrá dos citas de seguimiento con su médico de IR. La primera cita será entre 2 y 4 semanas después de su procedimiento. La segunda cita será aproximadamente 3 meses después de su procedimiento.
Qué hacer en casa después de la embolización de la arteria prostática
- Puede quitarse el vendaje el día después de su procedimiento.
- No se duche ni se bañe durante 24 horas (1 día) después de su procedimiento. Después de este tiempo, puede ducharse o bañarse como de costumbre.<
- No levante nada que pese más de 10 libras (4.5 kilogramos) durante 3 días después de su procedimiento.
- No haga ejercicio durante 1 semana después de su procedimiento.
-
No eyacule durante 1 semana después de su procedimiento.
- Es posible que la primera eyaculación tenga un poco de sangre. Es normal y desaparecerá con el tiempo.
-
No trabaje durante 1 semana después de su procedimiento si tiene que levantar objetos pesados o realizar actividades físicas intensas en su trabajo.
- Según el trabajo que tenga, puede volver a trabajar el día después de su procedimiento. Está bien si se sienta en un escritorio o no realiza mucha actividad física en el trabajo.
- Siga las instrucciones de su médico de IR para saber cuándo tomar sus medicamentos. Algunos de los medicamentos pueden hacer que la orina adquiera un color anaranjado. Esto es normal.
- Es posible que vea sangre en la orina durante unos días después de su procedimiento. Es normal y desaparecerá con el tiempo.
- Es posible que necesite orinar con más frecuencia durante los 7 a 10 días después de su procedimiento. Esto es normal.
- Es posible que sienta dolor y ardor al orinar hasta 7 días después de su procedimiento. Si es así, tome los medicamentos que le recetó su médico de IR para tratar esto. Esto es normal y mejorará por sí solo con el tiempo.
- Siga tomando todos los medicamentos para la próstata que tomaba antes de su procedimiento. Una vez que se recupere, hable con su médico de IR en su cita de seguimiento. Pregúntele si puede cambiar la dosis (cantidad) o dejar de tomar sus medicamentos para la próstata.
Cuándo llamar al proveedor de cuidados de la salud
Llame a su médico de IR si:
- Tiene una temperatura de 100.4 °F (38 °C) o superior.
- Tiene dolor, náuseas (sensación de que va a vomitar) o vómitos (devolver) que no se detienen.
- Tiene dolor, náuseas o vómitos que empeoran más de lo que eran antes de su procedimiento.
- Tiene enrojecimiento, hinchazón o sangrado alrededor del sitio de inserción.
- No puede orinar.
- Tiene algún síntoma que le preocupe.
Learn about our Health Information Policy.