Esta información le ayudará a prepararse para su procedimiento de disección submucosa endoscópica en MSK. Lea este recurso al menos una vez antes de su procedimiento. Úselo como referencia en los días previos a su procedimiento.
¿Qué es una disección submucosa endoscópica o DSE?
Una DSE es un procedimiento para extirpar tumores en el tubo digestivo. El tubo digestivo está formado por el esófago, el estómago, el intestino delgado, el intestino grueso (colon) y el recto (véase la figura 1).
Por lo general, un gastroenterólogo realiza la DSE durante una colonoscopia o una sigmoidoscopia. Un gastroenterólogo es un médico con formación especializada en el aparato digestivo. Esto incluye el esófago, el estómago y los intestinos.
A veces, el médico no puede hacer una DSE durante una colonoscopia o una sigmoidoscopia. Hable con su proveedor de cuidados de la salud sobre qué esperar y cómo prepararse para su DSE. Siga cuidadosamente las instrucciones de este recurso.
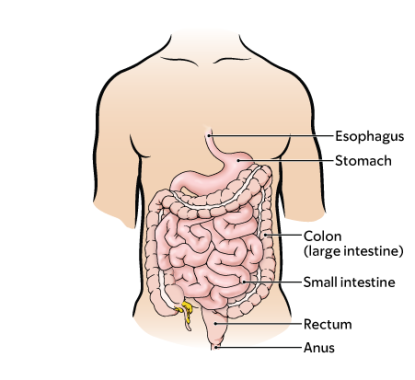
Durante su procedimiento, el médico le introducirá un tubo flexible denominado colonoscopio o sigmoidoscopio en el recto. Esto le ayudará a observar el interior del ano, del colon y del recto (véase la figura 1). El endoscopio está conectado a un monitor de video. Esto le permite al médico observar el interior del colon.
Su médico usará aire y líquido para mover el endoscopio a lo largo de su colon. Hará esto mientras busca algo inusual en el monitor de video. Luego usará el endoscopio para extirpar cualquier tumor y suturará la zona, si es necesario. Cuando termine, retirará el endoscopio.
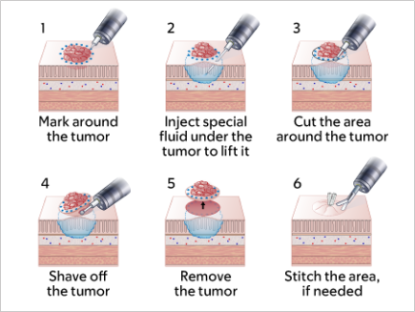
La figura 2 muestra el proceso de extirpación del tumor. El procedimiento generalmente tarda de 1 a 3 horas, pero a veces puede llevar más tiempo.
Qué hacer 2 semanas antes de su procedimiento
Pregunte sobre sus medicamentos
Tal vez deba dejar de tomar alguno de sus medicamentos antes de su procedimiento. Hable con su médico para que le indique qué medicamentos puede dejar de tomar sin que haya riesgo alguno. A continuación le brindamos algunos ejemplos habituales.
No deje de tomar ninguno de sus medicamentos sin antes hablar con su médico.
Anticoagulantes
Si toma un anticoagulante (un medicamento que afecta el modo en que la sangre coagula), pregúntele al médico que se lo indica en qué momento debería dejar de tomarlo y cuántos días deben transcurrir para volver a tomarlo. Asegúrese de dar esa información al médico que le realice la DSE.
A continuación se incluyen algunos ejemplos de anticoagulantes. Existen otros, así que asegúrese de que el equipo de atención esté al tanto de todos los medicamentos que usted toma. No deje de tomar el anticoagulante sin antes hablar con un integrante de su equipo de atención.
|
|
Medicamentos para la diabetes
Si toma insulina u otros medicamentos para la diabetes, tal vez deba modificar la dosis. Pregúntele al médico que le receta los medicamentos para la diabetes qué debe hacer en la mañana del día anterior y en la mañana del día del procedimiento.
Si toma metformin (como Glucophage® or Glumetza®) un medicamento que contenga metformin (como Janumet®), no lo tome el día de su procedimiento ni el día anterior.
Pídale una carta al médico, de ser necesario
Una carta de autorización es un documento redactado por su médico que constata que es seguro que usted se someta a un procedimiento. Es posible que deba conseguir una o más cartas de autorización antes de su procedimiento. Su proveedor de cuidados de la salud de MSK le dirá si debe hacerlo. Debe tener su carta de autorización al menos 1 día antes de su procedimiento.
Carta de autorización para un desfibrilador cardioversor automático implantable (AICD) o marcapasos permanente (PPM)
Informe a su proveedor de cuidados de la salud de MSK si tiene un AICD o PPM. Necesitará una carta de autorización de su cardiólogo (médico especialista en el corazón).
Carta de autorización para otros síntomas
Necesitará una carta de autorización de su médico si ha tenido alguno de estos síntomas durante las últimas 6 semanas:
- Dolor de pecho.
- Dificultad para respirar que es nueva o que empeora.
- Desmayos.
Qué hacer 1 semana antes de su procedimiento
Siga las instrucciones de su proveedor de cuidados de la salud cuando tome aspirin
Si toma aspirin, pregúntele al médico que se la receta si puede dejar de tomarla 1 semana antes de su procedimiento. La aspirin y los medicamentos que la contienen pueden causar hemorragia. Lea Cómo comprobar si un medicamento o suplemento contiene aspirin, otros NSAID, vitamina E o aceite de pescado para obtener más información.
Si su médico no quiere que usted deje de tomar aspirin, infórmele al médico que realice su procedimiento de DSE al menos 10 días antes del procedimiento.
Organice que alguien lo lleve a casa
Si su médico no puede realizarle una DSE durante su procedimiento, deberá contar con un cuidador responsable que le lleve a casa después. Una persona responsable es alguien que le ayude a llegar bien a casa. También debe poder comunicarse con su equipo de cuidados de la salud en caso de tener inquietudes. Haga los arreglos necesarios antes del día de su procedimiento.
Si no tiene una persona responsable que le lleve a casa, entonces llame a una de las agencias que se indican a continuación. Estas se encargarán de enviar a alguien que le lleve a casa. Este servicio se cobra y usted tendrá que proporcionar el transporte. Puede tomar un taxi o un servicio de auto, pero, aun así, debe contar con un cuidador responsable para que le acompañe.
| Agencias de Nueva York | Agencias de Nueva Jersey |
| VNS Health: 888-735-8913 | Caring People: 877-227-4649 |
| Caring People: 877-227-4649 |
Compre los artículos necesarios
- 4 tabletas (5 mg) de bisacodyl (Dulcolax®). En general, se vende en cajas de 10 tabletas.
- 1 frasco (238 gramos) de polietilenglicol (MiraLAX ®).
-
64 onzas (1.90 litros) de cualquier líquido claro que no sea rojo, violeta ni anaranjado.
- Una bebida deportiva como Gatorade® o Powerade® es una buena opción. Las bebidas deportivas le ayudarán a reemplazar los electrolitos que perderá durante la preparación intestinal.
- Si tiene diabetes, asegúrese de tomar líquidos claros sin azúcar.
Para ver si necesita más artículos, responda las preguntas a continuación:
- ¿Tiene tendencia al estreñimiento? Esto puede significar que usted defeca (hace caca) menos de lo habitual o que tiene menos de 3 defecaciones por semana.
- ¿Toma medicamentos narcóticos (opioides), como fentanyl (Duragesic®, Subsys®) morphine (DepoDur®, Duramorph, MS Contin®), hydrocodone (Vicodin®) u oxycodone (Oxycontin®, Percocet®)? Si no está seguro, pregúntele a su proveedor de cuidados de la salud.
- ¿Le han hecho alguna colonoscopia para la cual no se preparó bien en el pasado?
Si respondió afirmativamente a cualquiera de las preguntas, también debe comprar los siguientes artículos:
- 3 dosis (17 gramos) de MiraLAX (total de 51 gramos). Puede comprar 1 frasco pequeño más o los paquetes.
- Más líquidos para una dieta completamente líquida. Lea la sección “2 días antes de su procedimiento” de este recurso para ver ejemplos de lo que puede beber.
Qué hacer 5 días antes de su procedimiento DSE
5 días antes de su procedimiento
Deje de tomar suplementos de hierro
Si toma un suplemento de hierro, deje de tomarlo 5 días antes del procedimiento. Los suplementos de hierro pueden causar cambios en el color de las heces. Esto puede dificultar que su médico vea el colon con claridad.
Qué hacer 3 días antes de su procedimiento
Evite determinados alimentos
Debe seguir una dieta de bajo contenido de fibra a partir de 3 días antes de la colonoscopia. Durante este período, no coma lo siguiente:
- Frutas y verduras crudas (frescas).
- Maíz de grano entero, incluido el maíz enlatado.
- Granos enteros, como avena, arroz integral, quinoa o pan integral.
- Semillas, como amapola o sésamo.
- Frutos secos.
Hable con un enfermero especialista en endoscopia
Unos días antes de su procedimiento, recibirá una llamada de un enfermero especialista en endoscopia. El enfermero repasará con usted las instrucciones incluidas en esta guía y le hará preguntas sobre su historia clínica. El enfermero también repasará sus medicamentos y le dirá cuáles tomar en la mañana del procedimiento.
Qué hacer 2 días antes de su procedimiento
Si usted generalmente no padece de estreñimiento, no toma medicamentos narcóticos (opioides) y nunca le hicieron una colonoscopia con una mala preparación en el pasado, no es necesario que comience la dieta de líquidos claros hasta el día antes de su procedimiento. Sin embargo, continúe evitando las frutas y verduras crudas, la remolacha (cocida o cruda), los jugos de frutas rojas, el maíz de grano entero, los cereales, las semillas y los frutos secos. Pase a la siguiente sección “Qué hacer el día antes de su procedimiento”.
Si usted generalmente padece estreñimiento, toma medicamentos narcóticos o le hicieron una colonoscopia con una mala preparación en el pasado:
- Tome una tapa (17 gramos) de MiraLAX mezclado con 8 onzas (236 ml) de líquido en el desayuno, el almuerzo y la cena.
-
Siga una dieta completamente líquida que incluya lo siguiente:
- Yogur, sin ningún trozo de fruta.
- Jugos de fruta sin pulpa.
- Refrescos.
- Caldo o sopas cremosas coladas.
- Suplementos nutricionales, como Ensure® o Boost®.
- Helados cremosos y de fruta sin trozos de frutas.
Qué hacer el día antes de su procedimiento
Prepare la preparación intestinal MiraLAX
En la mañana del día antes del procedimiento, mezcle los 238 gramos del polvo MiraLAX con 64 onzas (1.9 litros) de un líquido claro a temperatura ambiente hasta que el polvo MiraLAX se disuelva. Una vez que el MiraLAX esté disuelto, puede colocar la mezcla en el refrigerador. A muchas personas les gusta más el sabor si está frío.
No mezcle el MiraLAX antes de la mañana del día anterior al procedimiento.
Siga una dieta de líquidos claros
Deberá seguir una dieta de líquidos claros el día antes de su procedimiento. En la tabla que aparece en esta sección se incluyen ejemplos de líquidos claros.
- No coma ningún alimento sólido.
- No beba ningún líquido de color rojo, violeta ni anaranjado.
- Asegúrese de beber abundante líquido, además de agua, café y té. Esto ayuda a garantizar que ingiera suficientes calorías y es una parte importante de la preparación para la colonoscopia. Intente beber como mínimo 1 vaso (de 8 onzas o 236 ml) por hora mientras esté despierto.
Si tiene diabetes, debe beber solo líquidos claros sin azúcar y controlarse el nivel de azúcar en la sangre con frecuencia. Si tiene preguntas, hable con su proveedor de cuidados de la salud.
| Dieta de líquidos claros | ||
|---|---|---|
| Tome | No tome | |
| Sopas |
|
|
| Dulces |
|
|
| Bebidas |
|
|
Fíjese en la hora del procedimiento
Un integrante del personal le llamará después del mediodía (12 p. m.) del día antes de su procedimiento. Si el procedimiento está programado para un lunes, entonces recibirá la llamada el viernes anterior. Si no recibió la llamada para las 7 p. m., llame al 212-639-5014, o a la oficina de admisión al 212-639-7882.
El integrante del personal le dirá a qué hora debe llegar al hospital para su procedimiento. También le recordará a dónde ir.
Si debe cancelar el procedimiento, llame a la oficina de programación de citas del servicio GI al 212-639-5020.
Comience su preparación intestinal
La preparación intestinal tiene 2 partes. Haga la primera parte de la preparación intestinal el día antes de su procedimiento.
Parte 1 de la preparación intestinal
A las 4 p. m., tome 2 tabletas de Dulcolax con un vaso de agua.
Tome un vaso (8 onzas o 0.236 litros) de la mezcla MiraLAX cada 15 minutos:
- 4:15 p. m.
- 4:30 p. m.
- 4:45 p. m.
- 5 p. m.
Cuando haya terminado, sobrará la mitad de la mezcla MiraLAX. Guarde el resto en el refrigerador para la segunda parte de su preparación.
Debería empezar a defecar en 1 hora después de beber la parte 1 de la mezcla MiraLAX. Es posible que tarde más en algunas personas.
No se preocupe si no comienza a defecar después de beber la primera mitad de MiraLAX. Siga bebiendo líquidos claros para permanecer hidratado y limpiar el colon.
Después de cada defecación, póngase petroleum jelly (Vaseline®) o pomada A & D® sobre la piel alrededor del ano. Esto ayuda a prevenir la irritación causada por la defecación de heces sueltas y la limpieza frecuente.
El momento de realizar la parte 2 depende de la hora a la que le hayan dicho que tiene que llegar para su procedimiento. Si le indicaron que llegue antes de las 11 a. m.:
Si le indicaron que llegue a las 11 a. m. o más tarde:
|
Parte 2 de su preparación intestinal (si llega antes de las 11 a. m.)
No haga esto la noche antes de su procedimiento si tiene programado llegar a las 11 a. m. o más tarde.
A las 11 p. m. la noche antes de su procedimiento, tome 2 tabletas de Dulcolax con un vaso de agua.
Tome un vaso (8 onzas o 0.236 litros) de la mezcla MiraLAX cada 15 minutos:
- 11:15 p. m.
- 11:30 p. m.
- 11:45 p. m.
- 12 a. m. (medianoche)
Debería empezar a defecar en 1 hora después de beber la parte 2 de la mezcla MiraLAX. Si no comienza a defecar después de 3 horas, llame al 212-639-2000. Pida hablar con el gastroenterólogo que esté de guardia.
Puede continuar bebiendo líquidos claros hasta 4 horas antes de su hora de llegada programada. No coma nada hasta después de su procedimiento.
Qué hacer el día de su procedimiento
Parte 2 de su preparación intestinal (si llega a las 11 a. m. o después)
A las 6 a. m. de la mañana de su procedimiento, tome 2 tabletas de Dulcolax con un vaso de agua.
Tome un vaso (8 onzas o 0.236 litros) de la mezcla MiraLAX cada 15 minutos:
- 6:15 a. m.
- 6:30 a. m.
- 6:45 a. m.
- 7 a. m.
Debería empezar a defecar en 1 hora después de beber la parte 2 de la mezcla MiraLAX.
Puede continuar bebiendo líquidos claros hasta 4 horas antes de su hora de llegada programada. No coma nada hasta después de su procedimiento.
Algunos aspectos para tener en cuenta
- Solo tome los medicamentos que le hayan dicho que tome en la mañana del procedimiento. Tómelos con unos sorbos de agua.
- No se ponga lociones, crema ni talco en el pecho ni en los brazos.
- Quítese todas las joyas, incluso las que tenga puestas en perforaciones del cuerpo.
- Deje en casa todos los objetos de valor, como tarjetas de crédito y joyas. No habrá casilleros disponibles para guardar los objetos valiosos.
- Si usa lentes de contacto, quíteselos y mejor póngase anteojos.
Qué debe traer
- Su inhalador de rescate para el asma, como albuterol (Ventolin®), si tiene uno.
- Un estuche para los anteojos.
- El formulario Health Care Proxy, si lo llenó.
- Si tiene un marcapasos implantado o un desfibrilador cardioversor (AICD), traiga su tarjeta.
A dónde ir
El procedimiento se llevará a cabo en uno de los siguientes lugares:
David H. Koch Center
530 East 74th Street
Nueva York, NY 10021
Tome el ascensor hasta el 8.º piso
Sala de endoscopia del Memorial Hospital (el hospital principal de MSK)
1275 York Avenue (entre la calle East 67th y la calle East 68th)
New York, NY 10065
Tome el ascensor B hasta el 2.º piso. Gire a la derecha y entre al Centro de Cirugía y Procedimientos a través de las puertas de vidrio.
Visite www.msk.org/parking para obtener información sobre dónde estacionar en estos centros.
Qué esperar a su llegada
Cuando llegue el momento de su procedimiento, un integrante del equipo de atención le llevará a la sala donde se realizará el procedimiento. Su equipo de atención le conectará a un equipo que sirve para monitorear el corazón, la respiración y la presión arterial. Recibirá oxígeno a través de una sonda delgada que se apoya debajo de la nariz. Le colocarán un protector bucal para protegerle los dientes.
El enfermero o el anestesiólogo le colocará una vía intravenosa (IV) en la vena, generalmente del brazo o de la mano. Recibirá anestesia a través de su vía IV, la cual le pondrá a dormir. Una vez que esté dormido, su médico comenzará el procedimiento.
Su procedimiento generalmente toma de 1 a 3 horas, pero a veces puede llevar más tiempo.
Qué hacer después de su procedimiento
En la Unidad de Cuidados Posteriores a la Anestesia (PACU)
Cuando se despierte, estará en la PACU. El enfermero continuará monitoreando el corazón, la respiración y la presión arterial.
Si su médico hizo una DSE, deberá pasar la noche en el hospital para que su enfermero pueda monitorearle. Se le pasará a una cama de hospitalización cuando haya una disponible. Si no tiene problemas durante la noche, podrá salir del hospital al día siguiente.
Si su médico no hizo una DSE, puede irse a casa el mismo día. Debe haber una persona responsable que le lleve a casa después.
En casa
Durante los primeros 7 días después de su procedimiento:
- No consuma alcohol.
- No haga ningún ejercicio vigoroso (como trotar y jugar tenis).
- No levante nada que pese más de 10 libras (4.5 kilogramos).
- Trate de permanecer en el lugar y no viaje largas distancias, como fuera del país.
Es normal que sus defecaciones sean irregulares o en un ritmo diferente a lo habitual. Esto puede durar hasta una semana después del procedimiento.
Es normal tener una pequeña cantidad de sangrado del recto. No debería haber más de algunas gotas de sangre y el sangrado debería detenerse dentro de las 24 horas después de su procedimiento.
La mayoría de las personas pueden volver a trabajar 7 días después de someterse a este procedimiento, pero todos son diferentes, por lo que puede tardar más o menos en su caso. Si necesita hacer mucho esfuerzo en su trabajo, hable con su médico antes de volver a trabajar.
Seguimiento médico
Tendrá una consulta de seguimiento con su proveedor de cuidados de la salud 2 semanas después de su procedimiento. Durante esta visita, su médico hablará con usted sobre sus resultados y repasará un plan de tratamiento.
Cuándo llamar al proveedor de cuidados de la salud
Llame al proveedor de cuidados de la salud si tiene:
- Fiebre de 101 °F (38.3 °C) o más.
- Dolor intenso, dureza o hinchazón en el abdomen (vientre).
- Sangre en el vómito (devolver).
- Sangrado del ano por más de 24 horas.
- Debilidad, desmayos o ambos.
- Cualquier otra pregunta o inquietud.
Si tiene dolor en el pecho o dificultad para respirar, llame al 911 o vaya a la sala de emergencias más cercana.
Detalles de contacto
Si tiene alguna pregunta o inquietud, llame al consultorio del Dr. Nishimura al 212-639-6029, o al consultorio del Dr. Beauvais al 212-639-5909. Puede hablar con un integrante del personal de lunes a viernes de 9 a. m. a 5 p. m. Después de las 5 p. m, durante los fines de semana y los días feriados, llame al 212-639-2000 y pida hablar con el gastroenterólogo de guardia.
Learn about our Health Information Policy.