Эта информация поможет вам подготовиться к процедуре эндоскопической подслизистой диссекции (endoscopic submucosal dissection (ESD)) в центре MSK. Прочтите этот материал хотя бы один раз перед процедурой и используйте его в качестве руководства.
Что такое эндоскопическая подслизистая диссекция?
ESD — это процедура по удалению опухолей в пищеварительном тракте. Пищеварительный тракт состоит из пищевода, желудка, тонкой кишки, толстой кишки и прямой кишки (см. рисунок 1).
ESD обычно выполняется гастроэнтерологом во время колоноскопии или ректосигмоидоскопии. Гастроэнтеролог — это врач, имеющий специальную подготовку для лечения заболеваний желудочно-кишечного тракта, который включает пищевод, желудок и кишечник.
Иногда врач не может сделать ESD во время колоноскопии или ректосигмоидоскопии. Ваш медицинский сотрудник расскажет, чего следует ожидать от ESD и как подготовиться к этой процедуре. Внимательно следуйте инструкциям, приведенным в данном ресурсе.
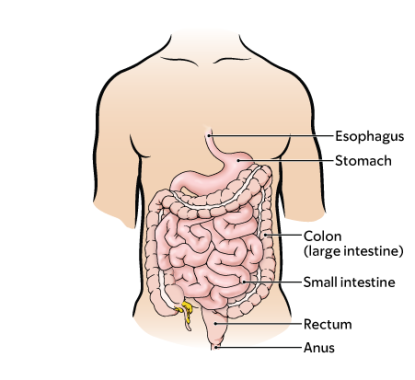
Во время процедуры врач введет в прямую кишку гибкую трубку, называемую колоноскопом или сигмоидоскопом, чтобы осмотреть анальное отверстие, толстую кишку и прямую кишку (см. рисунок 1). Этот инструмент подключен к видеомонитору. Это позволяет врачу видеть внутреннюю поверхность вашей толстой кишки.
С помощью воздуха и жидкости врач будет перемещать инструмент по всей длине толстой кишки и изучать ее на видеомониторе на наличие каких-либо патологий. При необходимости с помощью этого же инструмента врач удалит опухоли и наложит швы. По окончании процедуры врач извлечет инструмент.
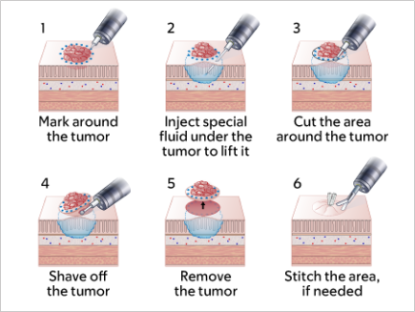
На рисунке 2 показан процесс удаления опухоли. Процедура обычно занимает от 1 до 3 часов, но иногда может быть и дольше.
Что нужно сделать за 2 недели до процедуры
Поговорите с врачом о принимаемых вами лекарствах
Возможно, перед процедурой вам придется прекратить прием некоторых из ваших лекарств. Обсудите с врачом, прием каких лекарств вам можно прекратить. Ниже приведено несколько распространенных примеров.
Не прекращайте прием любых назначенных вам лекарств, предварительно не поговорив об этом с врачом.
Антикоагулянты
Если вы принимаете лекарство для разжижения крови (лекарство, которое влияет на свёртываемость крови), спросите у назначившего его врача, когда вам следует прекратить его прием и спустя сколько дней нужно вновь начать принимать это лекарство. Обязательно скажите об этом врачу, который будет выполнять ESD.
Ниже приведены примеры лекарств, разжижающих кровь. Существуют и другие, поэтому обязательно сообщите своей лечащей команде обо всех принимаемых вами лекарствах. Не прекращайте прием лекарства, разжижающего кровь, не посоветовавшись со специалистом вашей лечащей команды.
|
|
Лекарства для лечения диабета
Если вы принимаете insulin или другие лекарства для лечения диабета, возможно, вам потребуется изменить их дозировку. Спросите врача, который назначил вам лекарство для лечения диабета, что вам нужно сделать за один день до процедуры и утром в день процедуры.
Если вы принимаете metformin (например, Glucophage® или Glumetza®) или лекарство, содержащее metformin (например, Janumet®), не принимайте его за один день до процедуры и в день проведения процедуры.
При необходимости возьмите у своего врача справку
Справка о допуске — это документ от врача, в котором сказано, что для вас эта процедура является безопасной. Перед процедурой вам может понадобиться получить одну или несколько справок о допуске. Ваш медицинский сотрудник центра MSK сообщит вам, надо ли это делать. Такая справка о допуске должна быть получена не позднее чем за 1 день до проведения процедуры.
Справка о допуске при наличии автоматического имплантируемого кардиовертер-дефибриллятора (automatic implantable cardioverter-defibrillator (AICD)) или постоянного кардиостимулятора (permanent pacemaker (PPM))
Если у вас установлен AICD или PPM, сообщите об этом своему медицинскому сотруднику центра MSK. Вам понадобится справка о допуске от вашего кардиолога (врача по лечению сердца).
Справка о допуске при наличии других симптомов
Вам понадобится справка о допуске от вашего врача, если в течение последних 6 недель у вас были какие-либо из этих симптомов:
- боль в груди;
- появились новые проблемы с дыханием или ухудшились старые;
- предобморочное состояние.
Что нужно сделать за 1 неделю до процедуры
Соблюдайте указания медицинского сотрудника по приему aspirin
Если вы принимаете аспирин, спросите у назначившего его врача, можно ли вам прекратить прием этого лекарства за 1 неделю до процедуры. Аспирин и содержащие его лекарства могут вызвать кровотечение. Для получения дополнительной информации ознакомьтесь с материалом Как проверить, содержит ли лекарство или добавка aspirin, другие НПВП, витамин Е или рыбий жир.
Если ваш врач не рекомендует прекращать прием аспирина, сообщите об этом врачу, выполняющему ESD, не менее чем за 10 дней до процедуры.
Договоритесь с кем-нибудь, чтобы вас отвезли домой
Если врач не может выполнить ESD во время процедуры, то после нее вас должен отвезти домой ответственный сопровождающий. Ответственный сопровождающий — это человек, который поможет вам безопасно добраться домой. Этот человек должен иметь возможность связаться с вашей лечащей командой в случае возникновения каких-либо опасений. Договоритесь об этом заранее, до дня процедуры.
Если вам не удалось найти ответственного сопровождающего, который отвезет вас домой, позвоните в одно из указанных ниже агентств. Вам предоставят сопровождающего, который отвезет вас домой. Такие услуги платные, и вам потребуется обеспечить транспорт. Можно взять такси или арендовать машину, однако в этом случае все равно потребуется, чтобы с вами был ответственный сопровождающий.
| Агентства в Нью-Йорке | Агентства в Нью-Джерси |
| VNS Health: 888-735-8913 | Caring People: 877-227-4649 |
| Caring People: 877-227-4649 |
Купите все необходимое
- 4 (5 мг) таблетки bisacodyl (Dulcolax®). Обычно они продаются в упаковках по 10 таблеток.
- 1 (238 г) флакон polyethylene glycol (MiraLAX ®).
-
64 унции (1,9 л) любой прозрачной жидкости, не красного, не фиолетового и не оранжевого цвета.
- Подойдут такие спортивные напитки, как Gatorade® или Powerade®. Спортивные напитки помогут восстановить электролиты, которые вы потеряете при подготовке кишечника.
- Если у вас диабет, убедитесь в том, что прозрачные жидкости не содержат сахара.
Чтобы понять, необходимо ли вам купить что-то еще, ответьте на следующие вопросы:
- Бывают ли у вас запоры? Это может означать, что вы опорожняете кишечник (ходите в туалет по-большому) реже чем обычно или реже 3 раз в неделю.
- Принимаете ли вы наркотические (опиоидные) лекарства, такие как fentanyl (Duragesic®, Subsys®) morphine (DepoDur®, Duramorph, MS Contin®), hydrocodone (Vicodin®), или oxycodone (Oxycontin®, Percocet®)? Если вы не уверены, проконсультируйтесь со своим медицинским сотрудником.
- Была ли у вас раньше колоноскопия, к которой вы плохо подготовились?
Если вы ответили утвердительно хотя бы на один из этих вопросов, вы также должны купить следующее:
- 3 (17 г) дозы MiraLAX (всего 51 г). Вы можете купить 1 дополнительный маленький флакон или несколько пакетиков.
- Дополнительные жидкости для полной нулевой диеты. Примеры того, что можно пить, представлены в разделе «За 2 дня до процедуры» данного ресурса.
Что нужно сделать за 5 дней до процедуры ESD
За 5 дней до процедуры
Прекратите принимать добавки с содержанием железа
Если вы принимаете добавки с содержанием железа, прекратите их прием за 5 дней до процедуры. Такие добавки могут вызывать изменение цвета стула. Из-за этого врачу может быть сложнее четко увидеть вашу толстую кишку.
Что нужно сделать за 3 дня до процедуры
Не употребляйте некоторые продукты
За 3 дня до колоноскопии начните придерживаться диеты с малым содержанием клетчатки. В течение этого времени не ешьте следующие продукты:
- сырые (свежие) фрукты и овощи;
- цельные зерна кукурузы, в том числе консервированные;
- цельные злаки, например овсяные хлопья, бурый рис, киноа или пшеничный хлеб;
- семена, например, мак или кунжут;
- орехи.
Поговорите с медсестрой/медбратом отделения эндоскопии
За несколько дней до процедуры вам позвонит медсестра/медбрат отделения эндоскопии. Вам разъяснят инструкции, приведенные в этом руководстве, зададут вопросы о вашей истории болезни, Медсестра/медбрат также изучит список ваших лекарств и скажет, какие из них вам следует принять утром в день процедуры.
Что нужно сделать за 2 дня до процедуры
Если обычно у вас не бывает запоров, вы не принимаете наркотические (опиоидные) лекарства и у вас раньше не было колоноскопии, к которой вы плохо подготовились, вам не нужно начинать нулевую лечебную диету раньше дня, предшествующего дню процедуры. Однако продолжайте воздерживаться от употребления сырых фруктов и овощей, свёклы (приготовленной или сырой), фруктовых соков красного цвета, цельных зёрен кукурузы, злаков, семян и орехов. Перейдите к следующему разделу «Что нужно сделать в день проведения процедуры».
Если обычно у вас бывают запоры, вы принимаете наркотические лекарства, или у вас раньше была колоноскопия, к которой вы плохо подготовились:
- примите по 1 мерному стаканчику (17 г) MiraLAX, смешанного с 8 унциями (240 мл) жидкости на завтрак, обед и ужин;
-
соблюдайте полную нулевую диету, включая:
- йогурт без кусочков фруктов;
- фруктовые соки без мякоти;
- Газированные напитки
- бульон или протертые супы-пюре;
- пищевые добавки, такие как Ensure® или Boost®;
- мороженое и фруктовый лед без кусочков фруктов.
Что нужно сделать за день до процедуры
Примите средство очистки кишечника MiraLAX
Утром накануне процедуры смешайте все 238 граммов порошка MiraLAX с 64 унциями (1,9 л) прозрачной жидкости комнатной температуры до полного растворения порошка MiraLAX. Когда MiraLAX растворится, вы можете поставить смесь в холодильник. Многие люди считают, что охлажденная смесь имеет более приятный вкус.
Не разводите MiraLAX раньше, чем утром накануне дня процедуры.
Соблюдайте нулевую лечебную диету.
Вам потребуется соблюдать нулевую лечебную диету в день перед процедурой. Примеры прозрачных жидкостей перечислены в таблице в этом разделе.
- Не употребляйте твердую пищу.
- Не пейте напитки красного, фиолетового и оранжевого цвета.
- Обязательно пейте большое количество жидкости, помимо воды, кофе и чая. Это позволяет получить достаточное количество калорий и играет важную роль в подготовке к колоноскопии. Постарайтесь выпивать хотя бы по 1 стакану (объемом 8 унций (240 мл)) каждый час во время бодрствования.
Если у вас диабет, вы должны пить только не содержащие сахара жидкости и часто проверять уровень сахара в крови. Если у вас возникли вопросы, обратитесь к своему медицинскому сотруднику.
| Нулевая лечебная диета | ||
|---|---|---|
| Можно | Нельзя | |
| Супы |
|
|
| Сладости |
|
|
| Напитки |
|
|
Запишите время, на которое назначена процедура
Вам позвонят из отделения после 12:00 за день до процедуры. Если проведение процедуры запланировано на понедельник, вам позвонят в предшествующую пятницу. Если до 19:00 с вами никто не свяжется, позвоните по номеру 212-639-5014 или в приемное отделение по телефону 212-639-7882.
Сотрудник сообщит, когда вам следует приехать в больницу на процедуру. Вам также напомнят, как пройти в отделение.
Если вам нужно отменить процедуру, позвоните врачу по лечению заболеваний желудочно-кишечного тракта по телефону 212-639-5020.
Начните подготовку кишечника
Подготовка кишечника состоит из 2 частей. За день до процедуры выполните первую часть подготовки кишечника.
Часть 1 подготовки кишечника
В 16:00 примите 2 таблетки Dulcolax и запейте их стаканом воды.
Выпивайте 1 чашку (8 унций (240 мл)) раствора MiraLAX каждые 15 минут в:
- 16:15
- 16:30
- 16:45
- 17:00
Когда вы закончите, останется половина смеси MiraLAX. Поставьте оставшуюся смесь в холодильник для второй части подготовки.
Опорожнение кишечника должно начаться в течение 1 часа после приема первой части смеси MiraLAX. У некоторых людей это может произойти позже.
Не беспокойтесь, если опорожнение кишечника не началось после приема первой половины MiraLAX. Продолжайте пить прозрачные жидкости, чтобы избежать обезвоживания и промыть толстую кишку.
После каждого опорожнения кишечника смазывайте кожу вокруг анального отверстия вазелином (Vaseline®) или мазью A&D®. Это предотвратит раздражение от жидкого стула и частого вытирания.
Время выполнения части 2 зависит от времени вашего прибытия на процедуру. Если вам сказали приехать на процедуру до 11:00:
Если вам сказали приехать на процедуру в 11:00 или позже:
|
Часть 2 подготовки кишечника (если вам необходимо приехать до 11:00)
Не выполняйте часть 2 вечером накануне процедуры, если ваш приезд запланирован на 11:00 или позже.
В 23:00 накануне процедуры примите 2 таблетки Dulcolax и запейте их стаканом воды.
Выпивайте 1 чашку (8 унций (240 мл)) раствора MiraLAX каждые 15 минут в:
- 23:15
- 23:30
- 23:45
- 0:00 (полночь)
Опорожнение кишечника должно начаться в течение 1 часа после приема второй части смеси MiraLAX. Если опорожнение кишечника не начнется через 3 часа, позвоните по телефону 212-639-2000 и спросите дежурного специалиста по желудочно-кишечному тракту (GI fellow on call).
Пить прозрачные жидкости можно не позднее, чем за 4 часа до запланированного времени прибытия. Не принимайте никакой пищи до окончания процедуры.
Что нужно сделать в день процедуры
Часть 2 подготовки кишечника (если вам необходимо приехать в 11:00 или позже)
В 6:00 в день процедуры примите 2 таблетки Dulcolax и запейте их стаканом воды.
Выпивайте 1 чашку (8 унций (240 мл)) раствора MiraLAX каждые 15 минут в:
- 6:15
- 6:30
- 6:45
- 7:00
Опорожнение кишечника должно начаться в течение 1 часа после приема второй части смеси MiraLAX.
Пить прозрачные жидкости можно не позднее, чем за 4 часа до запланированного времени прибытия. Не принимайте никакой пищи до окончания процедуры.
Что необходимо запомнить
- Примите только те лекарства, которые вам сказали принять утром в день проведения процедуры. Запейте их несколькими маленькими глотками воды.
- Не наносите лосьоны, крем или пудру на кожу грудной клетки и рук.
- Снимите все ювелирные украшения, включая пирсинг на теле.
- Оставьте все ценные вещи, такие как кредитные карты и ювелирные украшения, дома. Там не будет камер хранения для ценных вещей.
- Если вы носите контактные линзы, снимите их и наденьте очки.
Что взять с собой
- Ингалятор для экстренной помощи (например albuterol (Ventolin®) от астмы), если он у вас есть.
- Футляр для очков.
- Бланк доверенности на принятие решений о медицинской помощи, если вы его заполнили.
- Если у вас есть имплантированный кардиостимулятор или кардиовертер-дефибриллятор (AICD), возьмите с собой карточку-памятку для ношения в кошельке.
Куда идти
Процедура будет проходить по одному из указанных ниже адресов:
Центр Дэвида Х. Коха (David H. Koch Center)
530 East 74th Street
New York, NY 10021
Поднимитесь на лифте на 8-й этаж.
Отделение эндоскопии (Endoscopy Suite) в Memorial Hospital (основной больнице центра MSK)
1275 York Avenue (между East 67th Street и East 68th Street)
New York, NY 10065
Поднимитесь на лифте В на 2-й этаж. Поверните направо и войдите через стеклянные двери в хирургический и процедурный центр (Surgery and Procedural Center).
Чтобы получить информацию о парковке в этих отделениях, перейдите по ссылке www.msk.org/parking.
Чего стоит ожидать по прибытии
Когда придет время процедуры, специалист вашей лечащей команды проведет вас в процедурный кабинет. К вашему телу подсоединят оборудование для контроля сердцебиения, дыхания и артериального давления. Вы будете получать кислород через тонкую трубочку, которая располагается под носом. Также специалист выдаст вам капу для защиты зубов.
Медсестра/медбрат или анестезиолог поставит вам внутривенную (в/в) капельницу на одну из вен, обычно на руке или кисти руки. Вам введут анестезию через внутривенную капельницу, и вы заснете. Когда вы заснете, врач приступит к процедуре.
Процедура обычно занимает от 1 до 3 часов, но иногда может быть дольше.
Что нужно сделать после процедуры
В послеоперационной палате
Когда вы проснетесь, вы будете находиться в послеоперационной палате (Post-Anesthesia Care Unit, PACU). Медсестра/медбрат продолжит следить за вашим сердцебиением, дыханием и кровяным давлением.
Если врач выполнил ESD, вам необходимо остаться в больнице на ночь под наблюдением медсестры/медбрата. Вас переведут в стационар, когда освободится место. Если за ночь не возникнет никаких проблем, на следующий день вам разрешат покинуть больницу.
Если врач не выполнил ESD, вы можете отправиться домой в тот же день. Вас должен отвезти домой ответственный сопровождающий.
Дома
В течение первых 7 дней после процедуры соблюдайте приведенные ниже правила.
- Не пейте алкоголь.
- Воздержитесь от интенсивных физических упражнений (таких как бег и теннис).
- Не поднимайте ничего тяжелее 10 фунтов (4,5 кг).
- Старайтесь оставаться дома и не совершать поездок на дальние расстояния, например, за пределы страны.
Это нормально, если ваш стул будет нерегулярным или не таким, как обычно. Так может продолжаться вплоть до 1 недели после проведения процедуры.
У вас может выделиться небольшое количество крови из прямой кишки, это нормально. Крови должно быть не больше нескольких капель, и кровотечение должно прекратиться в течение суток после процедуры.
В большинстве случаев люди могут вернуться на работу через 7 дней после процедуры, однако все индивидуально, поэтому у вас этот период может быть короче или длиннее. Если ваша работа требует поднятия тяжестей, проконсультируйтесь с врачом, прежде чем возвращаться на работу.
Последующий уход
Через 2 недели после процедуры вы придете к медицинскому сотруднику на прием для последующего наблюдения. Во время этого приема врач сообщит о результатах процедуры и обсудит с вами план лечения.
Когда следует обращаться к своему медицинскому сотруднику
Позвоните своему медицинскому сотруднику, если наблюдается что-то из перечисленного ниже:
- температура 101 °F (38,3 °C) или выше.
- сильная боль, твердость или отек брюшной полости (живота);
- рвота с кровью;
- кровотечение из анального отверстия, которое длится больше 24 часов;
- слабость, обморочное состояние или и то, и другое;
- любые другие вопросы или проблемы.
Если у вас возникла боль в груди или проблемы с дыханием, позвоните по номеру 911 или обратитесь в ближайшее отделение неотложной медицинской помощи.
Контактная информация
Если у вас возникли какие-либо вопросы или опасения, позвоните доктору Нишимура по телефону 212-639-6029 или доктору Бовэ по телефону 212-639-5909. Вы можете связаться с сотрудником отделения с понедельника по пятницу с 09:00 до 17:00. После 17:00, а также в выходные и праздничные дни звоните по номеру 212-639-2000 и спросите дежурного специалиста по лечению заболеваний желудочно-кишечного тракта.
Learn about our Health Information Policy.