En esta información se explica lo que es un catéter tunelizado y la forma en que se coloca. También ofrece pautas generales para el cuidado del catéter tunelizado en casa. Un catéter tunelizado es un tipo de catéter venoso central (CVC).
Los catéteres tunelizados
Un catéter tunelizado (una sonda delgada) es un catéter largo y flexible que se coloca en una vena del pecho. Existen diferentes tipos de catéteres tunelizados. Su médico decidirá el tipo que sea el más adecuado para usted.
Todos los catéteres tunelizados se tunelizan por debajo de la piel a una vena grande que está cerca del corazón (véase la figura 1).
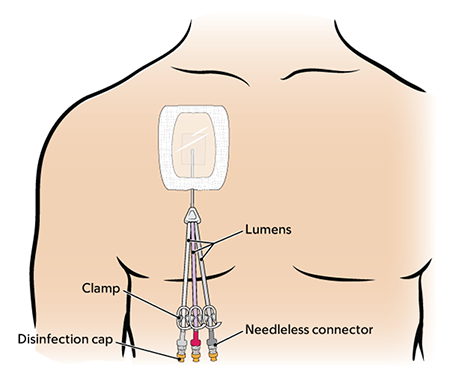
El catéter se divide en 1, 2 o 3 lúmenes (tubos más pequeños) fuera del cuerpo. Cada lumen tiene:
- Una pinza.
- Un conector sin aguja (también llamado puerto de inyección o clave).
- Una tapa de desinfección en el extremo.
Tener un catéter tunelizado le ayuda a no necesitar tantas agujas. Puede usarse para:
- Tomar muestras de sangre.
- Administrar líquidos.
- Administrar quimioterapia y otros tratamientos contra el cáncer, como terapia de células T con CAR y trasplante de médula ósea.
- Proporcionar nutrición y medicamentos por vía intravenosa (IV).
- Hacer transfusiones de sangre.
Un catéter tunelizado puede permanecer en el cuerpo por semanas, meses o incluso años. Su médico se lo quitará cuando ya no lo necesite.
El catéter tunelizado se le colocará mediante un procedimiento. Su enfermero le dirá cómo prepararse para su procedimiento. Después de este, también le enseñara a cuidar del catéter. Puede resultar útil que un cuidador, un familiar o un amigo aprenda con usted.
La mayoría de las personas pueden realizar actividades normales con un catéter tunelizado, como trabajar, ir a la escuela, tener actividad sexual, ducharse y hacer ejercicio ligero. Hable con su médico o enfermero sobre qué actividades es seguro realizar antes de comenzar.
Evite practicar deportes de contacto como fútbol americano o fútbol. Evite sumergir el catéter en agua, como nadar en una piscina o en el océano, mientras el catéter esté colocado.
Qué hacer antes de su procedimiento
Pregunte sobre los medicamentos que toma
Tal vez deba dejar de tomar alguno de sus medicamentos habituales antes de su procedimiento. O, es posible que deba tomar una dosis (cantidad) diferente de la habitual. Hable con su proveedor de cuidados de la salud sobre cómo tomar sus medicamentos antes de su procedimiento. No cambie la forma en que toma los medicamentos sin hablar con un proveedor de cuidados de la salud.
En esta sección, se enumeran algunos ejemplos de medicamentos, pero hay muchos otros. Asegúrese de que su equipo de atención sepa qué medicamentos de venta con receta, medicamentos sin receta y suplementos alimenticios está tomando. Un medicamento con receta es aquel que solo puede obtener presentando una receta de un proveedor de cuidados de la salud. Un medicamento sin receta es aquel que puede obtener sin una receta.
Es muy importante que tome sus medicamentos y suplementos de la forma correcta los días antes de su procedimiento. Si no lo hace, podríamos tener que reprogramar su procedimiento.
Anticoagulantes
Un anticoagulante es un medicamento que cambia cómo coagula la sangre. Los anticoagulantes suelen recetarse para ayudar a prevenir ataques cardíacos, accidentes cerebrovasculares u otros problemas causados por coágulos de sangre.
Si toma un anticoagulante, pregúntele a su proveedor de cuidados de la salud qué hacer antes de su procedimiento. Es posible que le indique que deje de tomarlo cierta cantidad de días antes de su procedimiento. Esto dependerá del tipo de procedimiento al que se someta y el motivo por el cual toma el anticoagulante.
A continuación se incluyen algunos ejemplos de anticoagulantes. Existen otros, así que asegúrese de que el equipo de atención esté al tanto de todos los medicamentos que usted toma. No deje de tomar el anticoagulante sin antes hablar con un integrante de su equipo de atención.
|
|
Otros medicamentos o suplementos podrían modificar la forma en que coagula la sangre. Algunos ejemplos son la vitamina E, el aceite de pescado y los medicamentos antiinflamatorios no esteroideos (NSAID). Lea Cómo comprobar si un medicamento o suplemento contiene aspirin, otros NSAID, vitamina E o aceite de pescado. Le ayudará a saber qué medicamentos y suplementos deberá evitar antes de su procedimiento.
Medicamentos para la diabetes
Si toma insulina u otros medicamentos para la diabetes, hable con su proveedor de cuidados de la salud de MSK y con el proveedor de cuidados de salud que se los receta. Pregúnteles qué hacer antes de su cirugía o procedimiento. Es posible que deba dejar de tomarlos o que deba tomar una dosis (cantidad) diferente de la habitual. También es posible que le den instrucciones diferentes sobre qué comer y beber antes de su cirugía o procedimiento. Siga las instrucciones de su proveedor de cuidados de la salud.
Su equipo de atención controlará el nivel del azúcar en la sangre durante su cirugía o procedimiento.
Medicamentos GLP-1 para la pérdida de peso
Es importante informar a su proveedor de cuidados de la salud si toma un medicamento GLP-1. Tendrá que seguir instrucciones especiales sobre qué comer y beber antes de su cirugía o procedimiento. Es muy importante que siga estas instrucciones. Si no las sigue, es posible que su cirugía o procedimiento se retrase o cancele.
- Siga una dieta de líquidos claros el día antes de su cirugía o procedimiento. No coma ningún alimento sólido. Lea Dieta de líquidos claros para obtener más información.
- Deje de beber 8 horas antes de la hora de llegada. No coma ni tome nada después de esa hora, ni siquiera líquidos claros. Puede tomar pequeños tragos de agua con sus medicamentos.
Para obtener más información, lea Qué comer y beber antes de su cirugía o procedimiento si toma medicamentos GLP-1.
Estos son algunos ejemplos de medicamentos GLP-1. Existen otros, así que asegúrese de que el equipo de atención esté al tanto de todos los medicamentos que usted toma. A veces, se recetan para ayudar a controlar la diabetes y otras enfermedades. Otras veces, se recetan para bajar de peso.
|
|
Diuréticos
Un diurético es un medicamento que controla los líquidos acumulados en el cuerpo. Los diuréticos suelen recetarse para ayudar a tratar la hipertensión arterial (presión arterial elevada) o edema (hinchazón). También suelen recetarse para tratar ciertos problemas de corazón o riñón.
Si toma algún diurético, pregúntele al proveedor de cuidados de la salud que realizará el procedimiento lo que debe hacer antes de su procedimiento. Tal vez deba dejar de tomarlo el día de su procedimiento.
Hemos incluido algunos ejemplos de diuréticos a continuación. Existen otros, así que asegúrese de que el equipo de atención esté al tanto de todos los medicamentos que usted toma.
|
|
Retire los dispositivos de la piel
Es posible que use ciertos dispositivos en la piel. Algunos fabricantes de dispositivos recomiendan que se quite lo siguiente antes de su cirugía, procedimiento o escaneo:
- Monitor continuo de glucosa (CGM)
- Bomba de insulina
Hable con su proveedor de cuidados de la salud para programar su cita más cerca de la fecha en que necesita cambiar su dispositivo. Asegúrese de traer un dispositivo adicional con usted para ponerse después de su procedimiento, cirugía o escaneo.
Es posible que no esté seguro de cómo administrar su glucosa (azúcar en la sangre) mientras el dispositivo esté apagado. Si es así, antes de su cita, hable con el proveedor de cuidados de la salud que trata su diabetes.
Organice que alguien lo lleve a casa
Debe contar con una persona responsable que le lleve a casa después de su procedimiento. Una persona responsable es alguien que le ayude a llegar bien a casa. También debe poder comunicarse con su equipo de cuidados de la salud en caso de tener inquietudes. Haga los arreglos necesarios antes del día de su procedimiento.
Si no tiene una persona responsable que le lleve a casa, entonces llame a una de las agencias que se indican a continuación. Ellas se encargarán de enviar a alguien que le lleve a casa. Este servicio se cobra y usted tendrá que proporcionar el transporte. Puede tomar un taxi o un servicio de auto pero, aun así, debe contar con un cuidador responsable para que le acompañe.
| Agencias de Nueva York | Agencias de Nueva Jersey |
| VNS Health: 888-735-8913 | Caring People: 877-227-4649 |
| Caring People: 877-227-4649 |
Díganos si está enfermo
Si se enferma (por ejemplo, si tiene fiebre, resfriado, dolor de garganta o gripe) antes de su procedimiento, llame a su médico de radiología intervencionista (IR). Puede comunicarse de lunes a viernes, de a
Después de las 5 p. m., los fines de semana y los feriados, llame al 212-639-2000. Pregunte por el médico de Radiología Intervencionista de guardia.
Anote la hora de su cita
Un integrante del personal le llamará 2 días hábiles antes de su procedimiento. Si el procedimiento está programado para un lunes, entonces recibirá la llamada el jueves anterior. El integrante del personal le dirá a qué hora debe llegar al hospital para su procedimiento. También le recordará a dónde ir.
Si para el mediodía (12 p. m.) del día hábil anterior a su procedimiento no le han llamado, comuníquese al 646-677-7001. Si por algún motivo debe cancelar su procedimiento, llame al proveedor de cuidados de la salud que lo programó.
Qué hacer el día antes de su procedimiento
Instrucciones sobre lo que debe comer
Deje de comer a medianoche (12 a. m.) la noche antes de su cirugía o procedimiento. Esto incluye caramelos y chicles.
Es posible que su proveedor de cuidados de la salud le haya dado instrucciones diferentes sobre cuándo debe dejar de comer. Si es así, siga sus instrucciones. Algunas personas necesitan ayunar (no comer) durante más tiempo antes de su cirugía o procedimiento.
Qué hacer el día de su procedimiento
Instrucciones sobre lo que debe beber
Entre la medianoche (12 a. m.) y 2 horas antes de la hora de su llegada, beba únicamente los líquidos de la siguiente lista. No coma ni beba nada más. Deje de beber 2 horas antes de la hora de llegada.
- Agua.
- Jugo de manzana claro, jugo de uva claro o jugo de arándanos claro.
- Gatorade o Powerade.
-
Café negro o té. Se puede añadir azúcar. No añada nada más.
- No añada ninguna cantidad de ningún tipo de leche o crema. Esto incluye las leches y cremas vegetales.
- No añada jarabe aromatizado.
Si tiene diabetes, preste atención a la cantidad de azúcar que contienen las bebidas que toma. Será más fácil controlar sus niveles de azúcar en la sangre si incluye versiones de estas bebidas sin azúcar, bajas en azúcar o sin azúcares añadidos.
Es útil mantenerse hidratado antes de las cirugías y los procedimientos, así que beba líquido si tiene sed. No beba más de lo necesario. Recibirá líquidos por vía intravenosa (VI) durante su cirugía o procedimiento.
Deje de beber 2 horas antes de la hora de llegada. Esto incluye agua.
Es posible que su proveedor de cuidados de la salud le haya dado instrucciones diferentes sobre cuándo debe dejar de beber. Si es así, siga sus instrucciones.
Algunos aspectos para tener en cuenta
- Solo tome los medicamentos que el médico le haya dicho que tome en la mañana de su procedimiento. Tómelos con unos sorbos de agua.
- No se ponga crema (humectantes espesos) ni petroleum jelly (Vaseline®) en ninguna parte del pecho.
- No se maquille los ojos.
- Quítese todas las joyas, incluso las que tenga puestas en perforaciones del cuerpo.
- Deje todos objetos de valor en casa si no los necesita.
- Si usa lentes de contacto, póngase anteojos en lugar de ellos, si puede. Si no tiene anteojos, lleve un estuche para los lentes de contacto.
Lo que debe traer
- Medicamentos para tratar problemas respiratorios, como los inhaladores, si toma alguno.
- Medicamentos para el dolor de pecho, si toma alguno.
- Un estuche para los anteojos o los lentes de contacto.
- El formulario Health Care Proxy u otras directivas anticipadas, si los llenó.
- Su máquina CPAP o BiPAP, si usa una. Si no puede traerla, le daremos una para que use mientras se encuentre en el hospital.
Qué esperar a su llegada
Muchos integrantes del personal le pedirán que diga y deletree su nombre y fecha de nacimiento. Esto se hace por su seguridad. Es posible que haya personas con el mismo nombre o con nombres parecidos que deban hacerse procedimientos el mismo día.
Reúnase con un enfermero
Antes de su procedimiento se reunirá con un enfermero. Dígale la dosis de los medicamentos que haya tomado después de la medianoche (12 a. m.) y la hora en que los tomó. Asegúrese de incluir los medicamentos recetados y sin receta, parches y cremas.
Es posible que el enfermero le ponga una vía intravenosa (IV) en una de las venas, generalmente en el brazo o la mano. Si el enfermero no le coloca la vía IV, el anestesiólogo lo hará en la sala de procedimientos.
Un miembro de su equipo de atención revisará sus antecedentes médicos con usted para prepararlo para la sedación. La sedación ocurre cuando usted está tranquilo, relajado o con sueño debido al medicamento que recibirá antes de su procedimiento. Esa persona se encargará de lo siguiente:
- Le preguntará si en el pasado la sedación le ha causado algún problema. Esto incluye náuseas (una sensación de que va a vomitar) o dolor.
- Le hablará acerca de su comodidad y seguridad durante el procedimiento.
- Le dirá qué tipo de sedación recibirá.
- Le responderá las preguntas que usted tenga sobre la sedación.
Dentro de la sala de procedimientos
Un miembro de su equipo de atención le aplicará una inyección de anestesia local. Este es un medicamento para adormecer el área donde le colocarán el catéter en la piel.
Después de que las regiones queden entumecidas, el médico hará pequeñas incisiones (cortes quirúrgicos). Luego le colocará el catéter por la incisión del pecho y lo tunelizará por debajo de la piel a la incisión de la base del cuello. Enseguida, enhebrará el catéter en la vena (véase la figura 2).
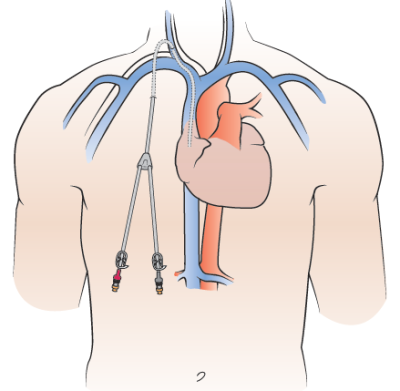
Como ayuda para colocar el catéter, el médico utilizará fluoroscopia (radiografías en tiempo real) o ultrasonido. También podría inyectarle un medio de contraste intravenoso. El contraste facilita al médico la visualización de la zona.
Su médico utilizará suturas (puntos) para cerrar la incisión en la base del cuello. Le pondrá Steri-Strips™ (cinta quirúrgica) sobre las suturas. Luego, le coserá el catéter sobre la piel en el sitio por donde salga. De esa manera el catéter se mantendrá en su lugar.
Al final del procedimiento, el médico le colocará un vendaje (tiritas) sobre la incisión en el cuello. También pondrá un vendaje Tegaderm™ sobre el sitio de salida del catéter.
Qué hacer después de su procedimiento
Después del procedimiento, el equipo de atención le trasladará a la sala de recuperación. Deberá permanecer en cama hasta que los efectos de los sedantes hayan desaparecido. Luego regresará a la habitación del hospital o se irá a casa con su cuidador.
Es posible que tenga sangrado, o sienta molestias o dolor en el sitio de salida del catéter. Puede durar hasta 3 días después de que se le coloque el catéter. Hable con su proveedor de cuidados de la salud sobre qué analgésico es seguro tomar.
Si tiene sangrado en el sitio de salida, aplique presión y una compresa fría. Dígale al enfermero si siente:
- Sangrado. Es posible que su equipo de atención necesite cambiarle el vendaje.
- Dolor o malestar que empeora.
- Náuseas (una sensación de que va a vomitar).
- Cualquier síntoma que le preocupe.
No se duche por 24 horas después de su procedimiento.
Su kit de alta de vía central
Su enfermero le entregará un kit de alta antes de su procedimiento o antes de salir del hospital. Le explicará cómo utilizar el kit.
El kit de alta tiene:
- 1 pinza sin dientes
- 1 pinza para cánula
- 2 tiras Curos JetTM
- 3 conectores sin aguja
- 1 paquete de toallas húmedas (10 x 12 pulgadas o 25 x 30 cm), como AquaGuard
- 2 vendajes Tegaderm (4 x 6 1/8 pulgadas o 10.16 cm x 15.56 cm) sin CHG
- 2 guantes de examen de nitrilo
- 10 paños con alcohol
- 1 paquete (4 onzas o 113 gramos) de jabón limpiador con CHG al 4 %
- Tapas de desinfección
- El número de teléfono del consultorio de su médico y un número de emergencia
Siempre lleve el kit de alta con usted. Lo necesitará si su catéter tiene una pérdida o si su vendaje Tegaderm o su conector sin aguja se daña o se desprende.
Cómo cuidar el sitio de salida del catéter
Siempre tenga un vendaje Tegaderm sobre el sitio de salida mientras el catéter tunelizado esté colocado. El vendaje Tegaderm ayuda a prevenir infecciones. Llame a su proveedor de cuidados de la salud si su vendaje Tegaderm se ensucia, se moja o se desprende. Es posible que deba cambiar su vendaje Tegaderm.
Haga que un enfermero le cambie el vendaje
Haga que un enfermero le cambie el vendaje:
- Dentro de las 24 horas (1 día) si permanece en el hospital después del procedimiento.
- Dentro de las 48 horas (2 días) si vuelve a casa después de su procedimiento y su vendaje es gasa y cinta. Lo reemplazará con un vendaje transparente con o sin CHG.
-
Dentro de 7 días si ocurren estas dos cosas:
- Tiene un vendaje transparente con o sin CHG.
- Puede ver el sitio de inserción (donde el catéter ingresa al cuerpo).
Durante estas citas de cambio de vendaje, el enfermero le cambiará los conectores sin aguja, las tapas de desinfección y lavará el catéter. Si no puede ir a un centro médico de MSK, su enfermero le ayudará a hacer otros planes. Llame al proveedor de cuidados de la salud si tiene alguna pregunta.
Cómo cuidar de su incisión en el cuello
Dos días después de su procedimiento quítese las tiritas que le cubren la incisión en el cuello. No es necesario que coloque otras tiritas sobre la incisión.
Cómo cuidar su catéter tunelizado en casa
Mantenga los lúmenes cerrados cuando no esté usando el catéter. Mantenga el catéter seguro en todo momento para evitar que se tire de él.
Hable con su enfermero cuál es la mejor manera de protegerlo. Si usa sostén, puede meter los lúmenes en él o bien puede sujetarlos en la piel. O bien puede sujetarlos en la piel o envolverlos con cinta médica y pegarlos a la ropa. Quítese el gancho cuando se cambie de ropa para evitar tirar del catéter.
No ponga cinta sobre el sitio de conexión. El sitio de la conexión es donde el conector sin aguja se conecta a los lúmenes.
Revise su sitio de salida todos los días para detectar enrojecimiento, sensibilidad o dolor, pérdidas o drenaje, hinchazón o sangrado. Llame a su proveedor de cuidados de la salud de inmediato si tiene alguno de estos signos o síntomas. Estas son signos de que puede tener una infección.
Qué hacer si el catéter tiene filtración
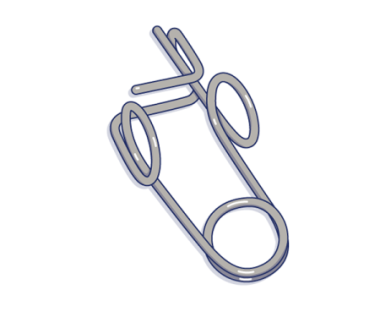
- Coloque una pinza en el catéter arriba de la filtración. Si puede, mueva la pinza blanca del catéter para que quede arriba de la filtración. Si no puede utilizar la pinza blanca, utilice la pinza sin dientes de su kit de alta (véase la figura 3).
- Limpie la zona que no gotee con un paño con alcohol.
- Llame enseguida al consultorio del médico.
Qué hacer si el vendaje Tegaderm está dañado, flojo o sucio
Llame enseguida al consultorio del médico. No quite el vendaje dañado, flojo o sucio. Ponga encima un nuevo vendaje Tegaderm del kit de alta.
Qué hacer si el vendaje Tegaderm se moja
Llame enseguida al consultorio del médico. No se quite el vendaje Tegaderm húmedo ni coloque otro vendaje sobre él.
Qué hacer si se cae el tapón desinfectante
Tire a la basura la tapa que se cayó. No la vuelva a poner sobre el lumen.
- Límpiese las manos con agua y jabón o con un desinfectante de manos a base de alcohol.
- Obtenga una nueva tapa de desinfección de su kit de alta. Quite la tapa de la tira.
- Sostenga con una mano el conector sin aguja. Con la otra, empuje y gire suavemente el nuevo tapón desinfectante sobre el extremo del conector sin aguja.
Qué hacer si el conector sin aguja se cae
Tire a la basura el conector sin aguja que se cayó. No la vuelva a poner sobre el lumen.
Para poner un nuevo conector sin aguja:
-
Reúna los materiales. Necesitará lo siguiente:
- 1 par de guantes no estériles
- 2 paños con alcohol
- 1 conector sin aguja nuevo
- 1 tapa de desinfección nueva
- Límpiese las manos con agua y jabón o con un desinfectante de manos a base de alcohol. Póngase los guantes.
-
Prepare los materiales.
- Abra uno de los paquetes de paños con alcohol, pero deje adentro el paño.
- Abra el paquete del conector sin aguja, pero deje el conector adentro.
- Jale la pestaña para quitar la cubierta de la tapa de desinfección, pero deje la tapa adentro del sobre de plástico.
- Abra el otro paquete de paños con alcohol. Con el paño con alcohol, tome el lumen con la mano que no sea la dominante (la mano con la que no escribe). Sosténgalo cerca de la orilla (véase la figura 3).
- Tome el otro paño con alcohol con la mano dominante (la mano con la que escriba). Frote el extremo abierto del lumen con el paño con alcohol por 15 segundos. Luego, arroje el paño con alcohol a la basura. Deje que el lumen se seque por 15 segundos. Siga sosteniéndolo con el paño con alcohol con la mano que no sea la dominante.
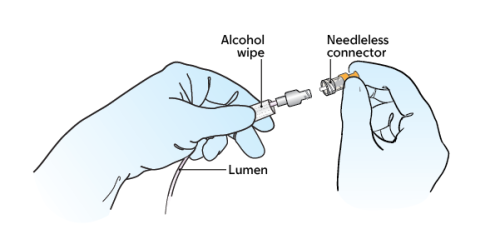
- Tome el nuevo conector sin aguja con la otra mano. Si tiene cubierta, quítesela. Esto lo puede hacer con los nudillos de la otra mano. A continuación, coloque el nuevo conector sin aguja sobre el extremo del lumen (véase la figura 4). Siga sosteniendo el lumen con el paño con alcohol con la mano no dominante.
- Tome con la otra mano el soporte de plástico que tiene la tapa de desinfección. Empuje y gire suavemente la tapa de desinfección sobre el extremo del conector sin aguja. En cuanto quede puesto, saque el soporte de plástico y tírelo a la basura.
- Quítese los guantes. Límpiese las manos.
Llame a su médico o enfermero después de cambiar el conector sin aguja.
Pautas para ducharse con un catéter tunelizado
Mantenga la piel limpia para reducir el riesgo de infecciones, mientras tenga puesto el catéter tunelizado.
Utilice una cubierta impermeable
Utilice una cubierta impermeable de un solo uso sobre el vendaje, como Aquaguard®, para ducharse mientras el catéter está colocado. Su kit de alta tendrá cubiertas impermeables. También puede comprarlas en línea.
Cada vez que se duche, cubra completamente el vendaje Tegaderm con una nueva cubierta impermeable para evitar que se moje. Para colocar la cubierta impermeable:
- Quite las tiras de arriba y de los lados.
- Coloque la orilla superior por encima del vendaje. No deje que la cinta de la cubierta impermeable toque el vendaje Tegaderm. Puede levantar el vendaje cuando quite la cubierta impermeable después de ducharse. Alise la cubierta sobre el vendaje.
- Quite la tira de abajo. Asegúrese de que el borde inferior de la cubierta impermeable quede debajo del vendaje. Asegúrese de que los lúmenes de su catéter estén metidos en la cubierta impermeable y completamente cubiertos. Alise el borde de abajo.
No se duche por más de 15 minutos. Dúchese con agua tibia, no con caliente. Eso ayudará a que la cubierta impermeable no se despegue.
Seque la cubierta impermeable antes de quitarla. Después de la ducha, seque completamente los sitios de conexión.
Use un limpiador dérmico antiséptico, como Hibiclens
Lávese con un limpiador dérmico antiséptico, como Hibiclens, todos los días mientras tenga puesto el catéter. Un antiséptico mata los gérmenes y las bacterias.
Hibiclens viene en forma líquida o en toallitas. Puede comprar Hibiclens en cualquier farmacia local o en internet. Su equipo de atención lo enviará a casa con un frasco pequeño cuando salga del hospital.
Lea Cómo ducharse con un limpiador dérmico antiséptico que sea una solución de gluconato de clorhexidina (CHG) al 4 % para obtener más información.
No sumerja en agua el catéter, como en una tina, una piscina o en el mar. Mire Cómo ducharse mientras se tiene un catéter venoso central (CVC) para obtener más información sobre cómo ducharse con un catéter tunelizado.
Use el limpiador dérmico Hibiclens®
Mientras tenga puesto el catéter tunelizado, mantenga la piel limpia para reducir el riesgo de infecciones. Lávese con Hibiclens todos los días mientras tenga puesto el catéter.
Hibiclens es un limpiador dérmico que mata los gérmenes hasta por 24 horas después de usarlo. Tiene un fuerte antiséptico (líquido para matar gérmenes y bacterias) que se llama gluconato de clorhexidina (GCH). Ducharse con Hibiclens ayuda a reducir el riesgo de infección. Hibiclens viene en forma líquida o en toallitas. Lávese con Hibiclens todos los días mientras tenga puesto el catéter.
Puede comprar Hibiclens en cualquier farmacia local o en internet. Después de que reciba el alta del hospital, se le enviará a casa con un frasco pequeño de ese producto.
- Use su champú normal para lavarse el cabello. Enjuáguese bien la cabeza.
- Use su jabón normal para lavarse el rostro y la zona genital. Enjuáguese bien el cuerpo con agua tibia.
- Abra el frasco de Hibiclens. Vierta algo de solución en la mano o en un paño limpio.
- Apártese de la ducha para evitar que el Hibiclens se enjuague demasiado pronto.
- Masajee suavemente el cuerpo con el Hibiclens, desde el cuello hasta los pies. No se ponga Hibiclens en el rostro ni en la zona genital.
- Vuelva a ponerse bajo la ducha para enjuagar Hibiclens con agua tibia.
- Séquese con una toalla limpia después de la ducha.
- No se ponga ninguna loción, crema, desodorante, maquillaje, talco ni perfume después de la ducha.
Para tener en cuenta al utilizar Hibiclens
- No use jabón regular, loción, crema, talco ni desodorante sin hablar primero con su enfermero. Si está en el hospital, puede que su enfermero le proporcione una loción para que se la ponga después de usar Hibiclens.
- No se ponga Hibiclens en la cabeza, el rostro, las orejas, los ojos, la boca, la zona genital ni en heridas profundas. Si tiene una herida y no está seguro si debe poner Hibiclens en ella, pregunte a su médico o enfermero.
- No utilice Hibiclens si tiene alergia a la clorhexidina.
- Si la piel se le irrita o tiene una reacción alérgica al Hibiclens, deje de usarlo. Llame al médico.
Cuándo llamar al proveedor de cuidados de la salud
Llame de inmediato a su proveedor de cuidados de la salud si:
- Tiene fiebre de 100.4 °F (38 °C) o más, o escalofríos.
- Tiene sangrado en el sitio de salida. Es posible que su equipo de atención necesite cambiarle el vendaje.
- Tiene dolor o malestar que empeora.
- El catéter se rompe o tiene una pérdida. Es posible que su equipo de atención necesite cambiarle el vendaje y revisar el sitio del catéter.
- Su vendaje Tegaderm se daña, se suelta, se ensucia o se moja. Su equipo de atención necesitará cambiarle el vendaje y revisar el sitio del catéter.
- Tiene enrojecimiento, sensibilidad o dolor, fuga o drenaje, hinchazón o sangrado alrededor del sitio de salida del catéter.
- El conector sin aguja se le cae.
- Tiene alguna pregunta o inquietud sobre el catéter.
Learn about our Health Information Policy.
