Esta información le ayudará a prepararse para su pleuroscopia en MSK. También se explica qué esperar antes, durante y después de su procedimiento.
Información sobre la pleuroscopia
Algunas veces, a una pleuroscopia se la llama toracoscopia médica. Una pleuroscopia es un procedimiento a través del cual el médico puede observar dentro de su cavidad pleural. Esta cavidad es el espacio que existe entre la pared torácica y los pulmones (véase la figura 1).
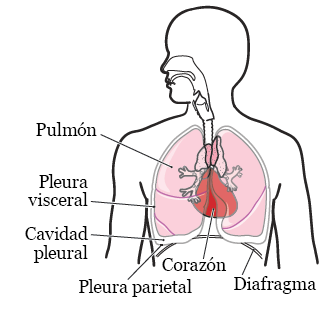
Su médico le hará una pleuroscopia para observar dentro de la cavidad pleural. Un pleuroscopio es un tubo delgado con una cámara pequeña en el extremo. Durante su pleuroscopia, su médico introducirá el pleuroscopio a través de la pared torácica hasta llegar a la cavidad pleural.
Una vez que el pleuroscopio se encuentre dentro de su cavidad pleural, su médico podrá realizar uno o más de estos procedimientos:
- Realizar una biopsia (extraer una pequeña muestra de tejido).
- Drenar líquido de la cavidad pleural.
- Introducir medicamentos dentro de su cavidad pleural para evitar la acumulación de líquidos. Esto se conoce como pleurodesis.
- Colocar un catéter PleurX™ (sonda delgada y flexible) a través de la pared torácica. Esto ayudará a drenar el líquido que haya dentro de la cavidad pleural después de su procedimiento.
Su proveedor de cuidados de la salud le dará información y hablará con usted sobre qué esperar durante su procedimiento.
Qué hacer antes de su pleuroscopia
Hable con un enfermero y elabore un plan para su atención
Antes de su procedimiento, usted hablará con un enfermero para elaborar un plan de atención durante su procedimiento. La forma en que hable con el enfermero dependerá del lugar donde se realizará el procedimiento. Su proveedor de cuidados de la salud le dirá qué esperar.
Pruebas prequirúrgicas (PST)
Su proveedor de cuidados de la salud le informará si necesita realizarse pruebas prequirúrgicas (PST) antes de su procedimiento. Las pruebas prequirúrgicas son exámenes físicos. Puede incluir también otros tipos de pruebas médicas que le dará a su equipo de cuidado información relevante sobre su salud. Las pruebas prequirúrgicas le ayudarán a su equipo de cuidado saber si es lo suficientemente saludable para someterse a este procedimiento.
Si necesita realizarse pruebas prequirúrgicas, le darán una cita dentro de los 30 días (1 mes) antes de realizarse el procedimiento quirúrgico. La fecha, la hora y el lugar se indicarán en el recordatorio de la cita que reciba del consultorio del proveedor de cuidados de la salud. El día de la cita puede comer y tomar sus medicamentos como acostumbre.
Es útil llevar lo siguiente a su cita para realizar su consulta prequirúrgica:
- Una lista de todos los medicamentos que tome, incluso los que adquiera con y sin receta, así como parches y cremas que use.
- Resultados de cualquier prueba que se le haya hecho en otro lado que no sea MSK, tales como pruebas de esfuerzo cardíaco, ecocardiogramas o estudios Doppler carótidos.
- Los nombres y números de teléfono de sus proveedores de cuidados de la salud.
Durante su consulta prequirúrgica, se reunirá con un enfermero practicante (NP). Los NP trabajan de cerca con el personal de anestesiología (proveedores de cuidados de la salud especializados que le administrarán anestesia durante su procedimiento). El NP repasará con usted su historial médico y quirúrgico. También es posible que se le realicen exámenes médicos que sirven para planificar su procedimiento como por ejemplo:
- Un electrocardiograma (ECG) para controlar el ritmo de su corazón.
- Una radiografía de tórax.
- Análisis de sangre.
El NP podría recomendarle que consulte a otros proveedores de cuidados de la salud. También hablará con usted sobre qué medicamentos debe tomar la mañana de su procedimiento.
Preparación para su procedimiento
Usted y su equipo de atención médica trabajarán juntos a fin de prepararse para el procedimiento. Ayúdenos a mantenerle a salvo. Díganos si alguna de estas cosas corresponde a su caso, incluso si no está seguro.
Es posible que tenga que seguir instrucciones especiales antes de su procedimiento según los medicamentos y suplementos que tome. Si no sigue esas instrucciones, su procedimiento puede retrasarse o cancelarse.
-
Tomo un medicamento recetado. Un medicamento con receta es aquel que solo puede obtener presentando una receta de un proveedor de cuidados de la salud. Algunos ejemplos son:
- Medicamentos que se tragan.
- Medicamentos que se inyectan (pinchazo).
- Medicamentos que se inhalan (se toman por la nariz).
- Medicamentos que se aplican sobre la piel en forma de parches o cremas.
- Tomo medicamentos sin receta, incluso parches y cremas. Un medicamento sin receta es aquel que puede obtener sin una receta.
- Tomo suplementos alimenticios, como hierbas, vitaminas, minerales o remedios naturales o caseros.
- Tengo un marcapasos, un desfibrilador cardioversor implantable automático (AICD) u otro aparato para el corazón.
- He tenido problemas con la anestesia en el pasado. La anestesia es un medicamento que hace que se duerma durante una cirugía o procedimiento.
- Soy alérgico a ciertos medicamentos o materiales, entre ellos el látex.
- No estoy dispuesto a recibir una transfusión de sangre.
- Uso drogas recreativas, como la marihuana.
Acerca del consumo de bebidas alcohólicas
Es importante que hable con su proveedor de cuidados de la salud en cuanto a la cantidad de alcohol que beba. Esto nos ayudará a planificar su atención.
Si usted bebe alcohol de forma regular, podría correr el riesgo de sufrir complicaciones durante y después de su procedimiento. Entre ellas se encuentran: hemorragias, infecciones, problemas cardíacos y una hospitalización más prolongada.
Si bebe alcohol con regularidad y deja de hacerlo de forma repentina, esto puede causarle convulsiones, delirio y la muerte. Si sabemos que corre el riesgo de tener estos problemas, podemos recetarle medicamentos para ayudar a prevenirlos.
Estas son algunas cosas que puede hacer antes del procedimiento para evitar problemas.
- Sea franco con el proveedor de cuidados de la salud en cuanto a la cantidad de alcohol que consuma.
-
Trate de dejar de beber alcohol en cuanto se planee el procedimiento. Informe a su proveedor de cuidados de la salud de inmediato si usted:
- Siente dolor de cabeza.
- Siente náuseas (sensación de que va a vomitar).
- Siente más ansiedad (nerviosismo o preocupación) que de costumbre.
- No puede dormir.
- Si no puede dejar de beber, avísele al proveedor de cuidados de la salud.
- Hágale preguntas a su proveedor de cuidados de la salud sobre la bebida y el procedimiento. Como siempre, toda su información médica se mantendrá en privado.
Acerca del fumar
Las personas que fuman o que utilizan un dispositivo electrónico para fumar pueden llegar a sufrir problemas respiratorios si se someten a un procedimiento. Los vaporizadores y los cigarrillos electrónicos son ejemplos de dispositivos electrónicos para fumar. Dejar de fumar incluso unos días antes de su procedimiento puede ayudar a prevenir problemas respiratorios durante y después de su procedimiento.
Si fuma, su proveedor de cuidados de la salud le derivará al Programa de Tratamiento del Tabaquismo. También puede llamar al programa al 212-610-0507.
Acerca de la apnea del sueño
La apnea del sueño es un problema respiratorio común. La persona que tiene apnea del sueño deja de respirar durante breves períodos de tiempo mientras duerme. El tipo más común es la apnea obstructiva del sueño (OSA), Con la OSA, las vías respiratorias se bloquean por completo mientras duerme.
Este tipo de apnea puede causar problemas graves durante un procedimiento y después del mismo. Le pedimos que nos informe si tiene o cree que podría tener apnea del sueño. Si utiliza un respirador, como una máquina CPAP, llévelo con usted el día de su procedimiento.
Pregunte sobre los medicamentos que toma
Tal vez deba dejar de tomar alguno de sus medicamentos habituales antes de su procedimiento. O, es posible que deba tomar una dosis (cantidad) diferente de la habitual. Hable con su proveedor de cuidados de la salud sobre cómo tomar sus medicamentos antes de su procedimiento. No cambie la forma en que toma los medicamentos sin hablar con un proveedor de cuidados de la salud.
En esta sección, se enumeran algunos ejemplos de medicamentos, pero hay muchos otros. Asegúrese de que su equipo de atención sepa qué medicamentos de venta con receta, medicamentos sin receta y suplementos alimenticios está tomando. Un medicamento con receta es aquel que solo puede obtener presentando una receta de un proveedor de cuidados de la salud. Un medicamento sin receta es aquel que puede obtener sin una receta.
Es muy importante que tome sus medicamentos y suplementos de la forma correcta los días antes de su procedimiento. Si no lo hace, podríamos tener que reprogramar su procedimiento.
Anticoagulantes
Los anticoagulantes son medicamentos que afectan la coagulación de la sangre. Si toma anticoagulantes, pregúntele qué hacer al proveedor de cuidados de la salud que realizará el procedimiento. Es posible que le recomiende que deje de tomar el medicamento. Eso dependerá del tipo de procedimiento al que se someta y el motivo por el cual toma anticoagulantes.
A continuación se incluyen algunos ejemplos de anticoagulantes. Existen otros, así que asegúrese de que el equipo de atención esté al tanto de todos los medicamentos que usted toma. No deje de tomar el anticoagulante sin antes hablar con un integrante de su equipo de atención.
|
|
Deje de tomar medicamentos antiinflamatorios no esteroideos (NSAID)
Los NSAID, como el ibuprofen (Advil® y Motrin®) y el naproxen (Aleve®), pueden causar sangrado. Deje de tomarlos 2 días antes de su procedimiento. Si el proveedor de cuidados de la salud le da instrucciones diferentes, haga lo que él o ella le indique.
Para obtener más información, lea Cómo comprobar si un medicamento o suplemento contiene aspirin, otros NSAID, vitamina E o aceite de pescado.
Medicamentos para la diabetes
Si toma insulina u otros medicamentos para la diabetes, hable con su proveedor de cuidados de la salud de MSK y con el proveedor de cuidados de salud que se los receta. Pregúnteles qué hacer antes de su cirugía o procedimiento. Es posible que deba dejar de tomarlos o que deba tomar una dosis (cantidad) diferente de la habitual. También es posible que le den instrucciones diferentes sobre qué comer y beber antes de su cirugía o procedimiento. Siga las instrucciones de su proveedor de cuidados de la salud.
Su equipo de atención controlará el nivel del azúcar en la sangre durante su cirugía o procedimiento.
Medicamentos GLP-1 para la pérdida de peso
Es importante informar a su proveedor de cuidados de la salud si toma un medicamento GLP-1. Tendrá que seguir instrucciones especiales sobre qué comer y beber antes de su cirugía o procedimiento. Es muy importante que siga estas instrucciones. Si no las sigue, es posible que su cirugía o procedimiento se retrase o cancele.
- Siga una dieta de líquidos claros el día antes de su cirugía o procedimiento. No coma ningún alimento sólido. Lea Dieta de líquidos claros para obtener más información.
- Deje de beber 8 horas antes de la hora de llegada. No coma ni tome nada después de esa hora, ni siquiera líquidos claros. Puede tomar pequeños tragos de agua con sus medicamentos.
Para obtener más información, lea Qué comer y beber antes de su cirugía o procedimiento si toma medicamentos GLP-1.
Estos son algunos ejemplos de medicamentos GLP-1. Existen otros, así que asegúrese de que el equipo de atención esté al tanto de todos los medicamentos que usted toma. A veces, se recetan para ayudar a controlar la diabetes y otras enfermedades. Otras veces, se recetan para bajar de peso.
|
|
Diuréticos
Un diurético es un medicamento que controla los líquidos acumulados en el cuerpo. Los diuréticos suelen recetarse para ayudar a tratar la hipertensión arterial (presión arterial elevada) o edema (hinchazón). También suelen recetarse para tratar ciertos problemas de corazón o riñón.
Si toma algún diurético, pregúntele al proveedor de cuidados de la salud que realizará el procedimiento lo que debe hacer antes de su procedimiento. Tal vez deba dejar de tomarlo el día de su procedimiento.
Hemos incluido algunos ejemplos de diuréticos a continuación. Existen otros, así que asegúrese de que el equipo de atención esté al tanto de todos los medicamentos que usted toma.
|
|
Obtenga más información sobre cómo cuidar de su catéter PleurX, si es necesario.
Si tiene un catéter PleurX, su enfermero le mostrará cómo cuidarlo antes de su procedimiento. Para obtener más información, lea Información sobre su catéter PleurX™.
Pídale una carta al médico, de ser necesario
Si tiene un desfibrilador cardioversor implantable automático (AICD), consulte con su cardiólogo (médico especialista en el corazón) sobre su procedimiento. Es posible que deba pedirle una carta de autorización antes de su procedimiento. Una carta de autorización es una carta en la que su médico expresa que puede hacerse el procedimiento. Siga las instrucciones de su equipo de atención.
Organice que alguien lo lleve a casa, si es necesario
Si le dan el alta (si sale del hospital) el mismo día de su procedimiento, debe contar con una persona responsable que le lleve a casa. Una persona responsable es alguien que le ayude a llegar bien a casa. También debe poder comunicarse con su equipo de cuidados de la salud en caso de tener inquietudes. Haga los arreglos necesarios antes del día de su procedimiento.
Si no tiene una persona responsable que le lleve a casa, entonces llame a una de las agencias que se indican a continuación. Ellas se encargarán de enviar a alguien que le lleve a casa. Este servicio se cobra y usted tendrá que proporcionar el transporte. Puede tomar un taxi o un servicio de auto pero, aun así, debe contar con un cuidador responsable para que le acompañe.
| Agencias de New York | Agencias de New Jersey |
| VNS Health: 888-735-8913 | Caring People: 877-227-4649 |
| Caring People: 877-227-4649 |
Qué hacer el día antes de su pleuroscopia
Fíjese en la hora del procedimiento
Un integrante del personal le llamará después de las 2 p. m. del día antes de su procedimiento. Si el procedimiento está programado para un lunes, entonces recibirá la llamada el viernes anterior. Si para las 7:00 p. m. no ha recibido una llamada, llame al 212-639-5014.
El integrante del personal le dirá a qué hora debe llegar al hospital para su procedimiento. También le recordará a dónde ir.
Instrucciones sobre lo que debe comer
Deje de comer a medianoche (12 a. m.) la noche antes de su cirugía o procedimiento. Esto incluye caramelos y chicles.
Es posible que su proveedor de cuidados de la salud le haya dado instrucciones diferentes sobre cuándo debe dejar de comer. Si es así, siga sus instrucciones. Algunas personas necesitan ayunar (no comer) durante más tiempo antes de su cirugía o procedimiento.
Qué hacer el día de su pleuroscopia
Instrucciones sobre lo que debe beber
Entre la medianoche (12 a. m.) y 2 horas antes de la hora de su llegada, beba únicamente los líquidos de la siguiente lista. No coma ni beba nada más. Deje de beber 2 horas antes de la hora de llegada.
- Agua.
- Jugo de manzana claro, jugo de uva claro o jugo de arándanos claro.
- Gatorade o Powerade.
-
Café negro o té. Se puede añadir azúcar. No añada nada más.
- No añada ninguna cantidad de ningún tipo de leche o crema. Esto incluye las leches y cremas vegetales.
- No añada jarabe aromatizado.
Si tiene diabetes, preste atención a la cantidad de azúcar que contienen las bebidas que toma. Será más fácil controlar sus niveles de azúcar en la sangre si incluye versiones de estas bebidas sin azúcar, bajas en azúcar o sin azúcares añadidos.
Es útil mantenerse hidratado antes de las cirugías y los procedimientos, así que beba líquido si tiene sed. No beba más de lo necesario. Recibirá líquidos por vía intravenosa (VI) durante su cirugía o procedimiento.
Deje de beber 2 horas antes de la hora de llegada. Esto incluye agua.
Es posible que su proveedor de cuidados de la salud le haya dado instrucciones diferentes sobre cuándo debe dejar de beber. Si es así, siga sus instrucciones.
Algunos aspectos para tener en cuenta
- Siga las instrucciones de su proveedor de cuidados de la salud para la administración de medicamentos la mañana de su procedimiento. Puede tomarlos con unos pequeños sorbos de agua.
- Póngase ropa suelta y cómoda.
- Si usa lentes de contacto, póngase anteojos en lugar de ellos, si puede. Si no tiene anteojos, lleve un estuche para los lentes de contacto.
- No se ponga ninguna loción, crema, desodorante, maquillaje, talco, perfume ni colonia.
- Quítese todas las joyas, incluso las que tenga puestas en perforaciones del cuerpo.
- Deje en casa todos los objetos de valor, como tarjetas de crédito y joyas.
- Cuando sea el momento de su procedimiento, deberá quitarse los aparatos para sordera, la dentadura postiza, las prótesis, la peluca y los artículos religiosos.
Qué debe traer
- Una lista de todos los medicamentos que tome, incluso parches y cremas que use.
- Su inhalador de rescate para el asma (como albuterol), si tiene uno, u otros medicamentos que tome para la respiración.
- Su teléfono celular y cargador.
- Solo el dinero que posiblemente necesite para gastos mínimos (como comprar un periódico).
- Un estuche para los artículos personales, si tiene uno. Esto incluye anteojos o lentes de contacto, audífonos, dentaduras postizas, prótesis, pelucas o artículos religiosos.
- Su formulario Health Care Proxy y otras directivas anticipadas, si las ha completado.
- El respirador para la apnea del sueño (como una máquina CPAP), si usa uno. Si no puede traerlo, le daremos uno para que lo use mientras esté en el hospital.
- Si tiene un marcapasos implantado o un desfibrilador cardioversor automático implantable (AICD), traiga su tarjeta.
A dónde ir
Su procedimiento se realizará en:
Sala de endoscopia en Memorial Hospital (hospital principal de MSK)
1275 York Ave. (entre la calle East 67th y la calle East 68th)
Nueva York, NY 10065
Tome el ascensor B al 2.o piso. Gire a la derecha y entre al Centro de Cirugía y Procedimientos a través de las puertas de vidrio.
Para obtener información sobre los centros de MSK, incluso indicaciones de cómo llegar y opciones de estacionamiento, visite www.msk.org/locations
Qué esperar cuando llegue al hospital
Muchos médicos, enfermeros y otros miembros del personal le pedirán que diga y deletree su nombre y fecha de nacimiento. Esto se hace por su seguridad. Es posible que haya personas con el mismo nombre o con nombres parecidos que deban hacerse procedimientos el mismo día.
Cuando llegue el momento de cambiarse para su procedimiento, recibirá una bata de hospital y calcetines antideslizantes. Se le pedirá que se quite sus antejos o lentes de contacto, sus aparatos para la sordera, su dentadura postiza, pelucas, prótesis u artículos religiosos, en caso de que los tenga.
Reúnase con un enfermero
Antes de su procedimiento se reunirá con un enfermero. Dígale la dosis de los medicamentos que haya tomado después de la medianoche (12 a. m.) y la hora en que los tomó. Asegúrese de incluir los medicamentos recetados y sin receta, parches y cremas.
Es posible que el enfermero le ponga una vía intravenosa (IV) en una de las venas, generalmente en el brazo o la mano. Si el enfermero no le coloca la vía IV, el anestesiólogo lo hará en la sala de procedimientos.
Por el tubo de la IV se le administrará anestesia (medicamento que le pondrá a dormir) durante su procedimiento. También es posible que reciba que se le administren líquidos por el tubo IV antes de su procedimiento.
Reúnase con un anestesiólogo
También hablará con un anestesiólogo. Un anestesiólogo es un médico con capacitación especial en anestesia. Este le administrará anestesia durante su procedimiento. También hará lo siguiente:
- Examinará su historia clínica con usted.
- Preguntará si en el pasado la anestesia le ha causado algún problema. Esto incluye náuseas (una sensación de que va a vomitar) o dolor.
- Le hablará acerca de su comodidad y seguridad durante el procedimiento.
- Le dirá qué tipo de anestesia recibirá.
- Le responderá las preguntas que usted tenga acerca de la anestesia.
Reúnase con su médico
Antes de su procedimiento hablará con su médico. El médico le explicará el procedimiento y responderá a sus preguntas.
Qué esperar durante su pleuroscopia
Al llegar la hora de su procedimiento, se le llevará a la sala donde se lo realizarán y le ayudarán a colocarse sobre la mesa de exploración. Se acostará de costado con el brazo extendido. Su proveedor de cuidados de la salud le conectará a un equipo que sirve para monitorear el corazón, la respiración y la presión arterial. También recibirá oxígeno a través de una sonda delgada que se apoya debajo de la nariz.
Una vez que esté en la posición correcta, su médico usará una máquina de ultrasonido para observar el tórax. Un ultrasonido es una prueba de imagenología que utiliza ondas de sonido para crear imágenes del interior del cuerpo. Su médico utilizará el ultrasonido para elegir el mejor lugar para hacer las incisiones (cortes quirúrgicos) para su procedimiento.
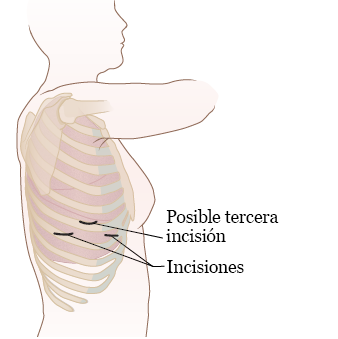
Luego, recibirá anestesia a través de la vía IV. Cuando se duerma, su médico le hará 1 a 2 incisiones en el pecho (véase la figura 2). Una incisión será para el pleuroscopio. La otra se usará para las herramientas quirúrgicas que su médico utilizará durante su procedimiento, si es necesario. No sentirá cuando su médico haga las incisiones.
Una vez que el pleuroscopio se encuentre en el espacio pleural, es posible que el médico tome una biopsia, drene líquido o haga una pleurodesis. Puede ser que haga las 3 cosas.
Si le van a colocar un catéter PleurX, su médico le hará 1 o 2 incisiones pequeñas en el pecho. Una incisión es para que el catéter entre en la cavidad pleural. Es posible que su médico pueda usar una incisión que ya hizo para esto. La otra incisión es para que el catéter salga del cuerpo. Esto se conoce como sitio de salida del catéter. Estará a unas pulgadas de la incisión en la cavidad pleural.
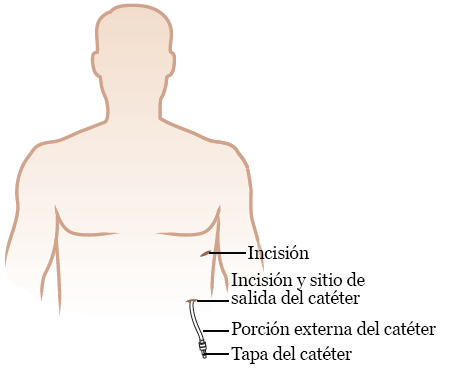
Cuando las incisiones estén listas, su médico colocará su catéter PleurX. Este irá desde la cavidad pleural, bajo la piel y luego fuera del cuerpo (véase la figura 3). Insertar el catéter bajo la piel ayuda a que permanezca en su lugar.
La pleuroscopia generalmente tarda de unos 40 a 60 minutos.
Qué esperar después de su pleuroscopia
En la Unidad de Recuperación Postanestésica (PACU)
Cuando se despierte después de su procedimiento, estará en la Unidad de Recuperación Postanestésica (PACU).
Un enfermero le realizará un seguimiento de la temperatura, el pulso, la presión arterial y el nivel de oxígeno. Le harán una radiografía de tórax para asegurarse de que no se perforaron los pulmones. Es raro que se cause ese tipo de lesiones.
Tendrá una sonda torácica para que drene aire y líquido de la cavidad pleural. Es posible que también tenga un catéter PleurX. Es posible que tenga un poco de molestias en la sonda torácica o en el sitio del catéter PleurX. Si es así, pídale a su enfermero que le dé un medicamento para aliviar el dolor.
Según el tipo de procedimiento que le realicen, podrá permanecer en el hospital unos días. Si no es necesario que se quede en el hospital, le darán el alta el mismo día en que se realizó su procedimiento.
Si le internan en el hospital
Si permanece en el hospital después de su procedimiento, le trasladarán de la PACU a una habitación de hospital. Mientras esté en el hospital, su equipo de atención llevará un registro del drenaje que sale de la cavidad pleural.
Tendrá la sonda torácica puesta mientras esté en el hospital. Se la quitarán una vez que no haya más aire o líquido drenando de su cavidad pleural. También cuando la cantidad de drenaje sea lo suficientemente pequeña.
Luego de que le quiten la sonda torácica, le cerrarán el sitio con suturas (puntos) y lo cubrirán con una tirita. Mantenga la tirita puesta por al menos 48 horas (2 días), salvo que su proveedor de cuidados de la salud o su enfermero le dé otras instrucciones.
El tiempo de permanencia en el hospital depende de muchos factores. Es posible que tenga que permanecer en el hospital por más tiempo por los siguientes motivos:
- Filtración de aire del pulmón.
- Tener una fiebre de o mayor a 101 °F (38.3 °C) u otros indicios de infección.
- Enfisema subcutáneo. Esto sucede cuando el aire se encuentra atrapado bajo la piel.
- Sangrado.
- Salida de mucho líquido (una gran cantidad de líquido drenando desde su cavidad pleural).
Si le colocan un catéter PleurX, todavía lo tendrá puesto cuando le den de alta del hospital. Un enfermero le enseñará cómo cuidarlo antes de su alta. Para obtener más información, lea Información sobre su catéter PleurX™.
Si le dan de alta el mismo día de su procedimiento
Si le dan de alta el mismo día de su procedimiento, le quitarán la sonda torácica mientras esté en la PACU. Le darán de alta cuando esté completamente despierto y el dolor esté controlado.
Si le colocan un catéter PleurX, todavía lo tendrá puesto cuando le den de alta del hospital. Un enfermero le enseñará cómo cuidarlo antes de su alta. Para obtener más información, lea Información sobre su catéter PleurX™.
Debe contar con un cuidador responsable que le lleve a su casa. Lea la sección “Organice que alguien lo lleve a casa, si es necesario” para obtener más información.
Qué debe hacer después de ser dado de alta
Es posible que sienta alguna molestia en el sitio de salida del catéter PleurX. Las molestias desaparecerán unas horas después de su procedimiento. Si sigue sintiendo dolor luego de tomar analgésicos, comuníquese con el consultorio de su proveedor de cuidados de la salud.
Cuidado de las incisiones
Tendrá 1 a 2 incisiones cerradas con suturas y cubiertas con tiritas. Si le colocaron un PleurX, también tendrá 1 incisión para ese catéter.
- Las tiritas sobre las suturas se pueden quitar después de 48 horas (2 días), siempre que no haya líquido que drene de la incisión. Si drena líquido, ponga una gasa sobre la incisión, luego cúbrala con una tirita. Si continúa con pérdidas por más de 3 días, llame al consultorio de su proveedor de cuidados de la salud.
- Puede ducharse cuando le quiten las tiritas. Cada vez que se duche, cubra su catéter PleurX con una protección impermeable y desechable, como AquaGuard®. Se pueden conseguir cubiertas impermeables en internet. No se meta en la bañera ni en la piscina mientras tenga el catéter colocado.
- Le quitarán las suturas en su próxima cita de seguimiento de 2 a 4 semanas después.
Llame al consultorio de proveedor de cuidados de la salud si nota enrojecimiento, hinchazón o drenaje similar al pus (espeso y lechoso) en la incisión. Estos pueden ser indicios de infección.
Drenaje del catéter PleurX
Para obtener más información sobre su catéter de drenaje PleurX, lea Información sobre su catéter PleurX™. Si tiene alguna pregunta, llame al consultorio de su proveedor de cuidados de la salud.
Levantar objetos pesados
Antes de levantar objetos pesados, consulte con su médico. La mayoría de las personas no debería levantar nada que pese más de 10 libras (4.5 kilogramos) durante al menos 3 semanas después del procedimiento. Pregunte a su médico durante cuánto tiempo debe evitar levantar cosas pesadas.
Ejercicio
La mejor actividad que puede realizar después de su procedimiento es el ejercicio aeróbico. El ejercicio aeróbico es cualquier ejercicio que hace que su corazón lata más rápido, como caminar o subir escaleras. Practique este tipo de ejercicios durante al menos 30 minutos al día.
Puede comenzar a hacerlos inmediatamente después de su procedimiento, a menos que reciba otras instrucciones de su médico. Recuerde que le tomará tiempo volver al mismo nivel de actividad que tenía antes de su procedimiento. Comience lentamente y aumente la actividad a medida que se vaya sintiendo mejor.
No haga ningún tipo de ejercicio pesado ni deportes de contacto hasta que su médico le indique que es seguro. Algunos ejemplos de ejercicios de contacto son: el fútbol americano, el fútbol y el básquetbol.
Cita de seguimiento
Tendrá una cita de seguimiento con su médico de 2 a 4 semanas después de su procedimiento. En ese momento le quitarán las suturas.
Cuándo llamar al proveedor de cuidados de la salud
Llame al proveedor de cuidados de la salud si tiene:
- Fiebre de 101 °F (38.3 °C) o más.
- Dificultad para respirar o falta de aliento.
- Dolor de pecho o una sensación de presión en el pecho.
- Dolor, enrojecimiento o hinchazón en el sitio de incisión que empeora.
- Líquido que drena del sitio de incisión por más de 3 días.
- Drenaje que sale de su incisión (espeso y lechoso) que se parece a pus.
- Problemas con el drenaje de su catéter PleurX.
- Dolor o molestias, aún luego de tomar sus analgésicos.
Learn about our Health Information Policy.