Esta información le ayudará a prepararse para recibir tratamiento de braquiterapia HDR para la próstata en MSK.
Lea este recurso completamente al menos una vez antes de su braquiterapia. Úselo como referencia en los días previos a su tratamiento.
Información sobre la próstata
La próstata es una glándula pequeña y firme, aproximadamente del tamaño de una nuez. Trabaja con otras glándulas del cuerpo para producir semen.
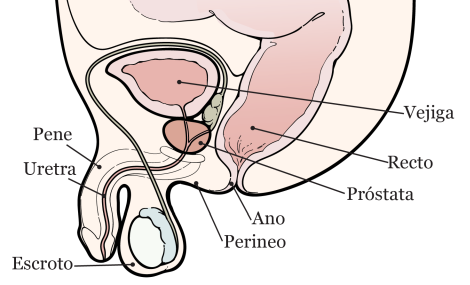
La próstata se encuentra delante del recto, debajo de la vejiga (véase la figura 1). Rodea la uretra, que es el tubo que drena la orina (pis) de la vejiga.
Información sobre la braquiterapia HDR
La braquiterapia es un tipo de radioterapia. La radioterapia mata las células cancerosas al dificultarles que se multipliquen. La braquiterapia consiste en aplicar una fuente de radiación directamente en el tumor o junto a él.
Durante la braquiterapia HDR, su proveedor de cuidados de la salud coloca agujas dentro de la próstata. Esas agujas estarán conectadas a unos tubos que llevarán la radiación a la próstata. Después de su tratamiento, se retirarán los tubos y las agujas.
El tratamiento de HDR consiste en 2 pasos:
- Se le hará un procedimiento para colocarle las agujas en la próstata. Para ello, usted estará bajo anestesia, o sea dormido.
-
Se le harán los tratamientos HDR, que también se llaman fracciones.
- Es posible que se le hagan 1 o 2 tratamientos. Su oncólogo de radioterapia analizará esto con usted durante su primera visita.
- Recibirá el primer tratamiento en el quirófano, justo después de que se coloquen las agujas. Si necesita un segundo tratamiento, se realizará exactamente de la misma manera, otro día.
- Después del tratamiento, se retirarán las agujas.
- Usted se irá a casa el mismo día después de recibir sus tratamientos.
Su función en el equipo de radioterapia
Tendrá un equipo de proveedores de cuidados de la salud que trabajarán juntos para atenderlo. Usted forma parte de ese equipo y su función consiste en:
- Llegar a sus citas a tiempo.
- Hacer preguntas y expresar las inquietudes que tenga.
- Informarnos cuando tenga efectos secundarios.
- Informarnos si siente dolor.
-
Cuidarse en casa mediante lo siguiente:
- Dejar de fumar, si fuma. MSK cuenta con especialistas que le pueden ayudar. Para obtener más información sobre nuestro Programa de Tratamiento del Tabaquismo, llame al 212-610-0507. También puede pedirle información sobre el programa al enfermero.
- Beber líquidos siguiendo nuestras instrucciones.
- Comer o evitar los alimentos y bebidas que sugerimos.
- Mantener el mismo peso.
Antes de su procedimiento de braquiterapia HDR
Preparación para su procedimiento
Usted y su equipo de atención médica trabajarán juntos a fin de prepararse para el procedimiento. Ayúdenos a mantenerle a salvo. Díganos si alguna de estas cosas corresponde a su caso, incluso si no está seguro.
Es posible que tenga que seguir instrucciones especiales antes de su procedimiento según los medicamentos y suplementos que tome. Si no sigue esas instrucciones, su procedimiento puede retrasarse o cancelarse.
-
Tomo un medicamento recetado. Un medicamento con receta es aquel que solo puede obtener presentando una receta de un proveedor de cuidados de la salud. Algunos ejemplos son:
- Medicamentos que se tragan.
- Medicamentos que se inyectan (pinchazo).
- Medicamentos que se inhalan (se toman por la nariz).
- Medicamentos que se aplican sobre la piel en forma de parches o cremas.
- Tomo medicamentos sin receta, incluso parches y cremas. Un medicamento sin receta es aquel que puede obtener sin una receta.
- Tomo suplementos alimenticios, como hierbas, vitaminas, minerales o remedios naturales o caseros.
- Tengo un marcapasos, un desfibrilador cardioversor implantable automático (AICD) u otro aparato para el corazón.
- He tenido problemas con la anestesia en el pasado. La anestesia es un medicamento que hace que se duerma durante una cirugía o procedimiento.
- Soy alérgico a ciertos medicamentos o materiales, entre ellos el látex.
- No estoy dispuesto a recibir una transfusión de sangre.
- Uso drogas recreativas, como la marihuana.
Medicamentos GLP-1 para la pérdida de peso
Es importante informar a su proveedor de cuidados de la salud si toma un medicamento GLP-1. Tendrá que seguir instrucciones especiales sobre qué comer y beber antes de su cirugía o procedimiento. Es muy importante que siga estas instrucciones. Si no las sigue, es posible que su cirugía o procedimiento se retrase o cancele.
- Siga una dieta de líquidos claros el día antes de su cirugía o procedimiento. No coma ningún alimento sólido. Lea Dieta de líquidos claros para obtener más información.
- Deje de beber 8 horas antes de la hora de llegada. No coma ni tome nada después de esa hora, ni siquiera líquidos claros. Puede tomar pequeños tragos de agua con sus medicamentos.
Para obtener más información, lea Qué comer y beber antes de su cirugía o procedimiento si toma medicamentos GLP-1.
Estos son algunos ejemplos de medicamentos GLP-1. Existen otros, así que asegúrese de que el equipo de atención esté al tanto de todos los medicamentos que usted toma. A veces, se recetan para ayudar a controlar la diabetes y otras enfermedades. Otras veces, se recetan para bajar de peso.
|
|
Considere la idea de poner esperma en un banco
Para obtener más información, lea Bancos de esperma y El crecimiento de la familia después del tratamiento contra el cáncer: información para personas nacidas con testículos.
Acerca del consumo de bebidas alcohólicas
Es importante que hable con su proveedor de cuidados de la salud en cuanto a la cantidad de alcohol que beba. Esto nos ayudará a planificar su atención.
Si usted bebe alcohol de forma regular, podría correr el riesgo de sufrir complicaciones durante y después de su procedimiento. Entre ellas se encuentran: hemorragias, infecciones, problemas cardíacos y una hospitalización más prolongada.
Si bebe alcohol con regularidad y deja de hacerlo de forma repentina, esto puede causarle convulsiones, delirio y la muerte. Si sabemos que corre el riesgo de tener estos problemas, podemos recetarle medicamentos para ayudar a prevenirlos.
Estas son algunas cosas que puede hacer antes del procedimiento para evitar problemas.
- Sea franco con el proveedor de cuidados de la salud en cuanto a la cantidad de alcohol que consuma.
-
Trate de dejar de beber alcohol en cuanto se planee el procedimiento. Informe a su proveedor de cuidados de la salud de inmediato si usted:
- Siente dolor de cabeza.
- Siente náuseas (sensación de que va a vomitar).
- Siente más ansiedad (nerviosismo o preocupación) que de costumbre.
- No puede dormir.
- Si no puede dejar de beber, avísele al proveedor de cuidados de la salud.
- Hágale preguntas a su proveedor de cuidados de la salud sobre la bebida y el procedimiento. Como siempre, toda su información médica se mantendrá en privado.
Acerca del fumar
Las personas que fuman o que utilizan un dispositivo electrónico para fumar pueden llegar a sufrir problemas respiratorios si se someten a un procedimiento. Los vaporizadores y los cigarrillos electrónicos son ejemplos de dispositivos electrónicos para fumar. Dejar de fumar incluso unos días antes de su procedimiento puede ayudar a prevenir problemas respiratorios durante y después de su procedimiento.
Si fuma, su proveedor de cuidados de la salud le derivará al Programa de Tratamiento del Tabaquismo. También puede llamar al programa al 212-610-0507.
Acerca de la apnea del sueño
La apnea del sueño es un problema respiratorio común. La persona que tiene apnea del sueño deja de respirar durante breves períodos de tiempo mientras duerme. El tipo más común es la apnea obstructiva del sueño (OSA), Con la OSA, las vías respiratorias se bloquean por completo mientras duerme.
Este tipo de apnea puede causar problemas graves durante un procedimiento y después del mismo. Le pedimos que nos informe si tiene o cree que podría tener apnea del sueño. Si utiliza un respirador, como una máquina CPAP, llévelo con usted el día de su procedimiento.
30 días antes de su procedimiento
Pruebas prequirúrgicas (PST)
Tendrá una consulta prequirúrgica antes de su procedimiento. Recibirá un recordatorio del consultorio de su proveedor de cuidados de la salud con la fecha, la hora y el lugar de la cita. Visite www.msk.org/parking para obtener información sobre dónde estacionar y cómo llegar a todos los centros de MSK.
El día de la consulta prequirúrgica puede comer y tomar sus medicamentos habituales.
Es útil llevar lo siguiente a su cita:
- Una lista de todos los medicamentos que tome, incluso los que adquiera con y sin receta, así como parches y cremas que use.
- Los resultados de las pruebas médicas que se haya realizado fuera de MSK el último año, si los tiene. Algunos ejemplos son pruebas de esfuerzo cardíaco, ecocardiogramas o estudios Doppler de la carótida.
- Los nombres y números de teléfono de sus proveedores de cuidados de la salud.
Se reunirá con un proveedor de práctica avanzada (APP) durante su consulta prequirúrgica. Este trabaja de cerca con el personal de anestesiología de MSK. Estos son médicos con formación especializada en el uso de la anestesia durante un procedimiento.
Su proveedor de práctica avanzada revisará sus antecedentes médicos y quirúrgicos. Es posible que le hagan pruebas para planificar su atención, como:
- Un electrocardiograma (ECG) para controlar el ritmo de su corazón.
- Una radiografía de tórax.
- Análisis de sangre.
El proveedor de práctica avanzada podría recomendarle que consulte a otros proveedores de cuidados de la salud. También hablará con usted sobre qué medicinas debe tomar la mañana de su procedimiento.
Organice que alguien lo lleve a casa
Debe contar con una persona responsable que le lleve a casa después de su procedimiento. Una persona responsable es alguien que le ayude a llegar bien a casa. También debe poder comunicarse con su equipo de cuidados de la salud en caso de tener inquietudes. Haga los arreglos necesarios antes del día de su procedimiento.
Si no tiene una persona responsable que le lleve a casa, entonces llame a una de las agencias que se indican a continuación. Ellas se encargarán de enviar a alguien que le lleve a casa. Este servicio se cobra y usted tendrá que proporcionar el transporte. Puede tomar un taxi o un servicio de auto pero, aun así, debe contar con un cuidador responsable para que le acompañe.
| Agencias de Nueva York | Agencias de Nueva Jersey |
| VNS Health: 888-735-8913 | Caring People: 877-227-4649 |
| Caring People: 877-227-4649 |
Es recomendable que tenga a alguien que le ayude en casa por lo menos durante las primeras 24 horas después de su procedimiento.
Complete un formulario Health Care Proxy
Si todavía no ha completado un formulario Health Care Proxy, le recomendamos que lo haga ahora. Si ya completó uno o si tiene otras directivas anticipadas, tráigalos en su próxima cita.
Un formulario Health Care Proxy es un documento legal. En él, se especifica a la persona que hablará en su representación, si es que usted no está en condiciones para comunicarse. Esta persona recibe el nombre de agente de atención médica.
- Para obtener información sobre el formulario Health Care Proxy y otras directivas anticipadas, lea Voluntades anticipadas para personas con cáncer y sus seres queridos.
- Para obtener información sobre cómo ser un agente de atención médica, lea Cómo ser un agente de atención médica.
Hable con un integrante de su equipo de atención si tiene preguntas sobre cómo completar un formulario Health Care Proxy.
Haga actividad física
Hacer actividad física ayudará a que el cuerpo esté en las mejores condiciones para su procedimiento. También hará que su recuperación sea más rápida y fácil.
Trate de hacer actividad física a diario. Cualquier actividad que haga que su corazón lata más rápido, como caminar, nadar o andar en bicicleta, es una buena opción. Si es época de frío, suba y baje las escaleras en casa o vaya a un centro comercial o a un mercado.
Lleve una dieta sana
Lleve una dieta bien balanceada y saludable antes de su procedimiento. Si necesita ayuda con su dieta, hable con el proveedor de cuidados de la salud sobre tener una entrevista con un nutricionista dietista clínico.
Compre los artículos necesarios
Si no lo ha hecho, compre el kit de preparación intestinal que le indicó el proveedor de cuidados de la salud.
- Bisacodyl (Dulcolax®), tabletas de 5 miligramos. Normalmente se venden en paquetes de 10 tabletas, pero solo tendrá que tomar una.
- NuLYTELY® en solución y paquetes de sabor (cereza, limón-lima, naranja y piña). Viene en botella de un galón (128 onzas o casi 3.8 litros), pero solo tendrá que tomar ½ galón (64 onzas o casi 1.9 litros). Su proveedor de cuidados de la salud le recetará esto.
Ese también será un buen momento para abastecerse de líquidos claros para tomarlos el día antes del procedimiento. Consulte la tabla de la sección “Lleve una dieta de líquidos claros” para ver ejemplos de los líquidos que debe adquirir.
7 días antes de su procedimiento
Siga las instrucciones de su proveedor de cuidados de la salud cuando tome aspirin
La aspirin puede causar hemorragia. Si toma aspirin o una medicina que tiene aspirin, es posible que deba cambiar su dosis o dejar de tomarla 7 días antes de su procedimiento. Siga las instrucciones de su proveedor de cuidados de la salud. No deje de tomar aspirin a menos que su proveedor se lo indique.
Para obtener más información, lea Cómo comprobar si un medicamento o suplemento contiene aspirin, otros NSAID, vitamina E o aceite de pescado.
Deje de tomar vitamina E, multivitamínicos, remedios herbales y otros suplementos alimenticios
La vitamina E, los multivitamínicos, los remedios herbales y otros suplementos alimenticios pueden causar sangrado. Deje de tomarlos 7 días antes de su procedimiento. Si el proveedor de cuidados de la salud le da instrucciones diferentes, haga lo que él o ella le indique.
Para obtener más información, lea Los remedios herbales y el tratamiento contra el cáncer.
2 días antes de su procedimiento
Deje de tomar medicamentos antiinflamatorios no esteroideos (NSAID)
Los NSAID, como el ibuprofen (Advil® y Motrin®) y el naproxen (Aleve®), pueden causar sangrado. Deje de tomarlos 2 días antes de su procedimiento. Si el proveedor de cuidados de la salud le da instrucciones diferentes, haga lo que él o ella le indique.
Para obtener más información, lea Cómo comprobar si un medicamento o suplemento contiene aspirin, otros NSAID, vitamina E o aceite de pescado.
1 día antes de su procedimiento
Si ha tenido cambios en su salud o si por algún motivo tiene que cancelar su procedimiento, llame al oncólogo de radioterapia.
Fíjese en la hora del procedimiento
Un integrante del personal le llamará después de las 2 p. m. del día antes de su procedimiento. Si el procedimiento está programado para un lunes, entonces recibirá la llamada el viernes anterior. Si para las 7:00 p. m. no ha recibido una llamada, llame al 212-639-5014.
El integrante del personal le dirá a qué hora debe llegar al hospital para su procedimiento. También le recordará a dónde ir.
Visite www.msk.org/parking para obtener información sobre dónde estacionar y cómo llegar a todos los centros de MSK.
Tenga lista la solución NuLYTELY de preparación intestinal.
La mañana del día antes de su procedimiento, agregue agua tibia a la solución NuLYTELY, llenándola hasta la parte superior de la línea de la botella. Si lo desea, agregue un paquete de sabor. Agregue solamente un paquete de sabor que venga con NuLYTELY.
Con la tapa puesta, agite la botella de NuLYTELY hasta que el polvo se disuelva. La mezcla quedará clara, incluso si se le agrega un paquete de sabor. Si lo prefiere, puede poner la botella en el refrigerador para que se enfríe. Muchas personas nos han dicho que NuLYTELY sabe mejor si se toma frío. No haga la mezcla de NuLYTELY antes de la mañana anterior al procedimiento.
Siga una dieta de líquidos claros
- En el desayuno y el almuerzo puede comer alimentos sólidos. Trate de terminar el almuerzo antes de las 12 p. m. (mediodía).
-
Después del almuerzo, comience la dieta de líquidos claros.
- Una dieta de líquidos claros solo incluye líquidos que sean transparentes. En la tabla llamada “Dieta de líquidos claros” se ofrecen ejemplos.
- Trate de tomar por lo menos un vaso (de 8 onzas o 236 ml) de líquido claro cada hora mientras esté despierto.
- Tome líquidos claros de distintos tipos. No tome solamente agua, café y té.
- No tome más de 2 tazas (16 onzas o casi 0.5 litros) de líquidos que tengan cafeína.
- No tome líquidos dietéticos, aun si tiene diabetes. De lo contrario, existe la posibilidad de que se sienta débil o mareado.
| Dieta de líquidos claros | ||
|---|---|---|
| Puede ingerir | No ingiera | |
| Sopas |
|
|
| Dulces |
|
|
| Bebidas |
|
|
Paso 1: Tome 2 tabletas de bisacodyl
A la 1 p. m. del día antes de su procedimiento, tómese una tableta de bisacodyl con agua.
Tómese la solución NuLYTELY de preparación intestinal
A las 3 p. m. del día antes de su procedimiento, comience a tomar NuLYTELY. Tome un vaso (8 onzas o 0.236 litros) de la mezcla cada 15 minutos. Tómese solamente la mitad de la solución de NuLYTELY (64 onzas). Tire la otra mitad. Luego, siga tomando líquidos claros.
La solución NuLYTELY le provocará evacuaciones frecuentes, así que es importante que tenga un baño cerca al momento de comenzar a tomarla. Para prevenir una irritación, puede ponerse petroleum jelly (Vaseline®) o pomada A&D® en la piel alrededor del ano después de cada defecación.
La noche antes de su procedimiento
- Tome los medicamentos que su proveedor de cuidados de la salud le haya dicho que tome la noche anterior a su procedimiento. Tómelos con un pequeño trago de agua.
- Siga manteniendo una dieta de líquidos claros.
- Tome una ducha con jabón y agua la noche anterior, o por la mañana, antes de su procedimiento.
El día de su procedimiento
Instrucciones sobre lo que debe beber
Entre la medianoche (12 a. m.) y 2 horas antes de la hora de su llegada, beba únicamente los líquidos de la siguiente lista. No coma ni beba nada más. Deje de beber 2 horas antes de la hora de llegada.
- Agua.
- Jugo de manzana claro, jugo de uva claro o jugo de arándanos claro.
- Gatorade o Powerade.
-
Café negro o té. Se puede añadir azúcar. No añada nada más.
- No añada ninguna cantidad de ningún tipo de leche o crema. Esto incluye las leches y cremas vegetales.
- No añada jarabe aromatizado.
Si tiene diabetes, preste atención a la cantidad de azúcar que contienen las bebidas que toma. Será más fácil controlar sus niveles de azúcar en la sangre si incluye versiones de estas bebidas sin azúcar, bajas en azúcar o sin azúcares añadidos.
Es útil mantenerse hidratado antes de las cirugías y los procedimientos, así que beba líquido si tiene sed. No beba más de lo necesario. Recibirá líquidos por vía intravenosa (VI) durante su cirugía o procedimiento.
Deje de beber 2 horas antes de la hora de llegada. Esto incluye agua.
Es posible que su proveedor de cuidados de la salud le haya dado instrucciones diferentes sobre cuándo debe dejar de beber. Si es así, siga sus instrucciones.
Tome sus medicamentos según le indicó el médico
Tome los medicamentos que su proveedor de cuidados de la salud le haya dicho que tome en la mañana de su procedimiento. Tómelos con un pequeño trago de agua.
Algunos aspectos para tener en cuenta
- Si no se duchó la noche antes de su procedimiento, tome una ducha la mañana del procedimiento.
- No se ponga loción, crema, desodorante, polvo ni colonia.
- Use ropa holgada y cómoda.
- No lleve ningún objeto de metal. Quítese todas las joyas, incluso las que tenga en perforaciones que se haya hecho en el cuerpo. El equipo que se utilizará durante su procedimiento podría causar quemaduras si entra en contacto con objetos metálicos.
- Deje en casa los objetos de valor (como tarjetas de crédito, joyas y chequera).
- Si usa lentes de contacto, quíteselos y mejor póngase anteojos. Si no tiene anteojos, lleve un estuche para los lentes de contacto.
Cuando llegue al hospital
Muchos integrantes del personal le pedirán que diga y deletree su nombre y fecha de nacimiento. Esto se hace por su seguridad. Es posible que haya personas con el mismo nombre o con nombres parecidos que vayan a hacerse procedimientos el mismo día.
Cuando llegue el momento de cambiarse para su procedimiento, recibirá unas batas de hospital y calcetines antideslizantes.
Reúnase con un enfermero
Antes de su procedimiento se reunirá con un enfermero. Dígale la dosis de los medicamentos que haya tomado después de la medianoche y la hora en que los tomó. Asegúrese de incluir los medicamentos recetados y sin receta, parches y cremas. Dígale a su enfermero si usa dentaduras postizas o aparatos para sordera. Necesitará quitárselos antes de su procedimiento.
Es posible que el enfermero le ponga una vía intravenosa (IV) en una de las venas, generalmente en el brazo o la mano. Si el enfermero no le coloca la vía IV, el anestesiólogo lo hará en la sala de procedimientos.
Durante su procedimiento
Cuando llegue la hora de su procedimiento, usted entrará caminando en el quirófano o se le ingresará en una camilla. Un miembro del equipo del quirófano le ayudará a subirse a la cama. Se le colocarán botas de compresión en las piernas, Estas se inflan y se desinflan suavemente para ayudar con la circulación de la sangre en las piernas.
Una vez que esté cómodo, el anestesiólogo le pondrá anestesia a través de la vía IV y usted se dormirá. También recibirá líquidos a través de la vía IV durante su procedimiento y después de este.
Después de que se quede totalmente dormido, se le colocará un tubo por la boca hasta la tráquea, el cual le ayudará a respirar. También se le colocará un catéter urinario (Foley) para que drene la orina de la vejiga.
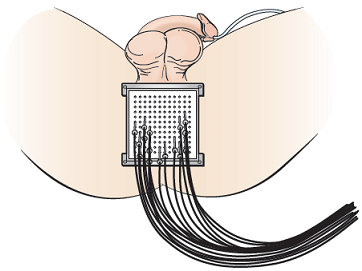
Después de que se coloque el catéter Foley, su proveedor de cuidados de la salud le observará la próstata con ultrasonido rectal. Le colocará entre 12 y 22 agujas pequeñas en la próstata a través del perineo (el área de piel entre el escroto y el ano). Las agujas se dirigen a los lugares exactos adentro y alrededor de la próstata a través de una plantilla cuadrada de metal. La plantilla se le colocará sobre el perineo (véase la figura 2).
Durante su tratamiento
Para su tratamiento, se le conectarán tubos a las agujas que tiene en la próstata para administrar la radiación. Los tubos parecen pajillas largas de plástico (véase la figura 2). Los cables se conectan a una máquina en la que se mantiene la fuente de radioactividad (iridio-192).
Después de que se le aplique la cantidad adecuada de radiación en la próstata, los tubos se desconectarán y el tratamiento habrá terminado.
Después de que termine el tratamiento, se sacarán las agujas de la próstata. El enfermero le aplicará presión en el perineo y una bolsa de hielo para ayudar por si hay alguna hemorragia. Le sacarán el catéter Foley y el tubo de respiración antes de que despierte de la anestesia.
Después de su procedimiento de braquiterapia HDR
En el hospital
Usted despertará en la Unidad de Cuidados Posteriores a la Anestesia (PACU). Un enfermero se encargará de realizarle un seguimiento de la temperatura, el pulso, la presión arterial y el nivel de oxígeno. En casos raros, es posible que aún tenga puesto el catéter Foley en la vejiga para monitorearle la cantidad de orina que produzca.
Después de su procedimiento es posible que sienta dolor. Sus proveedores de cuidados de la salud le preguntarán con frecuencia sobre el dolor que tenga. Recibirá medicamentos para tratar el dolor según sea necesario. Si el dolor no desaparece, infórmeselo a uno de los proveedores de cuidados de la salud.
La mayoría de las personas se van a casa el mismo día del procedimiento y tratamiento. Una vez que se le retire el catéter, tendrá que orinar por su cuenta antes de irse a casa.
Después de que terminen sus tratamientos, usted no emitirá radioactividad y no tiene que tomar ninguna precaución al respecto.
En casa
Medicamentos que debe tomar
- La radiación que se aplica a la próstata a menudo causa que se orine con frecuencia o que de repente entren muchas ganas de orinar. Para controlar esos efectos secundarios, siga tomando todos los medicamentos según se le indique, tales como tamsulosin (Flomax®), silodosin (Rapaflo®) o alfuzosin (Uroxatral®). Si no tiene esos medicamentos en casa, dígaselo a su proveedor de cuidados de la salud.
- Después de su procedimiento, es posible que sienta ardor al orinar. Eso se debe al catéter Foley que se le colocó en la vejiga. Le darán una receta para que obtenga un medicamento para el ardor que se llama phenazopyridine (Pyridium®).
Otras instrucciones
- En raros casos, existe la posibilidad de que haya sangrado en el perineo por donde entraron las agujas. Si eso llega a suceder, aplique una presión constante con una toallita o una gasa limpia y seca durante 5 minutos. Si la hemorragia es abundante o no se detiene, llame a su proveedor de cuidados de la salud.
- Puede volver a su dieta regular. Es aconsejable evitar alimentos que pudieran irritarle la vejiga. Entre ellos se encuentra la cafeína (café y té), el alcohol, los jugos cítricos y las comidas muy condimentadas.
- Puede tomar una ducha después de salir del hospital.
- No levante nada que pese más de 20 libras (9.1 kilogramos) durante al menos una semana después de su procedimiento.
- En la mayoría de los casos se puede regresar a trabajar 2 días después su procedimiento. Si en su trabajo tiene que levantar cosas pesadas, pregunte al proveedor de cuidados de la salud cuánto tiene que esperar para volver al trabajo.
Efectos secundarios de la braquiterapia HDR para el cáncer de próstata
Síntomas urinarios
Los síntomas urinarios son los efectos secundarios más comunes de la braquiterapia. Después de su procedimiento, es posible que usted tenga algunos de los siguientes síntomas.
- Hay personas que no pueden orinar después del procedimiento, o bien, solo orinan unas cuantas gotas a la vez. Eso se considera una emergencia. Llame a su proveedor de cuidados de la salud de inmediato si no puede orinar.
- Es posible que tenga que orinar con más frecuencia de lo normal, hasta una o más veces por hora. Eso normalmente comienza de 2 a 4 semanas después de su procedimiento y puede durar varios meses.
- Existe la posibilidad de que sienta ardor al orinar. Eso normalmente comienza de 2 a 4 semanas después del procedimiento y puede a durar de 4 a 12 meses.
- Puede que note sangre en la orina, lo cual le dará una apariencia color rosa. Eso es algo común y normalmente desaparece de 3 a 7 días después de su procedimiento. Llame a su proveedor de cuidados de la salud si el sangrado continúa después de 7 días o si le salen coágulos en la orina.
- Es posible que se le formen moretones o tenga hinchazón alrededor del escroto, de los testículos y del pene. Eso debe desaparecer de 1 a 2 semanas después de su procedimiento. Llame a su proveedor de cuidados de la salud si al cabo de 2 semanas todavía tiene moretones.
Hable con su proveedor de cuidados de la salud si tiene alguno de estos síntomas: Si hay planes para que se le haga un procedimiento para revisarle la vejiga (como una cistoscopia), espere hasta que hable con el proveedor de cuidados de la salud.
Dolor
Puede que sienta dolor leve durante 1 o 2 días después de su procedimiento. Puede tomar un analgésico sin receta, como acetaminophen (Tylenol®), ibuprofen (Advil®) o naproxen (Aleve®), para aliviar el dolor. Si el dolor no desaparece, llame a su proveedor de cuidados de la salud.
Salud sexual
Es posible que tenga inquietudes en cuanto a los efectos del cáncer y del tratamiento sobre su sexualidad. Después del tratamiento usted no emite radioactividad. No hay manera de que transmita radiación a ninguna persona, así que es seguro tener contacto con otras personas.
Después del tratamiento de braquiterapia HDR puede volver a ser sexualmente activo, a menos que el oncólogo de radioterapia le dé otras instrucciones. Sin embargo, si tiene relaciones con una mujer que pudiera quedar embarazada, entonces debe usar anticonceptivos para evitar el embarazo a lo largo de su tratamiento contra el cáncer de próstata. Después de que termine el tratamiento, debe seguir usando anticonceptivos durante 1 año. Eso es para asegurarse de que no conciba con esperma que haya sido expuesto a la radiación, lo cual podría resultar en defectos de nacimiento.
Es probable que sienta entumecimiento temporal o permanente en la cabeza del pene, aunque esto es raro.
También es posible que se le presenten cambios sexuales después de su tratamiento, Es posible que usted tenga lo siguiente:
- Disfunción eréctil (dificultad o incapacidad para tener o mantener una erección).
- Cambios en la sensación del orgasmo.
- Cambios en la cantidad o la consistencia de las eyaculaciones.
Esos cambios sexuales podrían presentarse muchos meses, o años, después del tratamiento.
Existen tratamientos para la disfunción eréctil. MSK cuenta con un Programa de Medicina Reproductiva para ayudar a las personas a lidiar con el impacto que la enfermedad y el tratamiento tienen en su salud sexual. Puede hablar con un especialista antes, durante y después de su tratamiento. Su proveedor de cuidados de la salud le puede derivar, o bien, puede llamar al 646-888-6024 para pedir una cita.
Un excelente recurso en el que se explican los problemas de salud sexual que se presentan con el tratamiento es el folleto El sexo y los hombres con cáncer. Puede obtener un ejemplar de ese folleto por medio de la Sociedad Americana contra el Cáncer, llamando al 800-227-2345 o en www.cancer.org.
Servicios de apoyo
Servicios de apoyo de MSK
Para obtener más información, visite la sección Tipos de cáncer del sitio web de MSK en www.msk.org/types.
Oficina de Admisión
212-639-7606
Llame si tiene consultas sobre su internación, como por ejemplo la solicitud de una habitación privada.
Anestesia
212-639-6840
Llame si tiene preguntas sobre la anestesia.
Servicio de Bienestar y Medicina Integral
www.msk.org/integrativemedicine
Nuestro Servicio de Bienestar y Medicina Integral (Integrative Medicine and Wellness Service) ofrece muchos servicios que complementan la atención médica tradicional, como musicoterapia, terapias mentales y corporales, terapia de baile y movimiento, yoga y terapia de contacto. Para programar una cita para usar estos servicios, llame al 646-449-1010.
También puede programar una consulta con un proveedor de cuidados de la salud en el Servicio de Bienestar y Medicina Integral. Ese profesional trabajará con usted para diseñar un plan para tener un estilo de vida saludable y hacer frente a los efectos secundarios. Para programar una cita, llame al 646-608-8550.
Programa de Medicina Sexual y Reproductiva Masculina
646-888-6024
El cáncer y los tratamientos contra el cáncer pueden afectar su salud sexual, la fertilidad o ambas. Nuestro Programa de Medicina Sexual y Reproductiva Masculina puede ayudar a hacer frente a problemas de salud sexual, como la disfunción eréctil. Podemos ayudarle antes, durante o después de su tratamiento. Llame para obtener más información o para programar una cita.
Servicios de Nutrición
www.msk.org/nutrition
212-639-7312
Nuestro Servicio de Nutrición ofrece asesoramiento nutricional con uno de nuestros nutricionistas dietistas clínicos. Su nutricionista dietista clínico hablará con usted sobre sus hábitos alimenticios. También le dará consejos sobre lo que puede comer durante el tratamiento y después de este. Para programar una cita, pida una referencia a un integrante de su equipo de atención o llame al número que se proporcionó anteriormente.
Educación para pacientes y cuidadores
www.msk.org/pe
Visite nuestro sitio web de Educación para pacientes y cuidadores para buscar recursos educativos, videos y programas en línea.
Cobros del Paciente (Patient Billing)
646-227-3378
Llame si tiene preguntas sobre autorizaciones previas de su compañía de seguros. Esto también se conoce como preaprobación.
Oficina de Representación del Paciente (Patient Representative Office)
212-639-7202
Llame si tiene preguntas sobre el formulario Health Care Proxy o si tiene cualquier inquietud sobre su atención.
Enlace con Enfermeros Perioperativos (Perioperative Nurse Liaison)
212-639-5935
Llame si tiene preguntas sobre la divulgación de información por parte de MSK mientras usted está en cirugía.
Acompañantes y enfermeros privados
917-862-6373
Puede solicitar que enfermeros o acompañantes privados le brinden atención en el hospital o en casa. Llame para obtener más información.
Cuándo llamar al proveedor de cuidados de la salud
Llame al proveedor de cuidados de la salud si tiene:
- Síntomas urinarios nuevos o que empeoran.
- Dificultades para orinar.
- Coágulos en la orina.
- Temperatura de 100.4 °F (38.0 °C) o más.
- Dolor que no se alivia después de tomar analgésicos.
Learn about our Health Information Policy.