Esta guía le ayudará a prepararse para la exenteración pélvica posterior que se le hará en MSK. También le ayudará a saber qué esperar mientras se recupera.
Use esta guía como fuente de información en los días previos a su cirugía. Tráigala con usted el día de su cirugía. Usted y su equipo de atención la usarán a medida que aprenda más sobre su recuperación.
Información sobre la exenteración pélvica posterior
Una exenteración pélvica posterior es una cirugía que se hace para extirpar órganos de los aparatos digestivo y reproductor. Es posible que se le realice esta cirugía porque tiene cáncer en el cuello uterino u otro órgano en el aparato digestivo o reproductor.
Información sobre el aparato digestivo

El aparato digestivo está formado por los siguientes órganos:
- Boca
- Esófago
- Intestino delgado
- Colon (intestino grueso)
- Recto (extremo inferior del colon)
- Ano
La figura 1 muestra las partes que forman el aparato digestivo.
Durante su cirugía, su cirujano extirpará una parte del colon. También extirpará el recto y el ano. Esto significa que necesitará un nuevo lugar para que las heces (caca) salgan del cuerpo.
Su cirujano llevará el extremo de la parte restante del colon hacia el exterior del abdomen (vientre). Esto crea una colostomía, que es un nuevo lugar para que las heces salgan del cuerpo. El orificio se denomina estoma. Una bolsa cubrirá el estoma para recoger las heces.
Su equipo de atención médica le enseñará cómo cuidar el estoma mientras se recupera. Lea Cuidado de su ileostomía o colostomía para obtener más información sobre la vida con una colostomía.
Información sobre el aparato reproductor
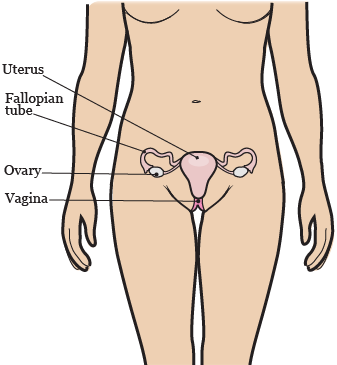
El aparato reproductor está formado por los siguientes órganos:
- Ovarios
- Trompas de Falopio
- Útero
- Cuello uterino
- Vagina
- La figura 2 muestra las partes que forman el aparato reproductor.
Durante su cirugía, su cirujano extirpará los ovarios, las trompas de Falopio, el útero y el cuello uterino. Esto significa que no podrá tener hijos de forma natural. Si le gustaría obtener información sobre las opciones de fertilidad (capacidad para quedar embarazada) y su tratamiento contra el cáncer, lea Conservación de la fertilidad antes del tratamiento contra el cáncer: Opciones para personas nacidas con ovarios y útero.
Es posible que su cirujano también le extirpe una parte o toda la vagina durante su cirugía. Hablará con usted sobre si este procedimiento es necesario.
Para algunas personas, la vagina puede reconstruirse. Pregunte a su cirujano si está opción está disponible para usted. Si lo está, se reunirá con un cirujano plástico para hablar sobre esta cirugía. La reconstrucción se realizará al final de la cirugía. Su cirujano plástico creará un nuevo canal vaginal a partir de los músculos y la piel de otras zonas del cuerpo. Su enfermero le dará información sobre cómo cuidar la nueva vagina. Si no desea que se le reconstruya la vagina, se puede cerrar o cubrir la región con un colgajo cutáneo.
Si no se le extirpa la vagina, debería poder tener relaciones sexuales vaginales (sexo). Si le realizan una reconstrucción vaginal, podrá tener relaciones sexuales vaginales nuevamente cuando la zona cicatrice. Si no le hicieron una reconstrucción vaginal, recuerde que el sexo puede incluir otras formas de intimidad. Pregúntele a su cirujano si le extirparán el clítoris y cuánta sensibilidad tendrá aún en la zona vaginal.
Sus proveedores de cuidados de la salud le informarán qué esperar después de la cirugía. Por ejemplo, las sensaciones en la zona vaginal pueden no ser iguales a las que tenía antes de la cirugía. Su cirujano puede derivarla a nuestro Programa de Medicina Sexual Femenina y Salud de la Mujer para que pueda reunirse con un terapeuta y hablar sobre sus inquietudes.
Reunión con su equipo de atención médica
Verá a muchos proveedores de cuidados de la salud diferentes antes de su cirugía. Cada uno describirá el rol que tiene en su atención y responderá sus preguntas. Es posible que vea integrantes del equipo como los siguientes:
- Cirujanos de otros departamentos que trabajarán con su cirujano para completar la cirugía.
- Un psicólogo que trabaja con personas que se someten a esta cirugía.
- Un enfermero de heridas, ostomía y continencia (WOC). Estos se reunirán con usted para revisar el tipo de estoma que tendrá y le enseñarán a cuidar de él.
Puede ser útil para usted escribir preguntas a medida que se le ocurren. Traiga la lista de preguntas que tenga a sus citas.
También puede hablar con alguien que se haya sometido a la cirugía. Su trabajador social puede ayudarle a planificar esto para usted.
Antes de la exenteración pélvica posterior
Esta sección le ayudará a prepararse para su cirugía. Léala cuando se le programe la cirugía. Consúltela a medida que se acerque su cirugía. Contiene información importante sobre lo que debe hacer para prepararse.
Mientras lee esta sección, escriba preguntas para hacerle a su proveedor de cuidados de la salud.
Preparación para la cirugía
Usted y su equipo de atención médica trabajarán juntos para prepararse para la cirugía. Ayúdenos a mantenerle a salvo. Díganos si alguna de estas cosas corresponde a su caso, incluso si no está seguro.
Es posible que tenga que seguir instrucciones especiales antes de la cirugía según los medicamentos y suplementos que tome. Si no sigue esas instrucciones, su cirugía puede retrasarse o cancelarse.
-
Tomo un medicamento recetado. Un medicamento con receta es aquel que solo puede obtener presentando una receta de un proveedor de cuidados de la salud. Algunos ejemplos son:
- Medicamentos que se tragan.
- Medicamentos que se inyectan (pinchazo).
- Medicamentos que se inhalan (se toman por la nariz).
- Medicamentos que se aplican sobre la piel en forma de parches o cremas.
- Tomo medicamentos sin receta, incluso parches y cremas. Un medicamento sin receta es aquel que puede obtener sin una receta.
- Tomo suplementos alimenticios, como hierbas, vitaminas, minerales o remedios naturales o caseros.
- Tengo un marcapasos, un desfibrilador cardioversor implantable automático (AICD) u otro aparato para el corazón.
- He tenido problemas con la anestesia en el pasado. La anestesia es un medicamento que hace que se duerma durante una cirugía o procedimiento.
- Soy alérgico a ciertos medicamentos o materiales, entre ellos el látex.
- No estoy dispuesto a recibir una transfusión de sangre.
- Uso drogas recreativas, como la marihuana.
Medicamentos GLP-1 para la pérdida de peso
Es importante informar a su proveedor de cuidados de la salud si toma un medicamento GLP-1. Tendrá que seguir instrucciones especiales sobre qué comer y beber antes de su cirugía o procedimiento. Es muy importante que siga estas instrucciones. Si no las sigue, es posible que su cirugía o procedimiento se retrase o cancele.
- Siga una dieta de líquidos claros el día antes de su cirugía o procedimiento. No coma ningún alimento sólido. Lea Dieta de líquidos claros para obtener más información.
- Deje de beber 8 horas antes de la hora de llegada. No coma ni tome nada después de esa hora, ni siquiera líquidos claros. Puede tomar pequeños tragos de agua con sus medicamentos.
Para obtener más información, lea Qué comer y beber antes de su cirugía o procedimiento si toma medicamentos GLP-1.
Estos son algunos ejemplos de medicamentos GLP-1. Existen otros, así que asegúrese de que el equipo de atención esté al tanto de todos los medicamentos que usted toma. A veces, se recetan para ayudar a controlar la diabetes y otras enfermedades. Otras veces, se recetan para bajar de peso.
|
|
Acerca del consumo de bebidas alcohólicas
Es importante que hable con su proveedor de cuidados de la salud en cuanto a la cantidad de alcohol que beba. Esto nos ayudará a planificar su atención.
Si usted bebe alcohol de forma regular, podría correr el riesgo de sufrir complicaciones durante y después de su cirugía. Entre ellas se encuentran: hemorragias, infecciones, problemas cardíacos y una hospitalización más prolongada.
Si bebe alcohol con regularidad y deja de hacerlo de forma repentina, esto puede causarle convulsiones, delirio y la muerte. Si sabemos que corre el riesgo de tener estos problemas, podemos recetarle medicamentos para ayudar a prevenirlos.
Estas son algunas cosas que puede hacer antes de su cirugía para evitar problemas.
- Sea franco con el proveedor de cuidados de la salud en cuanto a la cantidad de alcohol que consuma.
-
Intente dejar de consumir alcohol en cuanto se planee la cirugía. Informe a su proveedor de cuidados de la salud de inmediato si usted:
- Siente dolor de cabeza.
- Siente náuseas (sensación de que va a vomitar).
- Siente más ansiedad (nerviosismo o preocupación) que de costumbre.
- No puede dormir.
Todos ellos son los primeros síntomas del síndrome de abstinencia, el cual se puede tratar.
- Si no puede dejar de beber, avísele al proveedor de cuidados de la salud.
- Haga preguntas a su proveedor de cuidados de la salud sobre la bebida y la cirugía. Como siempre, toda su información médica se mantendrá en privado.
Acerca del fumar
Las personas que fuman o que utilizan un dispositivo electrónico para fumar pueden llegar a sufrir problemas respiratorios si se someten a una cirugía. Los vaporizadores y los cigarrillos electrónicos son ejemplos de dispositivos electrónicos para fumar. Dejar de fumar incluso unos días antes de la cirugía puede ayudar a prevenir problemas respiratorios durante y después de la cirugía.
Si fuma, su proveedor de cuidados de la salud le derivará al Programa de Tratamiento del Tabaquismo. También puede llamar al programa al 212-610-0507.
Acerca de la apnea del sueño
La apnea del sueño es un problema respiratorio común. La persona que tiene apnea del sueño deja de respirar durante breves períodos de tiempo mientras duerme. El tipo más común es la apnea obstructiva del sueño (OSA), Con la OSA, las vías respiratorias se bloquean por completo mientras duerme.
Este tipo de apnea puede causar problemas graves durante y después de la cirugía. Le pedimos que nos informe si tiene o cree que podría tener apnea del sueño. Si utiliza un dispositivo de respiración, como una máquina CPAP, tráigalo el día de su cirugía.
MSK MyChart
MSK MyChart (mskmychart.mskcc.org) es el portal para pacientes de MSK. Puede usarla para intercambiar mensajes con su equipo de atención médica, ver los resultados de sus exámenes, ver las fechas y horarios de sus citas y mucho más. También puede invitar a su cuidador a que cree su propia cuenta, para que pueda ver información sobre su atención.
Si no tiene una cuenta de MSK MyChart, puede registrarse en mskmychart.mskcc.org. También puede pedir a un miembro de su equipo de atención que le envíe una invitación.
Si necesita ayuda con su cuenta, llame al servicio de ayuda de MSK MyChart al 646-227-2593. El servicio está disponible de lunes a viernes de a (hora del este).
Información sobre la Lista de verificación de objetivos para el alta
Después de su cirugía, se concentrará en recuperarse lo suficiente como para salir del hospital. Le enviaremos una lista de verificación de objetivos para el alta a su cuenta de MSK MyChart para ayudarle a hacer un seguimiento de su estado.
Puede utilizar su Lista de verificación de objetivos para el alta para ver los objetivos que debe cumplir antes de recibir el alta. También puede actualizar su progreso durante el día. Las actualizaciones sobre su progreso envían alertas a su equipo quirúrgico.
Para obtener más información, lea Preguntas frecuentes sobre la Lista de verificación de objetivos para el alta.
Dentro de los 30 días previos a su cirugía
Pruebas prequirúrgicas (PST)
Tendrá una consulta prequirúrgica antes de su cirugía. Recibirá un recordatorio del consultorio de su cirujano con la fecha, la hora y el lugar de la cita. Visite www.msk.org/parking para obtener información sobre dónde estacionar y cómo llegar a todos los centros de MSK.
El día de la consulta prequirúrgica puede comer y tomar sus medicamentos habituales.
Es útil llevar lo siguiente a su cita:
- Una lista de todos los medicamentos que tome, incluso los que adquiera con y sin receta, así como parches y cremas que use.
- Los resultados de las pruebas médicas que se haya realizado fuera de MSK el último año, si los tiene. Algunos ejemplos son pruebas de esfuerzo cardíaco, ecocardiogramas o estudios Doppler de la carótida.
- Los nombres y números de teléfono de sus proveedores de cuidados de la salud.
Se reunirá con un proveedor de práctica avanzada (APP) durante su consulta prequirúrgica. Este trabaja de cerca con el personal de anestesiología de MSK. Estos son médicos con formación especializada en el uso de la anestesia durante una cirugía o procedimiento.
Su proveedor de práctica avanzada revisará sus antecedentes médicos y quirúrgicos. Es posible que le hagan pruebas para planificar su atención, como:
- Un electrocardiograma (ECG) para controlar el ritmo de su corazón.
- Una radiografía de tórax.
- Análisis de sangre.
El proveedor de práctica avanzada podría recomendarle que consulte a otros proveedores de cuidados de la salud. También hablará con usted sobre qué medicamentos debe tomar la mañana de su cirugía.
Elija a su cuidador
El cuidador tiene un rol importante en su atención. Antes de su cirugía, sus proveedores de cuidados de la salud les brindarán información sobre su cirugía a usted y a su cuidador. Después de su cirugía, su cuidador le llevará a casa cuando reciba el alta. También le ayudará a cuidarse a usted mismo en casa.
Para los cuidadores
El cuidado de alguien que se encuentra bajo tratamiento contra el cáncer conlleva muchas responsabilidades. Ofrecemos recursos y apoyo para ayudarle a hacerles frente. Para obtener más información, visite www.msk.org/caregivers o lea Guía para cuidadores.
Complete un formulario Health Care Proxy
Si todavía no ha completado un formulario Health Care Proxy, le recomendamos que lo haga ahora. Si ya completó uno o si tiene otras directivas anticipadas, tráigalos en su próxima cita.
Un formulario Health Care Proxy es un documento legal. En él, se especifica a la persona que hablará en su representación, si es que usted no está en condiciones para comunicarse. Esta persona recibe el nombre de agente de atención médica.
- Para obtener información sobre el formulario Health Care Proxy y otras directivas anticipadas, lea Voluntades anticipadas para personas con cáncer y sus seres queridos.
- Para obtener información sobre cómo ser un agente de atención médica, lea Cómo ser un agente de atención médica.
Hable con un integrante de su equipo de atención si tiene preguntas sobre cómo completar un formulario Health Care Proxy.
Haga ejercicios de respirar y toser
Antes de su cirugía, practique el respiro profundo y toser. Su proveedor de cuidados de la salud le dará un espirómetro de incentivo para ayudar a expandir los pulmones. Para obtener más información, lea Cómo utilizar el espirómetro de incentivo.
Compre un limpiador dérmico antiséptico que sea una solución de gluconato de clorhexidina (GHC) al 4 %, como por ejemplo Hibiclens®
La solución de chlorhexidine gluconate (CHG) al 4 % es un limpiador dérmico que mata los gérmenes durante 24 horas después de usarlo. Ducharse con este limpiador antes de su cirugía ayudará a reducir el riesgo de infección después de su cirugía. Puede comprar un limpiador dérmico antiséptico que sea una solución de chlorhexidine gluconate al 4 % en su farmacia local sin receta.
Compre los materiales para la preparación intestinal, si es necesario
Es posible que su proveedor de cuidados de la salud le indique que haga una preparación intestinal (limpieza de las heces en el cuerpo) antes de su cirugía. Si es así, le dirá cómo hacerla. Tendrá que comprar los siguientes materiales:
- 1 frasco (de 238 gramos) de polietilenglicol (MiraLAX®). Puede comprar este producto en su farmacia local. No necesita receta médica.
- 1 botella (64 onzas (1.9 litros)) de líquido claro. Para ver ejemplos de líquidos claros, lea la sección “Lleve una dieta de líquidos claros, si es necesario”.
- Líquidos claros adicionales para beber mientras sigue una dieta de líquidos claros, si es necesario.
Su proveedor de cuidados de la salud le dará una receta de antibióticos para que los tome como parte de su preparación intestinal. Asegúrese de recogerlos también.
7 días antes de su cirugía
Siga las instrucciones de su proveedor de cuidados de la salud cuando tome aspirin
La aspirin puede causar hemorragia. Si toma aspirin o un medicamento que contiene aspirin, es posible que deba cambiar su dosis o dejar de tomarlo 7 días antes de su cirugía. Siga las instrucciones de su proveedor de cuidados de la salud. No deje de tomar aspirin a menos que su proveedor se lo indique.
Para obtener más información, lea Cómo comprobar si un medicamento o suplemento contiene aspirin, otros NSAID, vitamina E o aceite de pescado.
Deje de tomar vitamina E, multivitamínicos, remedios herbales y otros suplementos alimenticios
La vitamina E, los multivitamínicos, los remedios herbales y otros suplementos alimenticios pueden causar sangrado. Deje de tomarlos 7 días antes de su cirugía. Si el proveedor de cuidados de la salud le da instrucciones diferentes, haga lo que él o ella le indique.
Para obtener más información, lea Los remedios herbales y el tratamiento contra el cáncer.
2 días antes de su cirugía
Deje de tomar medicamentos antiinflamatorios no esteroideos (NSAID)
Los NSAID, como el ibuprofen (Advil® y Motrin®) y el naproxen (Aleve®), pueden causar sangrado. Deje de tomarlos 2 días antes de su cirugía. Si el proveedor de cuidados de la salud le da instrucciones diferentes, haga lo que él o ella le indique.
Para obtener más información, lea Cómo comprobar si un medicamento o suplemento contiene aspirin, otros NSAID, vitamina E o aceite de pescado.
Un día antes de su cirugía
Lleve una dieta de líquidos claros, si es necesario
Su proveedor de cuidados de la salud le indicará si es necesario que siga una dieta de líquidos claros el día antes de su cirugía. Una dieta de líquidos claros solo incluye líquidos que sean transparentes. Puede encontrar ejemplos en la tabla “Dieta de líquidos claros”.
Mientras siga una dieta de líquidos claros:
- No coma ningún alimento sólido.
- Trate de tomar por lo menos un vaso (8 onzas, 236 ml) de líquido claro cada hora mientras esté despierto.
- Tome líquidos claros de distintos tipos. No tome solamente agua, café y té.
- No tome líquidos que no sean transparentes, como leche o batidos.
- No tome líquidos sin azúcar, a menos que tenga diabetes y que se lo indique un integrante de su equipo de atención médica.
Cómo seguir una dieta de líquidos claros si padece diabetes
Pregúntele al proveedor de cuidados de la salud que trata su diabetes:
- Qué hacer mientras sigue una dieta de líquidos claros.
- Si necesita cambiar su dosis de insulina u otros medicamentos para la diabetes, si los toma.
- Si debe tomar líquidos claros sin azúcar.
Controle el nivel de azúcar en la sangre con frecuencia mientras siga una dieta de líquidos claros. Si tiene preguntas, hable con su proveedor de cuidados de la salud.
| Dieta de líquidos claros | ||
|---|---|---|
| Puede ingerir | No ingiera | |
| Sopas |
|
|
| Dulces |
|
|
| Bebidas |
|
|
Inicie la preparación intestinal, si es necesario
Su proveedor de cuidados de la salud le dirá si necesita una preparación intestinal el día antes de su cirugía. Si es necesario, siga las instrucciones a continuación.
La mañana del día antes de su cirugía, mezcle los 238 gramos de MiraLAX con las 64 onzas (casi 2 litros) de líquido claro hasta que el polvo de MiraLAX se disuelva. Una vez que el polvo esté disuelto, si lo desea, puede poner la mezcla en el refrigerador.
A las 5:00 p. m. del día antes de su cirugía, comience a tomar la mezcla de MiraLAX. Causa defecaciones frecuentes, así que asegúrese de estar cerca de un baño.
- Tome un vaso (8 onzas, 236 ml) de la mezcla cada 15 minutos hasta que se termine.
- Cuando haya terminado de tomar la mezcla MiraLAX, tome de 4 a 6 vasos de líquidos claros. Puede seguir tomando líquidos claros hasta la medianoche, aunque no es obligatorio.
- Después de cada defecación, póngase pomada de óxido de zinc o Desitin® en la piel alrededor del ano. Esto ayuda a prevenir la irritación.
A las 7:00 p. m. del día antes de su cirugía, tome los antibióticos según le indicó el médico.
A las 11:00 p. m. del día anterior a su cirugía, tome los antibióticos según le indicó el médico.
Anote la hora de su cirugía
Un integrante del personal le llamará después de las 2 p. m. el día antes de su cirugía. Si su cirugía está programada para un lunes, entonces le llamará el viernes anterior. Si para las 7:00 p. m. no ha recibido una llamada, llame al 212-639-5014.
Un integrante del personal le dirá a qué hora debe llegar al hospital para someterse a su cirugía. También le recordará a dónde ir.
Será en:
Centro Prequirúrgico (PSC) de Memorial Hospital
1275 York Ave. (entre la calle East 67th y la calle East 68th)
Nueva York, NY 10065
Tome el ascensor B y diríjase al 6° piso.
Visite www.msk.org/parking para obtener información sobre dónde estacionar y cómo llegar a todos los centros de MSK.
Dúchese con un limpiador dérmico antiséptico que sea una solución de gluconato de clorhexidina al 4 %, como Hibiclens
Dúchese con un limpiador dérmico antiséptico que sea una solución de gluconato de clorhexidina al 4 % antes de ir a la cama la noche antes de su cirugía.
- Lávese el cabello con el champú y acondicionador que usa normalmente. Enjuáguese bien la cabeza.
- Lávese la cara y la zona genital (ingle) con su jabón habitual. Enjuáguese bien el cuerpo con agua tibia.
- Abra el frasco de solución de gluconato de clorhexidina al 4 %. Viértase un poco de solución en la mano o en un paño limpio.
- Apártese de la ducha. Frótese suavemente la solución de gluconato de clorhexidina al 4 % por el cuerpo, desde el cuello hasta los pies. No se la ponga en el rostro ni en la zona genital.
- Vuelva a ponerse bajo la ducha para enjuagar la solución de gluconato de clorhexidina al 4 %. Use agua tibia.
- Séquese con una toalla limpia.
No se ponga loción, crema, desodorante, maquillaje, talco, perfume ni colonia después de la ducha.
Instrucciones sobre lo que debe comer
Deje de comer a medianoche (12 a. m.) la noche antes de su cirugía o procedimiento. Esto incluye caramelos y chicles.
Es posible que su proveedor de cuidados de la salud le haya dado instrucciones diferentes sobre cuándo debe dejar de comer. Si es así, siga sus instrucciones. Algunas personas necesitan ayunar (no comer) durante más tiempo antes de su cirugía o procedimiento.
La mañana de su cirugía
Instrucciones sobre lo que debe beber
Entre la medianoche (12 a. m.) y 2 horas antes de la hora de su llegada, beba únicamente los líquidos de la siguiente lista. No coma ni beba nada más. Deje de beber 2 horas antes de la hora de llegada.
- Agua.
- Jugo de manzana claro, jugo de uva claro o jugo de arándanos claro.
- Gatorade o Powerade.
-
Café negro o té. Se puede añadir azúcar. No añada nada más.
- No añada ninguna cantidad de ningún tipo de leche o crema. Esto incluye las leches y cremas vegetales.
- No añada jarabe aromatizado.
Si tiene diabetes, preste atención a la cantidad de azúcar que contienen las bebidas que toma. Será más fácil controlar sus niveles de azúcar en la sangre si incluye versiones de estas bebidas sin azúcar, bajas en azúcar o sin azúcares añadidos.
Es útil mantenerse hidratado antes de las cirugías y los procedimientos, así que beba líquido si tiene sed. No beba más de lo necesario. Recibirá líquidos por vía intravenosa (VI) durante su cirugía o procedimiento.
Deje de beber 2 horas antes de la hora de llegada. Esto incluye agua.
Es posible que su proveedor de cuidados de la salud le haya dado instrucciones diferentes sobre cuándo debe dejar de beber. Si es así, siga sus instrucciones.
Tome sus medicamentos según le indicó el médico
Un integrante de su equipo de atención médica le dirá qué medicamentos tomar la mañana de su cirugía. Tome solo esos medicamentos con un trago de agua. Según lo que tome habitualmente, pueden ser todos, algunos o ninguno de sus medicamentos matutinos habituales.
Dúchese con un limpiador dérmico antiséptico que sea una solución de gluconato de clorhexidina al 4 %, como Hibiclens
Dúchese con un limpiador dérmico antiséptico que sea una solución de gluconato de clorhexidina al 4 % antes de salir del hospital. Úselo de la misma forma que la noche anterior.
No se ponga loción, crema, desodorante, maquillaje, talco, perfume ni colonia después de la ducha.
Algunos aspectos para tener en cuenta
- Póngase ropa cómoda que le quede holgada.
- Si usa lentes de contacto, quíteselos y mejor póngase anteojos. Usar lentes de contacto durante la cirugía podría dañarle los ojos.
- No lleve ningún objeto de metal. Quítese todas las joyas, incluso las que tenga en las perforaciones que se haya hecho en el cuerpo. Las herramientas utilizadas durante su cirugía pueden causar quemaduras si tocan metal.
- Deje en casa los objetos de valor.
- Si está menstruando (tiene su período mensual), use una toalla sanitaria, no un tampón. Recibirá ropa interior desechable y una toalla sanitaria, si es necesario.
Qué debe traer
- El respirador para la apnea del sueño (como una máquina CPAP), si tiene uno.
- Su espirómetro de incentivo, si tiene uno.
- Su formulario Health Care Proxy y otras directivas anticipadas, si las ha completado.
- Su teléfono celular y cargador.
- Solo el dinero que posiblemente necesite para gastos mínimos (como comprar un periódico).
- Un estuche para sus objetos personales, si los tiene. Algunos ejemplos de objetos personales son: anteojos, aparatos para sordera, dentadura postiza, prótesis, pelucas y artículos religiosos.
- Esta guía. La usará para saber cómo cuidarse después de la cirugía.
Cuando llegue al hospital
Cuando llegue al hospital, tome el ascensor B y vaya al 6° piso. Anúnciese en la recepción de la sala de espera de PSC.
Muchos integrantes del personal le pedirán que diga y deletree su nombre y fecha de nacimiento. Esto se hace por su seguridad. Es posible que personas con el mismo nombre o con un nombre similar se sometan a cirugía el mismo día.
Cuando llegue el momento de cambiarse para la cirugía, le daremos un camisón, una bata de hospital y calcetines antideslizantes.
Para cuidadores, familiares y amigos
Lea Información para familiares y amigos para el día de la cirugía para saber qué esperar el día de la cirugía de su ser querido.
Reúnase con un enfermero
Se reunirá con un enfermero antes de la cirugía. Dígale la dosis de los medicamentos que haya tomado después de la medianoche (12:00 a. m.) y la hora en que los tomó. Asegúrese de incluir los medicamentos recetados y sin receta, parches y cremas.
Es posible que el enfermero le ponga una vía intravenosa (IV) en una de las venas, generalmente en el brazo o la mano. Si su enfermero no le coloca la vía IV, el anestesiólogo lo hará en el quirófano.
Reúnase con un anestesiólogo
Antes de su cirugía también se reunirá con un anestesiólogo. Esa persona se encargará de lo siguiente:
- Examinará su historia clínica con usted.
- Preguntará si en el pasado la anestesia le ha causado algún problema. Esto incluye náuseas (una sensación de que va a vomitar) o dolor.
- Hablará con usted sobre su comodidad y seguridad durante su cirugía.
- Le dirá qué tipo de anestesia recibirá.
- Le responderá las preguntas que usted tenga acerca de la anestesia.
Puede que el médico o el anestesiólogo le digan que se le pondrá un catéter epidural (una sonda delgada y flexible) en la columna (espalda). Un catéter epidural es otra manera de administrarle analgésico después de su cirugía.
Prepárese para la cirugía
Cuando llegue el momento de la cirugía, se quitará los anteojos, los aparatos para sordera, las dentaduras postizas, las prótesis, la peluca y los artículos religiosos.
Entrará caminando al quirófano o un integrante del personal le llevará en una camilla. Un miembro del equipo del quirófano le ayudará a subirse a la cama. También le pondrá las botas de compresión en la parte inferior de las piernas, Estas se inflan y se desinflan suavemente para ayudar con la circulación de la sangre en las piernas.
Una vez que esté cómodo, el anestesiólogo le pondrá anestesia a través de la vía IV y usted se dormirá. También recibirá líquidos a través de la vía IV durante y después de su cirugía.
Durante su cirugía
Una vez que se quede totalmente dormido, su equipo de atención le colocará un tubo por la boca hasta las vías respiratorias. Este le ayudará a respirar. También le colocará un catéter urinario (Foley) en la vejiga. Este drenará la orina (pis) durante su cirugía.
Su cirujano cerrará la incisión con grapas o puntos una vez que finalice la cirugía. También es posible que le ponga Steri-Strips™ (trozos pequeños de cinta quirúrgica) o Dermabond® (pegamento quirúrgico) sobre las incisiones. Luego, cubrirá las incisiones con una curita o tirita.
Por lo general, el equipo de atención le quitará el tubo de respiración mientras esté en el quirófano.
Después de la exenteración pélvica posterior
Esta sección le será de utilidad para saber qué esperar después de su cirugía. Aprenderá cómo recuperarse de manera segura de su cirugía tanto en el hospital como en casa.
Mientras lee esta sección, escriba preguntas para hacerle a su proveedor de cuidados de la salud.
En la Unidad de Cuidados Posteriores a la Anestesia (PACU)
Cuando se despierte después de su cirugía, estará en la PACU. Un enfermero se encargará de realizarle un seguimiento de la temperatura, el pulso, la presión arterial y el nivel de oxígeno. Es posible que reciba oxígeno a través de una sonda colocada debajo de la nariz o una mascarilla que cubre la nariz y la boca. También tendrá puestas las botas de compresión en la parte inferior de las piernas.
Analgésicos
Mientras esté en la Unidad de Cuidados Posteriores a la Anestesia (PACU), se le administrarán analgésicos epidurales o intravenosos.
- Si va a recibir analgésicos epidurales, se colocarán en el espacio epidural a través del catéter epidural. El espacio epidural es el espacio en la columna que está justo afuera de la médula espinal.
- Si va a recibir analgésicos intravenosos, se le administrarán a través de la vía intravenosa (IV).
Podrá controlar los analgésicos con la ayuda de un botón llamado dispositivo de analgesia controlada por el paciente (PCA). Lea Analgesia controlada por el paciente (PCA) para obtener más información.
Sondas y drenajes

Tendrá muchas sondas, drenajes, bolsas y curitas en el abdomen (véase la figura 3). Estos pueden ser:
- Uno o 2 drenajes Jackson-Pratt (JP) para drenar el líquido que se encuentre alrededor de las incisiones. Se los retirarán cuando la incisión deje de drenar.
- Una bolsa de colostomía en el estoma para recoger las heces.
- Una vía IV por la que se le administrarán líquidos.
- Botas de compresión en las pantorrillas para ayudar con la circulación de la sangre. Las usará mientras esté en cama.
Si se le reconstruyó la vagina, también tendrá curitas y drenajes en la parte superior interna de los muslos.
El abdomen estará más hinchado en los días posteriores a la cirugía. Luego la hinchazón disminuirá.
Traslado a su habitación del hospital
Es posible que permanezca en la PACU por algunas horas o que pase la noche allí. La duración de su estadía depende del tipo de cirugía que se haga. Después de su estadía en la PACU, un miembro del equipo lo llevará a su habitación.
En su habitación del hospital
El tiempo que permanecerá en el hospital después de su cirugía depende de su recuperación. La mayoría de las personas permanece en el hospital de 4 a 7 días.
En su habitación del hospital, conocerá a uno de los enfermeros que lo cuidará durante su estadía. Poco después de llegar allí, un enfermero le ayudará a salir de la cama para sentarse en la silla.
Su equipo de atención le enseñará cómo cuidarse mientras se recupera de la cirugía.
No podrá sentarse durante 6 a 8 semanas después de su cirugía. Puede recostarse boca arriba o de costado, o puede estar de pie. Su enfermero le ayudará con esto.
Cómo hacer frente al dolor
Después de su cirugía, es posible que sienta dolor en los sitios donde se realizaron las incisiones y en el abdomen.
- Si tiene un catéter epidural, le administrarán analgésicos en el espacio epidural. Usted podrá controlar el medicamento con la ayuda de un dispositivo de PCA.
- Si no tiene un catéter epidural, le administrarán analgésicos a través de la vía IV.
- En cuanto pueda comer alimentos normales, le darán analgésicos orales (medicamentos para el dolor que se tragan).
Sus proveedores de cuidados de la salud le preguntarán con frecuencia sobre el dolor que tenga y le darán el medicamento según sus necesidades. Si el dolor no desaparece, infórmeselo a uno de los proveedores de cuidados de la salud. Es importante controlar su dolor para que pueda usar su espirómetro de incentivo y para que pueda moverse. Controlar su dolor le ayudará a recuperarse mejor.
Antes de que salga del hospital, recibirá una receta para un analgésico. Hable con su proveedor de cuidados de la salud sobre los posibles efectos secundarios. Pregúntele cuándo puede cambiar a analgésicos sin receta.
Moverse y caminar
Moverse y caminar la ayudarán a disminuir el riesgo de coágulos y neumonía (infección en los pulmones). También le ayudará para que pueda expeler gases y defecar (hacer caca) de nuevo. Su enfermero, fisioterapeuta o su terapeuta ocupacional le ayudarán a moverse, si fuere necesario.
Para obtener más información sobre cómo caminar puede ayudarle a recuperarse, lea Preguntas frecuentes sobre cómo caminar después de la cirugía.
Para saber qué puede hacer para mantenerse seguro y evitar caídas mientras está en el hospital, lea ¡Llámenos! ¡No se caiga! .
Ejercicios para los pulmones
Es importante ejercitar sus pulmones para que se expandan completamente. Esto ayuda a prevenir la neumonía.
- Mientras esté despierto, utilice su espirómetro de incentivo 10 veces cada hora. Para obtener más información, lea Cómo utilizar el espirómetro de incentivo.
- Haga ejercicios de toser y respirar profundamente. Un integrante de su equipo de atención le enseñará cómo.
Comidas y bebidas
Seguirá una dieta de líquidos de 1 a 2 días después de su cirugía. Después de eso, podrá comenzar a comer alimentos normales nuevamente, a medida que los tolere.
Cuando pueda volver a comer alimentos normales, es importante que lleve una dieta equilibrada rica en proteínas para ayudarle a curarse después de la cirugía. La dieta debe incluir una fuente de proteína saludable en cada comida, así como frutas, verduras y granos integrales.
Para obtener más sugerencias sobre cómo aumentar la cantidad de calorías y proteínas en su dieta, lea La alimentación apropiada durante su tratamiento contra el cáncer.
Si tiene preguntas sobre su dieta, hable con su nutricionista dietista clínico.
Cuidado de los drenajes e incisiones
Es probable que tenga un poco de sangrado en la mayoría de las incisiones o alrededor de los drenajes. También puede tener un poco de secreción y sensibilidad alrededor de las incisiones y drenajes durante unos días. Mientras le proporcionan cuidados, sus enfermeros le mostrarán y le dirán lo que es normal y esperable. También comenzará a aprender cómo cuidar del estoma y las incisiones.
Es posible que le retiren algunas de las sondas y drenajes antes de que le den el alta del hospital. Si se va a casa con algún drenaje, sus enfermeros le enseñarán cómo cuidarlos.
Duchas
Puede ducharse mientras esté en el hospital. Su proveedor de cuidados de la salud le dirá cuándo puede comenzar. Lávese las incisiones con un limpiador dérmico antiséptico que sea una solución de CHG al 4 %, como Hibiclens, hasta que le retiren las grapas.
Planificación del alta
Antes de irse a casa, uno de sus proveedores de cuidados de la salud le dará los materiales que necesite para cuidarse durante el primer mes. Luego, podrá pedir sus materiales de una fuente externa.
El enfermero administrador de casos de alta se encargará de que un enfermero visitante le vea en su casa. El enfermero visitante le ayudará a cuidar sus drenajes y estoma.
Es posible que aún tenga drenajes colocados cuando regrese a su hogar. Pregunte a su proveedor de cuidados de la salud cuándo se los quitarán. Su enfermero visitante le ayudará mientras aprende a cuidar las incisiones y la desviación urinaria.
Recibirá una receta para un analgésico. Tome el medicamento de acuerdo con las indicaciones del médico y según lo necesite. No maneje ni beba alcohol mientras tome un analgésico de venta con receta.
Lea el recurso Servicio de Ginecología: Lo que debe saber al volver a casa para obtener más información sobre cómo prepararse para el alta.
Al salir del hospital
Para cuando llegue el momento de que salga del hospital, las incisiones ya habrán comenzado a cicatrizar. Antes de retirarse, eche un vistazo a sus incisiones con uno de sus proveedores de cuidados de la salud. Eso le servirá para saber si más adelante se presentan cambios.
El día de su alta, haga planes para salir del hospital alrededor de las 11 a. m. Antes de irse, su proveedor de cuidados de la salud escribirá su orden de alta y sus recetas. También le entregará instrucciones al ser dado de alta. Uno de sus proveedores de cuidados de la salud analizará las instrucciones con usted antes de su alta.
Si el vehículo que le va a llevar a casa no está en el hospital en el momento en que esté listo para salir del mismo, puede que tenga que esperar en la sala de pacientes en transición. Un miembro de su equipo de atención médica le dará más información al respecto.
En casa
Lea Qué puede hacer para evitar caerse para conocer lo que puede hacer para evitar caerse mientras esté en casa y durante sus citas en MSK.
Cómo completar su Recovery Tracker
Queremos saber cómo se siente después de salir del hospital. Para poder cuidarle mejor, le enviaremos preguntas a su cuenta de MSK MyChart. Las enviaremos todos los días durante 10 días después de que le den de alta. Estas preguntas se conocen como su Recovery Tracker.
Complete su Recovery Tracker todos los días antes de la medianoche (12 a. m.). Solo le tomará de 2 a 3 minutos completarlo. Sus respuestas a estas preguntas nos ayudarán a entender cómo se siente y qué necesita.
Según sus respuestas, es posible que nos comuniquemos con usted para obtener más información. A veces, podemos pedirle que llame al consultorio de su cirujano. Si tiene preguntas, siempre puede comunicarse con el consultorio de su cirujano.
Para obtener más información, lea Preguntas comunes sobre el Recovery Tracker de MSK.
Cómo hacer frente al dolor
Las personas sienten dolor o molestias durante un tiempo que varía según la persona. Cuando se vaya a casa, es posible que aún sienta dolor y es probable que deba tomar un analgésico. Algunas personas sienten dolor, presión o dolores musculares alrededor de la incisión durante 6 meses o más. Esto no significa que algo esté mal.
Siga estas pautas para controlar el dolor en casa.
- Tome los medicamentos según lo necesite y como se lo hayan indicado.
- Llame a su proveedor de cuidados de la salud si el medicamento que se le recetó no le calma el dolor.
- No maneje ni beba alcohol mientras tome un analgésico de venta con receta. Algunos analgésicos pueden causarle somnolencia (mucho sueño). El alcohol puede empeorar la somnolencia.
-
Sentirá menos dolor y necesitará menos analgésicos a medida que cicatrice su incisión. Un analgésico sin receta le aliviará el dolor y las molestias. Algunos ejemplos de analgésicos sin receta son el acetaminophen (Tylenol) y el ibuprofen (Advil® o Motrin).
- Siga las instrucciones que le dé el proveedor de cuidados de la salud sobre cómo dejar de tomar el analgésico recetado.
- No tome demasiado de ningún medicamento. Siga las instrucciones que aparecen en la etiqueta o de su proveedor de cuidados de la salud.
- Lea la etiqueta de todos los medicamentos que tome. Esto es muy importante si toma acetaminophen. El acetaminophen es un ingrediente que se encuentra en muchos medicamentos que se venden con y sin receta médica. Tomar demasiado puede dañar el hígado. No tome más de un medicamento que contenga acetaminophen sin hablar antes con un integrante del equipo de atención médica.
- El analgésico debe ayudarle a retomar sus actividades habituales. Tome lo suficiente como para hacer sus actividades y ejercicios con comodidad. Es posible que tenga un poco más de dolor cuando empiece a ser más activo.
- Mantenga un registro de los momentos en que toma el analgésico. Es más eficaz de 30 a 45 minutos después de tomarlo. Tomarlo cuando el dolor se empiece a sentir es más eficaz que esperar a que el dolor empeore.
Algunos analgésicos recetados, como los opioides, pueden causar estreñimiento. El estreñimiento consiste en defecar (hacer caca) con menos frecuencia de lo normal, hacerlo con más dificultad, o ambas cosas.
Cómo prevenir y hacer frente al estreñimiento
Hable con su proveedor de cuidados de la salud sobre la forma de prevenir y controlar el estreñimiento. También puede seguir estas pautas:
- Vaya al baño a la misma hora todos los días. Su cuerpo se acostumbrará a ir a esa hora. Sin embargo, si siente la necesidad de ir al baño, no la postergue.
- Intente usar el baño de 5 a 15 minutos después de las comidas. Después del desayuno es un buen momento para hacerlo. Es en ese momento que los reflejos del colon se encuentran más fuertes.
- Haga ejercicio, si puede. Caminar es un gran tipo de ejercicio que puede ayudar a prevenir y controlar el estreñimiento.
- Beba de 8 a 10 vasos (de 8 onzas, para un total de 2 litros) de líquido al día, si puede. Elija agua, jugos (por ejemplo, jugo de ciruela), sopas y batidos. Limite el consumo de líquidos con cafeína, como el café y los refrescos. La cafeína puede quitarle líquido al cuerpo.
- Aumente lentamente la cantidad de fibra en su dieta de 25 a 35 gramos por día. Las frutas y las verduras sin pelar, los granos integrales y los cereales contienen fibra. Si tiene una ostomía o se sometió a una cirugía intestinal recientemente, consulte con su proveedor de cuidados de la salud antes de cambiar su dieta.
-
Tanto los medicamentos con y sin receta sirven para tratar el estreñimiento. Pregúntele a su proveedor de cuidados de la salud antes de tomar cualquier medicamento para el estreñimiento. Esto es muy importante si tiene una ostomía o ha tenido una cirugía intestinal. Siga las instrucciones que aparecen en la etiqueta o de su proveedor de cuidados de la salud. Algunos ejemplos de medicamentos sin receta para el estreñimiento son:
- Docusato de sodio (Colace®). Es un ablandador de heces (medicamento que hace que la defecación sea más blanda) que causa pocos efectos secundarios. Puede usarlo para prevenir el estreñimiento. No lo tome con aceite mineral.
- Polietilenglicol (MiraLAX®). Es un laxante (medicamento que provoca defecaciones) que causa pocos efectos secundarios. Tómelo con 8 onzas (1 taza) de líquido. Solo tómelo si ya tiene estreñimiento.
- Senna (Senokot®). Este es un laxante estimulante que puede provocar calambres. Es mejor tomarlo a la hora de ir a la cama. Solo tómelo si ya tiene estreñimiento.
Cuidado de su incisión
Tome una ducha todos los días para limpiar su incisión. Siga las instrucciones en la sección “Duchas” a continuación.
Es normal que la piel debajo de la incisión se sienta entumecida. Esto se debe a que durante su cirugía le cortaron algunos nervios. El entumecimiento desaparecerá con el tiempo.
Llame al consultorio de su proveedor de cuidados de la salud si:
- La piel alrededor de la incisión está muy roja o se está poniendo más roja.
- Observa que el drenaje parece pus (espeso y lechoso).
- Su incisión tiene mal olor.
Si se va a casa con grapas en la incisión, su proveedor de cuidados de la salud se las quitará en su primera cita después de la cirugía. Está bien que se mojen.
Cuidado de la colostomía
Su enfermero le enseñará cómo cuidar su colostomía antes de que salga del hospital. Lea Cuidado de su ileostomía o colostomía para obtener más información.
Si tiene alguna pregunta o inquietud, llame al consultorio de su cirujano para hablar con un enfermero especializado en WOC.
Duchas
Tome una ducha todos los días para limpiar su incisión. Si tiene grapas en la incisión, está bien que se mojen.
Quítese las curitas antes de la ducha. Use jabón durante la ducha, pero no lo ponga directamente sobre la incisión. No frote la zona alrededor de la incisión.
Después de la ducha, seque la zona dándole palmaditas con una toalla limpia. Si su ropa puede rozar la incisión, cúbrala con una pequeña curita. De lo contrario, déjela al descubierto.
No tome baños de tina durante las primeras 4 semanas después de su cirugía.
Comidas y bebidas
Puede comer todos los alimentos que consumía antes de su cirugía, a menos que su proveedor de cuidados de la salud le dé otras instrucciones. Comer una dieta equilibrada y con un alto contenido de calorías y proteínas le ayudará a sanar después de la cirugía. Trate de comer una buena fuente de proteína (como carne, pescado o huevos) en cada comida. También debería tratar de comer frutas, verduras y granos integrales.
También es importante beber mucho líquido. Trate de beber de 8 a 10 vasos (de 8 onzas, 240 ml) de líquidos todos los días. Elija líquidos sin alcohol. Limite el consumo de líquidos con cafeína. Para obtener más consejos sobre qué comer y beber después de su cirugía, lea La alimentación apropiada durante su tratamiento contra el cáncer.
Si tiene preguntas sobre su dieta, hable con su nutricionista dietista clínico.
Ejercicio y actividad física
Puede que la incisión parezca que se haya curado por fuera cuando deje el hospital, pero no se habrá curado por dentro. Durante las primeras 6 a 8 semanas después de su cirugía:
- No levante nada que pese más de 10 libras (4.5 kilogramos).
- No realice actividades vigorosas como trotar y jugar al tenis.
- No practique deportes de contacto como fútbol americano.
Hable con su proveedor de cuidados de la salud antes de comenzar a hacer actividad física extenuante o levantar objetos pesados.
Realizar una actividad física, como caminar o subir escaleras, le ayudará a ganar fuerza y sentirse mejor. Trate de realizar de 20 a 30 minutos de actividad física, al menos 2 o 3 veces en el día. Por ejemplo, puede caminar al aire libre o en el interior de un centro comercial o mercado.
Después de su cirugía, es normal tener menos energía que lo habitual. El tiempo de recuperación es diferente para cada persona. Aumente la cantidad de actividad física diaria tanto como pueda. Mantenga un equilibrio entre los períodos de actividad y de descanso. El descanso es una parte importante de su recuperación.
Actividad sexual
Si tiene vagina o una vagina reconstruida, no coloque nada dentro de ella hasta su primera cita después de la cirugía. No tenga relaciones sexuales vaginales hasta su primera cita después de la cirugía. En esta cita, su proveedor de cuidados de la salud le dirá cuándo podrá comenzar a tener relaciones sexuales vaginales nuevamente.
Llame a su proveedor de cuidados de la salud si le dijeron que podía tener relaciones sexuales vaginales, pero le duele cuando lo hace. Es posible que le deriven a fisioterapia para hacerle una evaluación.
Manejo
Su proveedor de cuidados de la salud le dirá cuándo puede comenzar a manejar nuevamente. No maneje mientras tome analgésicos que puedan causarle somnolencia. Puede viajar en un auto como pasajero en cualquier momento después de dejar el hospital.
Vuelta al trabajo
Hable con su proveedor de cuidados de la salud sobre su trabajo. Le dirá cuándo puede ser seguro para usted volver a trabajar nuevamente según lo que haga. Si se mueve mucho o levanta objetos pesados, es posible que deba permanecer sin trabajar un poco más. Si se sienta en un escritorio, es posible que pueda volver antes.
La mayoría de las personas puede regresar a trabajar alrededor de 8 semanas después de la cirugía.
Viajes
No viaje durante 2 semanas después de su cirugía. Después de 2 semanas, hable con su proveedor de cuidados de la salud sobre cuándo puede comenzar a viajar nuevamente.
Cómo hacer frente a sus sentimientos
Después de una cirugía por una enfermedad grave, es posible que tenga sentimientos nuevos y de desasosiego. Muchas personas dicen que sienten ganas de llorar, tristeza, preocupación, nervios, irritación o enfado en algún momento u otro. Tal vez descubra que no puede controlar algunos de estos sentimientos. Si esto sucede, es buena idea buscar apoyo emocional. Su proveedor de cuidados de la salud puede derivarlo al Centro de Orientación de MSK. También puede comunicarse con el Centro de Orientación llamando al 646-888-0200.
El primer paso para sobrellevar la situación es hablar de cómo se siente. Los familiares y amigos pueden ayudar. Podemos tranquilizarle, apoyarle y guiarle. Siempre es buena idea comunicarnos cómo se sienten usted, sus familiares y amigos desde un punto de vista emocional. Hay muchos recursos disponibles para usted y sus familiares. Estamos aquí para ayudarles a usted y a sus familiares y amigos a hacer frente a los aspectos emocionales de su enfermedad. Podemos ayudarle sin importar si está en el hospital o en casa.
Esta cirugía le cambiará el cuerpo, y probablemente a usted le llevará tiempo acostumbrarse a estos cambios. Tal vez experimente miedo, enojo o preocupación. Es posible que tenga preguntas o miedos sobre cómo esta cirugía afectará su sexualidad. Estos sentimientos son normales y les ocurren a muchas personas.
Cada persona se acostumbra a estos cambios a su manera. A algunas personas, puede llevarles algunos meses acostumbrarse a su imagen corporal cambiada. A otras personas, les puede llevar más tiempo.
Con el tiempo se sentirá más fuerte. Tendrá más confianza al cuidar sus incisiones y su bolsa. Su apetito y energía mejorarán. Y finalmente podrá comenzar a hacer la mayoría de sus actividades habituales.
Tenemos muchos recursos que le ayudarán. Sus proveedores de cuidados de la salud responderán sus preguntas. También contamos con trabajadores sociales, psicólogos, psiquiatras y enfermeros especializados en WOC que han ayudado a muchas personas a atravesar este cambio. Puede tener asesoramiento individual o puede unirse a alguno de nuestros grupos de apoyo en persona o en línea.
También hay un clérigo disponible para brindar apoyo espiritual. Puede reunirse con otras personas que se hayan sometido a esta cirugía y que puedan hablar con usted y responderle sus preguntas. Hable con su proveedor de cuidados de la salud para obtener más información.
Para abordar cuestiones relacionadas con la salud sexual y la intimidad, puede ver a alguien de nuestro Programa de Medicina Sexual Femenina y Salud de la Mujer. Para obtener más información o para programar una cita, llame al 646-888-5076.
Cuándo llamar al proveedor de cuidados de la salud
Llame a su proveedor de cuidados de la salud si:
- Tiene fiebre de 100.5 °F (38 °C) o más.
- Tiene escalofríos.
- Tiene problemas para respirar.
- La piel alrededor de la incisión está muy roja o se está poniendo más roja.
- La piel alrededor de la incisión está más caliente de lo habitual.
- La zona alrededor de la incisión comienza a hincharse o se hincha más.
- Tiene secreciones que salen de la incisión.
- Su incisión tiene mal olor.
- Tiene dolor que no se alivia con analgésicos.
- Tiene sangrado vaginal o secreción vaginal que huele mal.
- Siente ardor cuando salen las heces.
- Las heces no pueden salir hacia el estoma o la bolsa.
- Tiene cualquier problema que no esperaba.
- Tiene preguntas o inquietudes.
Detalles de contacto
Si tiene preguntas o inquietudes, contáctese con su proveedor de cuidados de la salud. Un miembro de su equipo de atención responderá de lunes a viernes de 9 a. m. a 5 p. m. Fuera de ese horario, puede dejar un mensaje o hablar con otro proveedor de MSK. Siempre hay un médico o un enfermero de guardia.
Si no está seguro de cómo comunicarse, contáctese con su proveedor de cuidados de la salud al 212-639-2000.
Servicios de apoyo
Esta sección contiene una lista de los servicios de apoyo, los cuales le pueden servir para prepararse para su cirugía y recuperarse después de su cirugía.
Mientras lee esta sección, escriba preguntas para hacerle a su proveedor de cuidados de la salud.
Servicios de apoyo para cirugía ginecológica
United Ostomy Associations of America, Inc (UOAA)
800-826-0826
www.ostomy.org
Un grupo de voluntarios que apoya a personas que tienen o tendrán una ostomía y que proporciona recursos educativos.
Women’s Cancer Network: Gynecological Cancer Foundation (GCF)
312-578-1439
www.foundationforwomenscancer.org
Una organización sin fines de lucro que brinda educación y apoya la investigación sobre el cáncer ginecológico.
Wound, Ostomy, Continence Nurses Society
888-224-WOCN (9626)
www.wocn.org
Proporciona recursos para pacientes creados por integrantes de equipos de enfermería que tienen capacitación especial en el cuidado de personas con heridas, ostomías y problemas de continencia.
Servicios de apoyo de MSK
Oficina de Admisión
212-639-7606
Llame si tiene consultas sobre su internación, como por ejemplo la solicitud de una habitación privada.
Anestesia
212-639-6840
Llame si tiene preguntas sobre la anestesia.
Sala de donantes de sangre
212-639-7643
Llame para obtener más información si le interesa donar sangre o plaquetas.
Bobst International Center
www.msk.org/international
888-675-7722
Recibimos pacientes de todo el mundo y ofrecemos muchos servicios que pueden ayudarle. Si usted es un paciente internacional, llame para que le ayuden a coordinar su atención.
Centro de Orientación
www.msk.org/counseling
646-888-0200
Muchas personas consideran que el asesoramiento les ayuda. Nuestro Centro de Orientación ofrece asesoramiento a personas, parejas, familias y grupos. También podemos recetarle medicamentos para ayudarle si se siente ansioso o deprimido. Para programar una cita, pida una derivación a un integrante de su equipo de atención o llame al número que se proporcionó anteriormente.
Programa de Despensa de Alimentos
646-888-8055
Damos alimentos a personas necesitadas durante su tratamiento contra el cáncer. Hable con un miembro de su equipo de atención médica o llame al número de arriba para obtener más información.
Servicio de Bienestar y Medicina Integral
www.msk.org/integrativemedicine
Nuestro Servicio de Bienestar y Medicina Integral ofrece muchos servicios para complementar (acompañar) la atención médica tradicional. Por ejemplo, ofrecemos terapia musical, terapias mentales y corporales, terapia de baile y movimiento, yoga y terapia de contacto. Llame al 646-449-1010 para programar una cita para estos servicios.
También puede programar una consulta con un proveedor de cuidados de la salud en el Servicio de Bienestar y Medicina Integral. El proveedor colaborará con usted para diseñar un plan para crear un estilo de vida saludable y hacer frente a los efectos secundarios. Llame al 646-608-8550 para programar una cita para hacer una consulta.
MSK Library
library.mskcc.org
Puede visitar el sitio web de nuestra biblioteca o escribir un correo electrónico a [email protected] para hablar con el personal de consultas de la biblioteca. Ellos pueden ayudarle a encontrar más información sobre un tipo de cáncer. También puede visitar la Guía de recursos educativos para pacientes de nuestra biblioteca.
Servicios de Nutrición
www.msk.org/nutrition
212-639-7312
Nuestro Servicio de Nutrición ofrece asesoramiento nutricional con uno de nuestros nutricionistas dietistas clínicos. Su nutricionista dietista clínico hablará con usted sobre sus hábitos alimentarios. También le dará consejos sobre lo que puede comer durante el tratamiento y después de este. Para programar una cita, pida una derivación a un integrante de su equipo de atención o llame al número que se proporcionó anteriormente.
Educación para el paciente y la comunidad
www.msk.org/pe
Visite nuestro sitio web de Educación para el paciente y la comunidad para buscar recursos educativos, videos y programas en línea.
Cobros del Paciente (Patient Billing)
646-227-3378
Llame si tiene preguntas sobre autorizaciones previas de su compañía de seguros. Esto también se conoce como preaprobación.
Oficina de Representación del Paciente (Patient Representative Office)
212-639-7202
Llame si tiene preguntas sobre el formulario Health Care Proxy o si tiene cualquier inquietud sobre su atención.
Enlace con Enfermeros Perioperativos (Perioperative Nurse Liaison)
212-639-5935
Llame si tiene preguntas sobre la divulgación de información por parte de MSK mientras usted está en cirugía.
Acompañantes y enfermeros privados
646-357-9272
Puede solicitar que enfermeros o acompañantes privados le brinden atención en el hospital o en casa. Llame para obtener más información.
Servicios de rehabilitación
www.msk.org/rehabilitation
El cáncer y los tratamientos contra el cáncer pueden hacer que su cuerpo se sienta débil, rígido o tenso. Algunos pueden causar linfedema (inflamación). Nuestros fisiatras (médicos de rehabilitación), terapeutas ocupacionales (OT) y fisioterapeutas (PT) pueden ayudarlo a retomar sus actividades habituales.
- Los médicos de medicina de rehabilitación diagnostican y tratan problemas que afectan la forma en que se mueve y realiza actividades. Pueden diseñar y ayudar a coordinar su programa de terapia de rehabilitación, ya sea en MSK o en algún lugar más cercano a su hogar. Para obtener más información, llame a Medicina de Rehabilitación (Fisiatría) al 646-888-1929.
- Un OT puede ayudar si tiene problemas para realizar las actividades diarias habituales. Por ejemplo, puede recomendarle herramientas para facilitar las tareas diarias. Un PT puede enseñarle ejercicios para ayudar a desarrollar fuerza y flexibilidad. Para obtener más información, llame a Terapia de Rehabilitación al 646-888-1900.
Programa de Recursos para la Vida Después del Cáncer (RLAC)
646-888-8106
En MSK, la atención no termina después de su tratamiento. El programa RLAC es para los pacientes que hayan terminado con el tratamiento y para sus familias.
Este programa cuenta con muchos servicios. Ofrecemos seminarios, talleres, grupos de apoyo y asesoramiento sobre la vida después del tratamiento. También podemos ayudar con problemas de seguros y empleo.
Programas de salud sexual
El cáncer y los tratamientos contra el cáncer pueden afectar su salud sexual, su fertilidad o ambas. Los programas de salud sexual de MSK pueden ayudarle antes, durante o después de su tratamiento.
- Nuestro Programa de Medicina Sexual Femenina y Salud de la Mujer puede ayudar con los problemas de salud sexual, como la menopausia prematura o los problemas de fertilidad. Pida a un miembro de su equipo de atención de MSK que le remita o llame al 646-888-5076 para obtener más información.
- Nuestro Programa de Medicina Sexual y Reproductiva Masculina puede ayudar a hacer frente a problemas de salud sexual, como la disfunción eréctil. Pida una derivación a un miembro de su equipo de atención o llame al 646-888-6024 para obtener más información.
Trabajo social
www.msk.org/socialwork
212-639-7020
Los trabajadores sociales ayudan a los pacientes, familiares y amigos a hacer frente a los problemas comunes de las personas que tienen cáncer. Brindan asesoramiento personalizado y grupos de apoyo durante su tratamiento. También le pueden ayudar a comunicarse con los niños y otros miembros de la familia.
Nuestros trabajadores sociales también pueden derivarle a agencias y programas comunitarios. Si tiene problemas para pagar sus facturas, también tienen información sobre recursos financieros. Llame al número antes mencionado para obtener más información.
Cuidado Espiritual
212-639-5982
Nuestros capellanes (consejeros espirituales) se encuentran disponibles para escuchar, ofrecer apoyo a los familiares y rezar. Se pueden comunicar con grupos religiosos o clero comunitario, o simplemente brindarle consuelo y una presencia espiritual. Cualquier persona puede solicitar apoyo espiritual. No es necesario tener una afiliación religiosa (conexión con una religión).
La capilla interreligiosa de MSK se encuentra cerca del vestíbulo principal de Memorial Hospital. Está abierta las 24 horas del día. Si tiene una emergencia, llame al 212-639-2000. Pregunte por el capellán de guardia.
Programa de Tratamiento del Tabaquismo
www.msk.org/tobacco
212-610-0507
Si desea dejar de fumar, MSK cuenta con especialistas que pueden ayudarle. Llame para obtener más información.
Programas virtuales
www.msk.org/vp
Ofrecemos educación y apoyo en línea para pacientes y cuidadores. Son sesiones en vivo donde puede hablar o simplemente escuchar. Usted puede enterarse de su diagnóstico, saber qué esperar durante el tratamiento y cómo prepararse para el tratamiento contra el cáncer.
Las sesiones son privadas, gratuitas y dirigidas por expertos. Visite nuestro sitio web para aprender más sobre los Programas Virtuales o para registrarse.
Servicios de apoyo externos
Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
En la ciudad de New York, la Autoridad Metropolitana de Transporte (MTA) ofrece un servicio compartido de transporte puerta a puerta para personas con discapacidades que no pueden tomar el metro o el autobús público.
Air Charity Network
www.aircharitynetwork.org
877-621-7177
Ofrece transporte a centros de tratamiento.
Sociedad Americana contra el Cáncer (ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
Ofrece una variedad de información y servicios, incluido Hope Lodge, el cual brinda alojamiento gratuito a pacientes y cuidadores durante el tratamiento contra el cáncer.
Cancer and Careers
www.cancerandcareers.org
646-929-8032
Un recurso donde encontrará educación, herramientas y eventos para empleados con cáncer.
CancerCare
www.cancercare.org
800-813-4673
275 Seventh Avenue (entre las calles West 25th y 26th)
Nueva York, NY 10001
Ofrece orientación, grupos de apoyo, talleres de instrucción, publicaciones y asistencia financiera.
Cancer Support Community
www.cancersupportcommunity.org
Ofrece apoyo y educación a personas afectadas por el cáncer.
Caregiver Action Network
www.caregiveraction.org
800-896-3650
Ofrece educación y apoyo a quienes cuidan de seres queridos con una discapacidad o enfermedad crónica.
Corporate Angel Network
www.corpangelnetwork.org
866-328-1313
Ofrece servicio de traslado gratuito en todo el país usando los asientos desocupados de aviones corporativos.
Good Days
www.mygooddays.org
877-968-7233
Ofrece asistencia financiera para pagar los copagos durante el tratamiento. Los pacientes deben tener seguro médico, deben reunir los criterios de ingresos, y se les deben recetar medicamentos que están incluidos en el formulario de Good Days.
HealthWell Foundation
www.healthwellfoundation.org
800-675-8416
Proporciona asistencia financiera para cubrir copagos, primas de atención médica y deducibles de ciertos medicamentos y terapias.
Joe’s House
www.joeshouse.org
877-563-7468
Ofrece una lista de lugares cercanos a los centros de tratamiento donde las personas con cáncer y sus familiares pueden quedarse.
LGBT Cancer Project
www.lgbtcancer.com
Brinda apoyo y defensa a la comunidad LGBT, incluso grupos de apoyo en línea y una base de datos de ensayos clínicos abiertos a la comunidad LGBT.
LIVESTRONG Fertility
www.livestrong.org/fertility
855-744-7777
Proporciona información reproductiva y apoyo a pacientes y sobrevivientes de cáncer cuyos tratamientos médicos tienen riesgos asociados a la infertilidad.
Programa Luzca bien, siéntase mejor
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
Este programa ofrece talleres para aprender cosas que puede hacer para sentirse mejor con su apariencia. Para obtener más información o para inscribirse en un taller, llame al número de arriba o visite el sitio web del programa.
Instituto Nacional del Cáncer
www.cancer.gov
800-4-CANCER (800-422-6237)
National Council on Aging (NCOA)
www.benefitscheckup.org
Brinda información y recursos para adultos mayores. Ofrece BenefitsCheckUp®, una herramienta gratuita en línea que le conecta con programas de asistencia para recetas médicas, incluido el programa de Ayuda adicional de Medicare.
National LGBT Cancer Network
www.cancer-network.org
Ofrece educación, capacitación y defensa para sobrevivientes del cáncer de la comunidad LGBT y para personas en riesgo.
Needy Meds
www.needymeds.org
Brinda listas de programas de asistencia a los pacientes para medicamentos de marca y genéricos.
NYRx
www.health.ny.gov/health_care/medicaid/program/pharmacy.htm
Ofrece beneficios de medicamentos recetados a jubilados de empresas del sector público y empleados que cumplan los requisitos en el estado de Nueva York.
Patient Access Network (PAN) Foundation
www.panfoundation.org
866-316-7263
Brinda ayuda con copagos para pacientes con seguro.
Patient Advocate Foundation
www.patientadvocate.org
800-532-5274
Ofrece acceso a atención, asistencia financiera, asistencia con seguros, asistencia para conservar el empleo y acceso al directorio nacional de recursos para pacientes con seguro insuficiente.
Red Door Community (conocido anteriormente como Gilda’s Club)
www.reddoorcommunity.org
212-647-9700
Un lugar donde las personas que viven con cáncer encuentran apoyo social y emocional a través de la creación de nuevos contactos, talleres, conferencias y actividades sociales.
RxHope
www.rxhope.com
877-267-0517
Ofrece asistencia para ayudar a las personas a obtener medicamentos que no pueden pagar.
Triage Cancer
www.triagecancer.org
Proporciona información y recursos legales, médicos y financieros para pacientes con cáncer y sus cuidadores.
Recursos educativos
Esta sección ofrece una lista con los recursos educativos que se mencionan en esta guía. los cuales le servirán para prepararse para su cirugía y recuperarse después de su cirugía.
Mientras lee estos recursos, anote las preguntas que desee hacerle a su proveedor de cuidados de la salud.
- Guía para cuidadores
- Voluntades anticipadas para personas con cáncer y sus seres queridos
- ¡Llámenos! ¡No se caiga!
- Cuidado de su ileostomía o colostomía
- Preguntas comunes sobre el Recovery Tracker de MSK
- La alimentación apropiada durante su tratamiento contra el cáncer
- Servicio de Ginecología: Lo que debe saber al volver a casa
- Higiene de manos y prevención de infecciones
- Los remedios herbales y el tratamiento contra el cáncer
- Cómo ser un agente de atención médica
- Cómo comprobar si un medicamento o suplemento contiene aspirin, otros NSAID, vitamina E o aceite de pescado
- Cómo ducharse con un limpiador dérmico antiséptico que sea una solución de gluconato de clorhexidina (CHG) al 4 %
- Cómo utilizar el espirómetro de incentivo
- Analgesia controlada por el paciente (PCA)
- Qué puede hacer para evitar caerse
Learn about our Health Information Policy.