Bienvenida y reseña
Esta guía está diseñada para ayudarle a usted y a sus seres queridos a entender qué esperar durante el proceso de su trasplante. La información en esta guía no pretende reemplazar la información que su equipo de trasplantes le brindará. Su propósito es ser un recurso que pueda consultar durante el proceso de trasplante.
En esta guía, le explicaremos algunos de los desafíos que podría enfrentar durante su trasplante y recuperación. Esto no quiere decir que tendrá todos. No debe compararse con otras personas que conoce o le hayan comentado que tuvieron un trasplante de células madre. Cada persona es única.
Los trasplantes de células madre se han realizado por muchas décadas. Han mejorado mucho con el tiempo. Sin embargo, un trasplante de células madre sigue siendo un procedimiento complejo que requiere un compromiso de su parte, de su familia o de su cuidador, y de su equipo de trasplantes.
Someterse a un trasplante es un proceso largo. La preparación para su trasplante es solo la primera parte de este proceso. Deberá permanecer a 1 hora de MSK durante aproximadamente 100 días (3 meses) después del día de su trasplante, incluso después de recibir el alta del hospital. Si vive a más de 1 hora del hospital, podemos ayudarle a encontrar un lugar para estar más cerca de MSK. El tiempo de recuperación general es diferente de una persona a otra, pero debe tener en cuenta que tarda aproximadamente 1 año recuperarse por completo. Todo esto se analizará con más detalle en esta guía.
En MSK, contará con un gran equipo de trasplantes que trabaja en conjunto para cuidarlo en su paso por cada fase de su trasplante. Es normal tener muchos cambios emocionales durante el proceso de trasplante. Su equipo de trasplante incluye muchos proveedores de cuidados de la salud. Incluye trabajadores sociales, capellanes, psiquiatras e integrantes de nuestro Departamento de Medicina Integral. Todos estos proveedores de cuidados de la salud están disponibles para ayudarle a usted y a su cuidador o sus cuidadores a enfrentar lo que puede sentir.
La importancia de la comunicación
Durante el proceso de trasplante, es muy importante comunicar lo que siente con claridad a su equipo de trasplantes y a su cuidador. Si algo le molesta, incluso si parece pequeño, dígale a un integrante de su equipo de trasplantes. Esto aplica a cómo se siente tanto física como emocionalmente. Es muy importante no dejar que las cosas se acumulen. Si lo hace, los problemas pequeños puede transformarse en problemas más grandes. Cuanta más información comunique a su equipo de trasplantes, más podrá ayudarle. En general, su equipo podrá hacer algo para hacerlo sentir más cómodo.
A continuación se indican algunas formas en las que se puede comunicar con su equipo de trasplantes:
- Mientras sea paciente ambulatorio, llame al consultorio de su proveedor de cuidados de la salud. De lunes a viernes de 9 a. m. a 5 p. m., el coordinador del consultorio de su proveedor de cuidados de la salud responderá y le dará su mensaje a la persona adecuada. Esta persona puede ser su médico, enfermero, coordinador de enfermería clínica o trabajador social. Después de las 5 p. m., los fines de semana y los días festivos, el servicio de contestador de MSK responderá su llamada. Pida hablar con el médico de hematología que esté de guardia.
- Mientras esté en el hospital, hable con un miembro de su equipo de trasplantes. Su equipo de trasplantes le verá al menos una vez al día. También lo verá su enfermero primario durante el día. Infórmeles cualquier problema en ese momento.
- Use su cuenta de MSK MyChart. MSK MyChart es el portal para pacientes de MSK. Puede usar MSK MyChart para hacer preguntas sobre su calendario de citas, solicitar una renovación de receta o solicitar información sobre educación del paciente. Nunca use MSK MyChart para comunicar síntomas a su equipo de trasplantes. Recibirá más información sobre MSK MyChart en su consulta inicial. También puede leer el recurso Sobre la comunicación con su equipo de atención: cuándo hacer una llamada o usar MSK MyChart.
Información sobre PROMIS
Su equipo de trasplantes también utilizará MSK MyChart para comprobar cómo se siente física y mentalmente a lo largo del tiempo. El conjunto de preguntas que enviarán se llama PROMIS. Su equipo de trasplantes le enviará las preguntas de PROMIS a su cuenta de MSK MyChart:
- El día en que comienza el tratamiento, o cerca de esa fecha.
- El día de su infusión de células madre.
- Cada 7 días durante el primer mes después de su infusión de células madre.
- Todos los meses durante el primer año después de su infusión de células madre.
- Cada 3 meses durante el segundo año después de su infusión de células madre.
Puede informar algún síntoma preocupante cuando esté respondiendo las preguntas de PROMIS. Entonces verá un mensaje pidiéndole que llame a su equipo de atención médica. O bien, un integrante de su equipo de trasplantes le llamará para ayudarle. Sus respuestas también nos ayudarán a saber cómo se sienten las personas en general después del trasplante de células madre alogénicas para que podamos mejorar nuestra atención en el futuro.
Cómo utilizar esta guía
Hay mucha información para leer y entender en esta guía. Lea esta guía al menos una vez, incluso los recursos adicionales. Es posible que le parezca más fácil leer unas secciones por vez en lugar de intentar leer toda la guía de una vez. Le alentamos a que consulte esta guía a medida que avanza su tratamiento.
Le recomendamos que resalte o escriba notas sobre cualquier cosa que no comprenda o sobre la que tenga dudas. No existen preguntas tontas, así que por favor pregunte sobre cualquier cosa que tenga en mente.
Conceptos básicos sobre células madre y médula ósea
Las células madre hematopoyéticas (normalmente llamadas solo células madre) son células inmaduras que crecen en todas las células sanguíneas del cuerpo. Los glóbulos blancos combaten infecciones, los glóbulos rojos transportan oxígeno y las plaquetas ayudan a controlar el sangrado. Las células madre siempre se dividen y se convierten en estos diferentes tipos de células sanguíneas para reemplazar células sanguíneas más antiguas. Las células madre también se dividen para producir nuevas células madre.
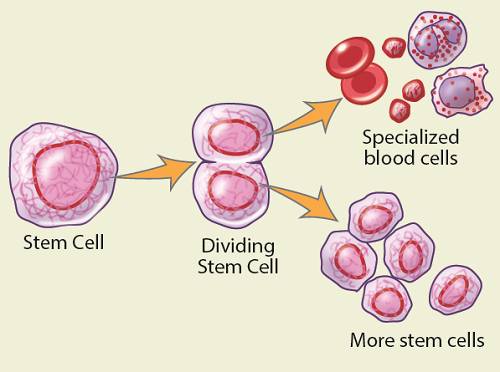
Un trasplante de células madre significa que las células madre se toman de la médula ósea o del torrente sanguíneo del donante.
La mayoría de las células madre del cuerpo se encuentran en la médula ósea (el tejido blando en los espacios ubicados en el centro de los huesos). La médula ósea se encuentra principalmente en los huesos más grandes del cuerpo, como la cadera, el esternón y la pelvis. Algunas células madre también se encuentran en el torrente sanguíneo.
Es posible que escuche que su trasplante se llama trasplante de células madre o trasplante de médula ósea. Un trasplante de médula ósea es un tipo específico de trasplante de células madre. En un trasplante de médula ósea, las células madre se toman de la médula ósea. En un trasplante de células madre, las células madre se toman ya sea de la médula ósea o del torrente sanguíneo.
Información sobre su trasplante de células madre alogénicas
Cuando le realizan un trasplante de células madre alogénicas, las células madre se recolectan de un donante. “Alogénico” significa que las células madre salen de otra persona. Las 3 fuentes generales de células madre que se pueden usar en un trasplante de células madre alogénicas son:
- Células madre de la sangre periférica. Estas células se recolectan del torrente sanguíneo de un donante mediante un proceso que se conoce como aféresis. Para aumentar la cantidad de células madre en el torrente sanguíneo, el donante recibirá inyecciones de un medicamento que hace que el cuerpo produzca más células madre de lo normal. Las células madre salen de la médula ósea y llegan al torrente sanguíneo, donde se pueden recolectar fácilmente mientras el donante está despierto.
- Células madre de la médula ósea. Estas células se recolectan de la médula ósea de un donante mediante un procedimiento llamado recolección de médula ósea. El procedimiento se realiza en el quirófano mientras el donante está dormido. Generalmente, el donante se va a casa el mismo día del procedimiento.
- Células madre de la sangre del cordón umbilical. Estas células se recolectan de la sangre del cordón umbilical y de la placenta cuando nace un bebé. Se congelan y almacenan en un banco de sangre de cordón umbilical hasta que se las necesite para un trasplante.
Su donante
Se realiza una prueba llamada tipificación de tejidos para averiguar quién es el mejor donante para usted. Para un trasplante de células madre hematopoyéticas, la tipificación de tejidos se basa en los antígenos leucocitarios humanos (HLA). Estos son marcadores en la superficie de los glóbulos blancos.
Hay muchos marcadores HLA y las personas pueden tener patrones diferentes de estos marcadores. Los marcadores HLA se heredan (se transmiten de la madre y el padre al hijo). Los parientes cercanos (los hermanos, los padres y los hijos) son los que tienen más probabilidades de tener un patrón de marcadores HLA similar al suyo.
Las personas que no tienen parentesco entre sí también pueden tener una estrecha coincidencia. Si usted no tiene un familiar con un tipo de tejido compatible, contamos con un equipo de coordinadores de búsqueda que se encargará de encontrar un donante voluntario adulto sin parentesco o unidades de sangre del cordón umbilical. El National Marrow Donor Program® (Programa Nacional de Donantes de Médula Ósea) tiene millones de personas registradas que han sido clasificadas para este propósito. Buscar un donante puede llevar semanas o incluso meses. A veces, se puede usar sangre del cordón umbilical si el trasplante es urgente, porque está más disponible. Si necesita células madre de alguien que no tenga parentesco con usted, su médico le dará más información.
Acondicionamiento
Antes de su trasplante, recibirá tratamiento para preparar su cuerpo, incluso si su enfermedad está en remisión. Esto se conoce como acondicionamiento. El acondicionamiento consta de quimioterapia, radioterapia o ambas. Se lleva a cabo para lo siguiente:
- Eliminar todas las células cancerosas que le queden en el cuerpo.
- Hacer lugar para las células madre del donante en los espacios de su médula.
- Suprimir (debilitar) su sistema inmunitario para que pueda aceptar las células madre del donante.
Hay 2 tipos de acondicionamiento antes de un trasplante alogénico.
- Con un trasplante mieloablativo, recibirá altas dosis de quimioterapia con o sin radiación. Estos tratamientos tienen como objetivo eliminar el cáncer, pero también eliminarán todas las células madre de la médula ósea. Las células madre del donante reemplazarán las que se eliminaron mediante el tratamiento. Este tipo de tratamiento es muy intenso y no es adecuado para todas las personas.
- Con un trasplante no mieloablativo, recibirá dosis más bajas de quimioterapia con o sin dosis más bajas de radiación. También tomará medicamentos para debilitar el sistema inmunitario. El objetivo de este enfoque es debilitar el sistema inmunitario lo suficiente como para permitir que las células madre del donante tomen el control y creen un nuevo sistema inmunitario que combata el cáncer.
Su proveedor de cuidados de la salud considerará muchos factores para elegir qué tipo de trasplante es el mejor para usted. Estos incluyen su enfermedad, otros tratamientos que haya recibido y su salud general. Su proveedor de cuidados de la salud hablará con usted sobre estas cosas en detalle.
Infusión del trasplante
Cuando llegue el momento del trasplante, le infundirán (colocarán) las células madre del donante en el cuerpo a través de un catéter tunelizado. Un catéter tunelizado es un tubo delgado que se coloca en la parte superior del pecho. Es un tipo de catéter venoso central (CVC). Para obtener más información acerca de los catéteres tunelizados, consulte la sección “Qué esperar mientras está en el hospital”.
Se pueden infundir las células madre desde una bolsa, como una transfusión de sangre, o se las puede introducir desde una jeringa grande en el catéter tunelizado. Esto se llevará a cabo en su cuarto de hospital.
Injerto funcionante
Casi inmediatamente después de que las células madre se infundan en su cuerpo, estas viajarán a través de su torrente sanguíneo hasta la médula ósea. Comenzarán a dividirse y a crear nuevas células sanguíneas sanas. El injerto funcionante es cuando su cuerpo acepta el trasplante y sus recuentos de células sanguíneas comienzan a recuperarse.
El injerto funcionante generalmente tarda entre 10 y 14 días. Puede tomar más tiempo, según la fuente de sus células madre. Las plaquetas y los glóbulos rojos generalmente tardan un poco más en recuperarse que los glóbulos blancos.
Mientras espera el injerto funcionante, recibirá inyecciones de factores de crecimiento. Este es un medicamento que acelera la producción de glóbulos blancos en el cuerpo. También es posible que necesite transfusiones de sangre y plaquetas.
Tendrá un riesgo mucho mayor de contraer una infección después del acondicionamiento hasta el injerto funcionante. Deberá tomar ciertas precauciones, como evitar fuentes de infección, lavarse las manos con regularidad y seguir una dieta de alimentos seguros. Cuando sea internado en el hospital, se le administrarán medicamentos para ayudarle a protegerse de ciertas infecciones. Le monitorearán de cerca para detectar cualquier signo de infección. Le tratarán con antibióticos si creemos que podría tener una infección.
Preparación para su trasplante
Su cita de consulta inicial
Durante su consulta inicial, hablará con su proveedor de cuidados de la salud y otros integrantes de su equipo de trasplantes. Su proveedor de cuidados de la salud le preguntará sobre sus antecedentes médicos y quirúrgicos y le hará un examen físico. También le dirá cuál cree que es el mejor plan de tratamiento para usted. También es posible que hable sobre este plan con otros proveedores de cuidados de la salud especialistas en trasplantes para asegurarse de que todos estén de acuerdo con el mejor plan para su situación específica.
Preparación para su trasplante
Antes de su trasplante, hará preparativos prácticos, físicos y emocionales para su trasplante. Aquí hay una lista de cosas que sucederán y lo que puede hacer para prepararse:
- Obtenga más información sobre su trasplante. La información que su equipo de trasplantes revisará con usted está destinada a ayudarle a entender, no a asustarle. Tome notas de todo lo que no entienda sobre su trasplante. Anote lo que no esté claro en esta guía y cualquier otra pregunta que tenga.
- Contacte a su compañía de seguro. Es una buena idea comunicarse con su compañía de seguro antes de su trasplante para ver si hay un administrador de casos para usted.
- Elija a un cuidador. Identifique un familiar o amigo que pueda ser su cuidador. Asegúrese de que esta persona entienda lo que significa esta función. Entregue una copia de esta guía a su cuidador y pídale que la lea al menos una vez.
- Llene un formulario Health Care Proxy. Un formulario Health Care Proxy es un documento legal en el que se señala a la persona que hablará en su representación, si es que usted no está en condiciones para comunicarse. La persona que usted señale será su agente de atención médica. Esta persona puede ser diferente de su cuidador. Para obtener más información, hable con un trabajador social u otro integrante de su equipo de trasplantes. También puede leer el recurso Voluntades anticipadas para personas con cáncer y sus seres queridos.
- Hable con un trabajador social. Su trabajador social le explicará los servicios de apoyo psicológico, emocional y financiero que ofrece nuestro equipo de trabajo social.
- Haga los arreglos necesarios para obtener un permiso para ausentarse o por discapacidad en el trabajo. Si trabaja, haga los arreglos necesarios para tomar un permiso para ausentarse o una licencia por discapacidad. Debe planear estar fuera del trabajo durante aproximadamente 6 meses, pero el tiempo exacto es diferente para cada persona.
- Prevea el lugar en donde se quedará. Tendrá que hospedarse en algún lugar ubicado a no más de 1 hora de MSK durante los 100 primeros días después de su trasplante. Su trabajador social le puede ayudar a hacer estos arreglos, si es necesario.
- Tome decisiones sobre su fertilidad. Si le preocupa la fertilidad (la capacidad de tener hijos de forma natural), hable con su equipo de trasplantes sobre sus opciones. Pida una cita con un especialista en fertilidad. Hable con el especialista sobre cómo su tratamiento podría afectar su capacidad de tener hijos en el futuro. Analice las medidas que puede tomar para preservar su fertilidad. También puede leer los recursos que se indican a continuación para obtener más información.
- Organice el cuidado de los niños y de las mascotas, si es necesario. Si le preocupa hablar con sus hijos sobre su trasplante, su trabajador social le puede orientar.
- Tome decisiones sobre su cabello. La quimioterapia que elimina las células cancerosas también destruye las células que producen el cabello. La mayoría de las personas pierden el cabello durante su trasplante. Piense si le gustaría cortarse el cabello. Si decide usar una peluca, vaya a una tienda de pelucas lo antes posible. De esa manera, si lo desea, puede encontrar una que coincida con su cabello natural.
- Realice su evaluación pretrasplante. Le harán una serie de exámenes médicos. Su coordinador de enfermería clínica revisará qué pruebas son necesarias. El coordinador del consultorio de su médico colaborará con usted para tratar de programar estas pruebas en un momento que sea conveniente para usted.
- Hable con un nutricionista dietista clínico, si es necesario. Si tiene necesidades nutricionales específicas, hablará con un nutricionista dietista clínico para revisar los requerimientos alimentarios especiales y la manipulación segura de los alimentos. Si desea hablar con un nutricionista dietista clínico, pídale a su enfermero que le derive.
- Hable con un farmacéutico. El farmacéutico revisará todos los medicamentos que tenga que tomar antes y después de su trasplante.
Su equipo de trasplantes
Un equipo de proveedores de cuidados de la salud le atenderá durante su tratamiento. Hablará con muchos de ellos a medida que avance el proceso de su trasplante. Es probable que no conozca algunos integrantes, como el coordinador del consultorio de su médico, el personal del laboratorio o nuestro coordinador de servicio. Pero todos ellos trabajan en colaboración para ayudarle. La siguiente es una lista de los integrantes de su equipo y sus funciones.
- Un médico tratante estará a cargo de su atención durante su tratamiento. Si bien un médico específico será su médico de atención ambulatoria principal, es posible que varios médicos le atiendan mientras permanece en el hospital.
- Un residente es un médico que ha terminado su capacitación general y ahora se está especializando en la atención del cáncer.
- Un proveedor de práctica avanzada (APP) es un proveedor de cuidados de la salud que trabaja junto a su médico para brindarle atención. Puede indicar tratamientos médicos y recetar medicamentos. A veces, es posible que se atienda con un APP en lugar de su médico. Los APP incluyen enfermeros practicantes (NP), médicos asistentes (PA) y enfermeros anestesistas certificados y registrados (CRNA).
- Un coordinador de enfermería clínica es un enfermero que se comunicará y trabajará en colaboración con usted, su cuidador y su equipo de médicos. Organizarán y programarán las pruebas, los procedimientos y las consultas con otros profesionales que sean necesarios realizar antes del trasplante. Su coordinador de enfermería clínica le enseñará sobre su plan de tratamiento específico.
-
El personal de enfermería trabajará con usted cuando le atiendan en las consultas como paciente ambulatorio y cuando se encuentre internado. Son enfermeros registrados (RN) especialmente capacitados en la atención de pacientes que se someten a un trasplante de células madre.
- Cada enfermero que asiste a pacientes ambulatorios trabaja con 1 o 2 médicos tratantes. Este se reunirá con usted cuando tenga su visita de consulta inicial. El enfermero de pacientes ambulatorios le atenderá en muchas de sus consultas ambulatorias después del alta. Le hará un seguimiento durante su proceso de trasplante.
- Cuando sea hospitalizado, tendrá un equipo de enfermeros primarios que le atenderán durante su hospitalización. Los enfermeros para pacientes hospitalizados trabajan en turnos de 12 horas. Intentarán mantener una cierta congruencia con las personas que trabajarán con usted.
- Un asistente de enfermería o un técnico de atención al paciente (PCT) brinda cuidado y apoyo básico bajo la dirección y supervisión de un enfermero registrado.
- Un médico hospitalista es un médico que atiende a los pacientes solo mientras se encuentran en el hospital. En MSK, hay un hospitalista de guardia toda la noche.
- Un farmacéutico clínico que se especializa en la atención de las personas que se someterán a un trasplante de células madre revisará sus medicamentos con usted y su cuidador. Le enseñará cómo tomarlos de forma correcta y le hablará sobre los efectos secundarios que podría tener.
- Un trabajador social le ayudará a usted, su familia y sus amigos a hacerle frente al estrés que forma parte del proceso de trasplante. Los trabajadores sociales entienden los problemas que enfrentan las personas que reciben trasplantes. Están disponibles para escucharle, ofrecerle orientación y derivarle a usted o a sus seres queridos a otros recursos y servicios.
- Un coordinador de servicio de trasplante trabajará con usted y su compañía de seguros para determinar los beneficios con los que cuenta en relación con el trasplante. Esta persona está familiarizada con los temas de seguros que enfrentan las personas que reciben trasplantes. Cada compañía de seguros tiene sus propias políticas y requisitos. Cuando su compañía de seguros necesite alguna autorización, su coordinador de servicio de trasplante le ayudará con ese proceso.
- Los coordinadores de consultorio brindan asistencia administrativa a los médicos tratantes y sus enfermeros. Es probable que hable con ellos cuando envíe información, quiera programar una cita o tenga preguntas para su equipo de trasplantes. Los coordinadores de consultorio a veces se denominan asistentes de consultorio médico (POA).
- Los coordinadores de atención trabajan en las áreas de pacientes ambulatorios y monitorean el flujo de pacientes dentro y fuera de la clínica. Se aseguran de que los pacientes programen o completen todas las pruebas, exploraciones y tratamientos que ordene el equipo de atención. Los coordinadores de atención también manejan los registros médicos de los pacientes y coordinan sus citas futuras. Los coordinadores de atención a veces se denominan asistentes de sesión (SA).
- Un coordinador de búsqueda de donantes sin parentesco trabaja en colaboración con el personal del National Marrow Donor Program para encontrar un donante para las personas que no tienen un donante en su familia. Este a menudo le dará actualizaciones a su médico sobre los resultados de la búsqueda.
- Un coordinador de investigación clínica colabora con su equipo de trasplante. Hablará con usted y le explicará algunos de los estudios de investigación, también llamados ensayos clínicos, en los que podría participar en MSK. Estos estudios no incluyen nada relacionado con su tratamiento específico. En su mayoría se trata de recolección de muestras o datos. Los coordinadores de investigación clínica a veces se denominan asistentes de estudios de investigación (RSA).
- Los representantes de pacientes son los enlaces entre pacientes y familias y el personal del hospital. Su función es proteger sus derechos y explicar las políticas y los procedimientos del hospital. Los representantes de pacientes pueden ayudarle con cualquier inquietud que tenga sobre su atención. Le pueden ayudar a comunicarse con los integrantes de su equipo de trasplantes.
- Un nutricionista dietista clínico es un especialista en nutrición y alimentos que evaluará su estado nutricional y hablará con usted y su cuidador sobre su dieta. Le dará consejos sobre los cambios que deberá hacer en su dieta para controlar los síntomas y efectos secundarios.
- Un fisioterapeuta (PT), terapeuta ocupacional (OT), o ambos, le atenderán mientras usted esté en el hospital. Trabajarán con usted para ayudarle a mantener su fuerza y resistencia durante su recuperación.
- Un asistente de servicio de habitación le explicará cómo funciona el servicio de habitación, incluso las horas en las que está disponible y cómo utilizarlo. Se asegurará de que obtenga los menús correctos y reciba sus comidas.
- Un administrador de caso lo verá mientras esté en el hospital y le brindará a su compañía de seguro médico las actualizaciones que necesita. Si es necesario, le ayudará a organizar atención domiciliaria.
Su cuidador
Un paso importante para prepararse para el trasplante es elegir a su cuidador. Su cuidador será una parte importante de su equipo de trasplantes. Esta persona suele ser un familiar o un amigo cercano.
Su cuidador será responsable de parte del apoyo médico, práctico y emocional que usted necesita durante el trasplante. Esta persona debe estar disponible las 24 horas del día, los 7 días de la semana una vez que usted reciba el alta. Algunas de las responsabilidades de su cuidador incluirán lo siguiente:
-
Apoyo médico
- Notar los cambios en su afección.
- Informar a su equipo de trasplantes sobre cualquier síntoma nuevo que usted tenga.
- Informar a su equipo de trasplantes sobre cualquier cambio en su afección.
- Conseguir ayuda médica en una emergencia.
-
Apoyo práctico
- Encargarse de las cuestiones financieras y de seguro.
- Mantener informados a los familiares y amigos sobre su enfermedad.
- Controlar la cantidad de visitas que tiene.
- Mantener lejos a las personas que estén enfermas.
- Ayudar con las compras y a preparar las comidas.
- Encargarse de la lavandería y la limpieza.
-
Apoyo emocional
- Prestar mucha atención a su estado de ánimo y sus sentimientos.
- Comunicarse con usted y escucharle.
- Entender sus necesidades y decisiones.
Es posible que no tenga solo 1 persona que ejerza como su cuidador. Está bien tener diferentes cuidadores programados en diferentes momentos. Lo mejor es limitar el número de cuidadores a 2 o 3 personas, si se puede.
Es importante que su cuidador permanezca positivo, calmo y que sea flexible mientras le brinda el apoyo y el aliento que usted necesita. También es importante que usted entienda que la función del cuidador es exigente. Es posible que su cuidador se sienta abrumado por las responsabilidades en algunos momentos.
Tómese un tiempo ahora para pensar sobre quién quiere que sea su cuidador. Debe ser una persona en la que confíe y que pueda tomarse el tiempo para cuidarlo. Su cuidador debe ser una persona que pueda ofrecerle el apoyo práctico y emocional que usted necesita.
Si su cuidador se enferma o muestra algún indicio de resfriado o gripe (como tos, fiebre o dolor de garganta) 1 semana antes o en algún momento durante su trasplante, informe a su equipo de trasplante de inmediato.
Recursos para cuidadores
Los cuidadores pueden tener angustia física, emocional, espiritual y financiera. Existen recursos y apoyo disponibles para ayudarle a manejar las muchas responsabilidades propias del cuidado de una persona que recibe un trasplante. Para obtener recursos de apoyo e información, comuníquese con su trabajador social de trasplante. También puede encontrar útil el recurso .
En MSK, nuestra Caregivers Clinic ofrece apoyo específicamente a los cuidadores que tienen dificultades para lidiar con las exigencias de su función. Para obtener más información, visite www.msk.org/caregivers o llame al 646-888-0200.
Cómo lidiar con la separación de sus hijos
Tanto si usted es un paciente hospitalizado o un paciente ambulatorio, estar separado de sus hijos será difícil para usted y su familia. Le recomendamos encarecidamente que hable con su trabajador social sobre sus inquietudes y desarrolle un plan para mantener fuertes lazos con sus hijos durante el trasplante.
A continuación hay algunas cosas que otras personas han hecho para permanecer en contacto con sus hijos durante su trasplante.
- Hable con sus hijos con frecuencia usando programas o aplicaciones como Skype, Google Hangouts o FaceTime. Determine una hora para hablar con ellos todos los días, como cuando lleguen de la escuela o antes de irse a dormir. Comience una rutina de usar la computadora para verles y hablar con ellos.
- Pinte o haga otras manualidades para enviar a casa. Pídale a un integrante de su equipo de trasplantes que los voluntarios del centro de recreación de pacientes le traigan materiales.
- Use su celular o un grabador para grabarse leyendo las historias favoritas de sus hijos. Suba estas grabaciones a la web, déselas a su cuidador o envíelas por correo electrónico a sus hijos. Pueden leer las historias mientras escuchan su voz.
- Guarde copias de las historias favoritas de sus hijos con usted en su cuarto del hospital. Por las noches, puede usar Skype para leerlas con ellos antes de que sus hijos se vayan a dormir.
- Decore su cuarto del hospital con los dibujos de sus hijos y fotos de su familia.
- Entregue a sus hijos un libro especial para colorear o un diario para los momentos en que le extrañan o cuando los sentimientos sean difíciles. Su cuidador le puede traer los libros coloreados. Puede hablar con sus hijos sobre los libros por Skype o por teléfono.
Sabemos que nada reemplazará el contacto físico entre usted y sus hijos, pero le recomendamos encarecidamente que utilice toda la tecnología disponible para mantener un fuerte vínculo con ellos mientras está lejos.
Para ayudar a mantener su relación con sus hijos, contacte a su trabajador social.
Su evaluación pretrasplante
Antes de convertirse en un candidato a trasplante, se evaluará su condición física general. Deberá hacer varios viajes a MSK para realizarse las pruebas. A menudo llamamos a este período “chequeo” o “reestadificación”. Durante el chequeo, necesitará realizarse algunas, no siempre todas, las siguientes pruebas.
- Radiografía de tórax. Se realiza para asegurarse de que los pulmones están normales y no hay indicios de infección u otros problemas.
- Análisis de sangre. Se realizan para verificar varias cosas, incluso la función de los riñones, la función del hígado, recuentos sanguíneos y exposición anterior a ciertos virus.
- Análisis de orina. Se hace para ver si hay algo anormal en la orina (pis).
- Electrocardiograma (ECG) y ecocardiograma. Se hacen para que su equipo de trasplantes tenga información sobre el corazón.
- Pruebas de función pulmonar (PFT). Estas son pruebas respiratorias que miden cómo funcionan los pulmones.
- Exploración por tomografía computada (CT). Esta es una prueba de radiología que brinda imágenes más detalladas del tejido blando y los huesos que una radiografía estándar. A veces, las tomografías computarizadas usan un medio de contraste que usted toma o le inyectan en las venas. Es muy importante decirle a su médico si usted sabe que es alérgico al medio de contraste, los mariscos o el yodo. Si tiene una alergia leve, puede recibir medio de contraste, pero necesitará medicamentos antes para prevenir una reacción.
- Tomografía por emisión de positrones (TEP). Esta es una prueba radiológica que se usa para observar ciertos tipos de cáncer, así como los órganos y cómo funcionan en el cuerpo.
- Prueba dental. Debe realizarse una prueba dental completa antes de su trasplante. Se debe arreglar cualquier caries, relleno flojo o periodontitis antes de su trasplante. Lo puede hacer con su propio dentista o con un dentista de MSK. Si se atiende con su propio dentista, pídale una carta que diga que usted no tiene problemas dentales. Si hay problemas, pídale a su dentista que se comunique con el consultorio de su proveedor de cuidados de la salud para hablar sobre esos problemas. Puede hacerse la prueba dental hasta 3 meses antes de que le internen en el hospital para su trasplante.
- Aspiración y biopsia de la médula ósea. Una aspiración de la médula ósea obtiene una pequeña muestra de médula ósea, que generalmente se toma de la parte de atrás de la cadera. Le adormecerán la cadera, le insertarán una aguja en la médula ósea y tomarán una pequeña cantidad de líquido de la médula ósea. Es posible que le hagan una biopsia de médula ósea al mismo tiempo. Esta biopsia consiste en recolectar un trozo diminuto de hueso para examinarlo. Se hace para verificar qué tan bien su médula ósea está produciendo células y para buscar cualquier indicio de cáncer en la médula.
- Punción lumbar. Se hace para verificar si hay células anormales en el líquido cefalorraquídeo (LCR), que es el líquido que rodea el cerebro y la médula espinal. Se inserta una pequeña aguja en la espalda y se recolecta una pequeña cantidad de LCR. La punción lumbar solo se realiza para ciertos tipos de leucemia y linfoma. En ocasiones, se inyecta quimioterapia en el LCR para evitar que el cáncer se propague allí o para tratar el cáncer si ya se encuentra allí.
- Análisis esquelético. Se realiza para ver si hay daño óseo debido al cáncer. Normalmente solo se hace en personas que tienen mieloma múltiple. Consiste en tomar radiografías de los huesos más importantes del cuerpo. Puede llevar unas horas.
- Consulta con un oncólogo de radioterapia. Si recibe radioterapia como parte de su acondicionamiento, hablará con su oncólogo de radioterapia para revisar su plan de tratamiento. Es posible que también le hagan una tomografía computarizada, una exploración por TEP o ambas durante esta consulta. Usarán los resultados de estas pruebas para elaborar su plan de tratamiento. También tendrá una sesión de planeación para su tratamiento llamada simulación. Durante esta sesión, se toman varios escaneos de imagenología, junto con medidas del tórax. Estos datos se usan para hacer un escudo protector de plomo. Los pulmones son muy sensibles a la radiación por lo que se usarán los escudos para protegerlos durante algunos tratamientos.
Estas pruebas generalmente se realizan en los 30 días anteriores a su trasplante (Día -30 en adelante), pero a veces la evaluación pretrasplante puede llevar más tiempo. Su coordinador de enfermería clínica trabajará con usted y su cuidador para programar estas pruebas. Se usarán los resultados de las pruebas para elaborar su plan de tratamiento y garantizar que sea seguro comenzar su tratamiento.
Su proveedor de cuidados de la salud le explicará cualquier otra prueba que podría necesitar.
Control del donante
Aproximadamente en el momento en que a usted se le esté realizando la evaluación previa al trasplante, se someterá al donante al proceso de selección. Si el donante tiene un parentesco con usted, se lo examinará en MSK. Si el donante no tiene parentesco, se lo examinará en el centro local de donantes. El examen del donante se realiza para asegurarse de que sea lo suficientemente sano como para donar sus células madre.
Recolección de células madre
Para un trasplante alogénico, las células madre del donante se recolectan del cuerpo de este y luego se las coloca en la persona que recibe el trasplante.
Recolección de células madre de la sangre periférica (PBSC)
La recolección de células madre de la sangre periférica es el procedimiento mediante el cual se obtienen células madre de la sangre del donante. Antes de la recolección de células madre de la sangre periférica, el donante se someterá a movilización. Este es el proceso por el cual se aumenta la cantidad de células madre producidas por la médula ósea y que se liberan en el torrente sanguíneo.
Después de la movilización, se recolectará la sangre del donante y se la dividirá en sus componentes principales (glóbulos rojos, glóbulos blancos, plaquetas y plasma). Las células madre se extraerán de los otros glóbulos blancos y el resto de la sangre se volverá a colocar en el donante. Si desea obtener más información sobre el proceso de recolección de PBSC, puede leer el recurso Recolección periférica de células madre sanguíneas de donantes alogénicos.
Por lo general, las células madre del donante se recolectan 1 o 2 días antes del trasplante. A veces, las células madre se recolectan antes y se congelan hasta que se necesitan.
Recolección de médula ósea
En algunos casos, se pueden recolectar células madre de la médula ósea del donante en lugar de la sangre periférica. Esto se denomina recolección de médula ósea. Con la recolección de médula ósea, la movilización no es necesaria.
La recolección de médula ósea se realiza en el quirófano mientras el donante se encuentra bajo anestesia general (dormido). Si desea obtener más información sobre el proceso de recolección de médula ósea, puede leer el recurso Información sobre la recolección de médula ósea.
Su cita previa a la internación
Una vez que se termine su evaluación pretrasplante y usted tenga la fecha de su trasplante, tendrá una cita previa a la internación. Por lo general, esta cita se hace 1 a 2 semanas antes de que le internen en el hospital. En esta cita:
- Su proveedor de cuidados de la salud revisará junto con usted su plan de tratamiento.
- Su proveedor de cuidados de la salud revisará los formularios de consentimiento y usted firmará el consentimiento para su trasplante (si no lo ha hecho todavía).
- Se reunirá con el coordinador de enfermería clínica. Le dará un calendario que describe su plan de tratamiento, revisará la información y responderá sus preguntas.
- Se reunirá con su farmacéutico clínico para revisar los medicamentos que tomará durante su tratamiento y después de este.
- Es posible que le pidan que firme un formulario de consentimiento para recibir transfusiones (si no lo ha hecho todavía). Esto se debe a que puede necesitar transfusiones de sangre o plaquetas cuando sus recuentos sanguíneos sean bajos después de su trasplante. Para obtener más información sobre transfusiones de sangre, lea el recurso Información sobre la transfusión de sangre.
En el plazo entre su cita previa a la internación y su internación en el hospital, es muy importante llamar al consultorio de su médico de trasplante si tiene alguno de los siguientes síntomas:
-
Indicios de resfriado, como:
- Goteo nasal
- Congestión
- Tos
- Temperatura de 100.4 °F (38.0 °C) o superior
- Náuseas (una sensación de que va a vomitar)
- Vómito (devolver)
- Diarrea (defecaciones sueltas o aguadas)
- Dolor de muelas
- Una herida abierta
- Cualquier otro problema nuevo, incluso si parece pequeño
Su proveedor de cuidados de la salud decidirá si se debe demorar su internación para el trasplante. Puede ser muy peligroso comenzar su quimioterapia mientras tiene una infección, aun si es solo un resfriado. Esto se debe a que su sistema inmunitario no podrá combatir la infección.
Su internación
El día de su internación, traiga una lista de todos los medicamentos con y sin receta que esté tomando, junto con la dosis que toma y con qué frecuencia los toma. La lista debe incluir parches, cremas, vitaminas, suplementos nutricionales, productos herbales y medicamentos sin receta.
También puede traer con usted los siguientes artículos, si lo desea:
- Pijamas, pantalones deportivos o pantalones cortos
- Camisas con botones o cremallera
- Pantuflas
- Zapatos tenis, calcetines con tracción o ambos
- Sombrero o bufanda
- Manta y almohada de su casa (de colores brillantes para distinguirlas de la ropa de cama del hospital)
- Fotografías, afiches u otros elementos que le recuerden su hogar
- Teléfono celular y cargador
- Toallitas para bebé
- Rompecabezas, libros o revistas
- Cuaderno, bolígrafos y lápices
- Un poco de dinero
- Radio, iPod o reproductor de CD
- Computadora portátil o tableta (por ejemplo, un iPad)
No traiga los siguientes elementos con usted:
- Sus medicamentos (ni los recetados ni los de venta libre)
- Cosas que abarroten su cuarto
- Flores o plantas
Qué esperar en el hospital
Colocación del catéter tunelizado
Necesitará un catéter tunelizado durante su trasplante. Un catéter tunelizado es un tipo de catéter venoso central (CVC). Es una sonda que le colocan en una vena grande de la parte superior del pecho (véase la figura 2). Afuera del cuerpo, el catéter se divide en 2 o 3 sondas más pequeñas llamadas lúmenes (véase la figura 3).
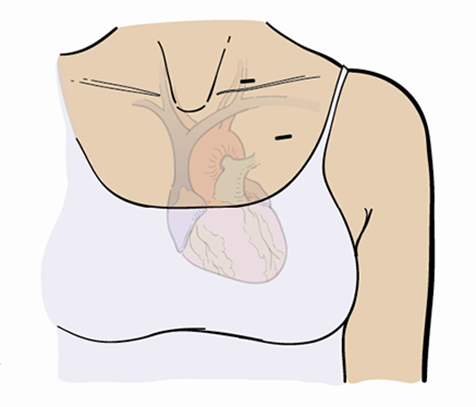
Un catéter tunelizado le permite a su equipo de trasplantes infundir las células madre, sacar sangre y administrarle líquidos, electrolitos, hacer transfusiones de sangre, administrarle quimioterapia y otros medicamentos sin tener que pincharle con una aguja. Tener un catéter tunelizado hará que su tratamiento sea mucho más cómodo.
A la mayoría de las personas les colocarán el catéter tunelizado el día de su internación en el hospital. A veces es posible que necesiten colocarlo unos días antes de la internación. Para obtener más información, lea el recurso Información sobre el catéter tunelizado.
El procedimiento para colocarle el catéter tunelizado se hace en el departamento de radiología intervencionista en Memorial Hospital (el hospital principal de MSK). Su coordinador de enfermería clínica hablará con usted sobre los detalles de la colocación del catéter tunelizado.
Después de la colocación del catéter tunelizado
Después de la colocación de su catéter tunelizado, le controlarán hasta que se despierte por completo.
- Si le colocan el catéter tunelizado el día en que le internan en el hospital, le trasladarán a la unidad de trasplante de células madre para pacientes hospitalizados una vez que esté completamente despierto. El personal de enfermería para pacientes hospitalizados cuidará de su catéter tunelizado mientras usted se encuentre en el hospital.
- Si le colocan el catéter tunelizado unos días antes de ser internado en el hospital, será dado de alta una vez que esté completamente despierto. Debe tener un cuidador con usted si se va a su casa después de la colocación del catéter tunelizado. Su enfermero cambiará el vendaje, si es necesario.
Mantenga seguro su catéter tunelizado en todo momento para evitar tirar de él. Puede pegar con cinta adhesiva los lúmenes del catéter tunelizado a su piel, meterlos en un sostén, si usa sostén, o sujetarlos a su ropa. Pregunte a su enfermero cuál es la mejor manera de proteger su catéter tunelizado. Puede obtener más información sobre el cuidado de su catéter tunelizado en el recurso Información sobre el catéter tunelizado.
Su catéter tunelizado generalmente se retira cuando recibe el alta del hospital.
Mientras esté en el hospital
Hay 2 unidades de trasplante en el Memorial Hospital. Los enfermeros de cada unidad están especialmente capacitados para atender a las personas que reciben trasplantes, y se siguen las mismas pautas en ambos pisos. Es posible que deba cambiar su cuarto o piso mientras está en el hospital. Tratamos de evitar esto todo lo posible.
Cuando sea internado, su equipo de trasplantes para pacientes hospitalizados tomará un historial médico completo, revisará sus medicamentos actuales y le realizará un examen físico. Su equipo de trasplantes para pacientes hospitalizados está compuesto por un médico tratante y una combinación de un residente, un proveedor de práctica avanzada (APP), un enfermero primario y un especialista en farmacia.
Su equipo de enfermería de atención primaria cuidará de usted durante su hospitalización. Los enfermeros normalmente trabajan turnos de 12 horas que comienzan a las o Cuando cambian los turnos de enfermería, su enfermero compartirá la información sobre lo que sucedió con usted y su cuidado durante ese turno con el enfermero que se hace cargo.
Qué esperar
- Usted estará en aislamiento de protección para reducir el riesgo de infección. Cualquier persona que entre a su cuarto debe lavarse las manos y usar una mascarilla y guantes. Para obtener más información, lea el recurso Higiene de manos y prevención de infecciones.
- Usted permanecerá en una habitación privada que tiene un baño para que solo usted lo use. Su cuarto tendrá Wi-Fi y un televisor con canales de cable.
- Estará conectado a un soporte para IV con bombas electrónicas durante la mayor parte de su hospitalización.
- Se revisarán sus signos vitales cada 4 horas, incluso durante la noche.
- Se le medirá la orina diariamente durante su hospitalización. Es importante que sepamos qué cantidad de orina produce.
Exámenes y evaluaciones
Antes de las todos los días, un integrante de su equipo de trasplantes le pesará y tomará una muestra de su sangre. Se examinará su sangre para ver cómo se están recuperando sus glóbulos blancos, glóbulos rojos y plaquetas. Se realizarán otros análisis de sangre según sea necesario para controlar los riñones y el hígado, monitorear las infecciones, controlar el nivel de quimioterapia u otros medicamentos en la sangre y ayudar a evaluar su estado general.
El día que sea internado, todos los lunes, y justo antes de que le den el alta, su enfermero le hará un hisopado nasal para analizarlo. Esto es para ver si tiene alguna bacteria que pueda causar una infección. Si esto ocurre, su equipo de trasplantes le dará información sobre las precauciones de aislamiento adicionales necesarias.
Si tiene riesgo de caerse, alguna persona estará disponible para ayudarle a ir al baño. Su equipo de tratamiento le dirá más sobre cómo prevenir las caídas. También puede leer el recurso ¡Llámenos! ¡No se caiga! .
Ejercicio
Aunque se sienta cansado después de su quimioterapia y trasplante, de todos modos debe tratar de estar activo y levantarse de la cama todos los días. Es importante estar seguro, por lo que debe pedir ayuda cuando se levante.
Le alentamos a que camine por la unidad. Debe usar una mascarilla y unos guantes mientras camina por la unidad. Su enfermero le indicará si también necesita usar una bata de aislamiento. No deje el piso para caminar o hacer ejercicio.
Un fisioterapeuta le evaluará temprano durante su hospitalización y le indicará un programa de ejercicios adecuado para usted.
La comunicación
Cada cuarto tiene un sistema de timbres que se monitorea las 24 horas del día, los 7 días de la semana. Si necesita algo, use su timbre de llamada y diga exactamente lo que necesita para que podamos enviar al integrante correcto de su equipo de trasplantes para ayudarle.
Dieta
Su equipo de trasplantes planificará su dieta. Le darán un menú e instrucciones sobre cómo pedir sus comidas. El servicio de habitación le llevará sus comidas.
En general, las personas que reciben un trasplante siguen una dieta de alimentos seguros. Su nutricionista dietista clínico hablará de esto con usted. Para obtener más información, lea el recurso Alimentación apropiada después de su trasplante de células madre.
Si come comida kosher, tiene diabetes o sigue otras dietas especiales, dígale a su nutricionista dietista clínico para que le podamos preparar sus comidas de forma adecuada. Su nutricionista dietista clínico también está disponible para ayudarle a planificar sus comidas.
Duchas
Se espera que se duche todos los días. Su técnico de atención al paciente estará en su cuarto cuando usted se duche para ayudarle y asegurarse de que usted está seguro.
Cuidado bucal
Es importante cuidar bien de la boca. Esto le ayudará a reducir las infecciones y las úlceras bucales. Su enfermero revisará esto con usted.
Las 5 fases del trasplante
Hay 5 fases de un trasplante. Estas piezas son:
- Acondicionamiento
- Día de trasplante a injerto funcionante
- Injerto funcionante al día del alta
- Convalecencia temprana
- Convalecencia tardía
Estas fases se describen en la siguiente tabla. También se describen en más detalle en las siguientes páginas.
Las fases y los plazos no son exactos, y generalmente hay algunas superposiciones de una fase a la siguiente. La línea de tiempo de trasplante de cada persona es única.
| Descripción | Plazo | |
|---|---|---|
| Fase 1 Acondicionamiento |
|
|
| Fase 2 Día del trasplante a injerto funcionante |
|
|
| Fase 3 Injerto funcionante al día del alta |
|
|
| Fase 4 Convalecencia temprana |
|
|
| Fase 5 Convalecencia tardía |
|
|
Fase 1: Acondicionamiento
Acondicionamiento es otro nombre para la terapia que se le dará para prepararle para el trasplante. El acondicionamiento suele ser una combinación de 2 o más medicamentos para la quimioterapia o quimioterapia y radioterapia. El acondicionamiento particular que recibirá se basa en una serie de factores y se analiza con usted en sus consultas ambulatorias antes de la internación.
El acondicionamiento comienza en un día con número negativo (por ejemplo, el día -7). Según cuál sea su plan de tratamiento, variará la cantidad de días de acondicionamiento. El trasplante de células madre siempre se realiza en el día 0. Todos los días después de su trasplante se conocen como un día con número positivo (como Día +1, Día +2).
| Día -10 hasta día -1 | Día 0 | Día +1 |
|---|---|---|
| Acondicionamiento (quimioterapia y posible radioterapia) | Infusión de células madre (trasplante) | Inicio de la atención de apoyo |
Antes de que reciba la quimioterapia, se realizará una cantidad de controles de seguridad para asegurarse de que todo esté correcto. Una vez que se hayan completado todos los controles de seguridad, su enfermero le administrará líquidos por vía intravenosa (para mantenerlo hidratado), medicamentos contra las náuseas y los medicamentos para quimioterapia a través del catéter tunelizado (véase la figura 4).

Radioterapia
La radioterapia administrada antes de un trasplante suele ser la irradiación corporal total (ICT). Con la ICT, se administrarán pequeñas dosis de radiación a todo el cuerpo. Si su médico de trasplantes recomienda la radiación como parte de su acondicionamiento, usted tendrá una cita de consulta con un oncólogo de radioterapia antes de la internación. Este médico le explicará el proceso y tomará algunas medidas de su cuerpo para asegurarse de que la radiación se administre de manera segura y eficaz. También es responsable de recetar la cantidad adecuada de radiación.
Estas dosis se administran de 1 a 3 veces al día y durante 1 a 4 días. Cada tratamiento tomará de 10 a 30 minutos. Recibir radioterapia es como hacerse una radiografía. El tratamiento no causa dolor.
También es posible que necesite un refuerzo (tratamiento de radiación adicional) en otras partes del cuerpo. El tratamiento depende de la enfermedad que tenga. Su médico de trasplante y su oncólogo de radioterapia le explicarán los detalles de su plan de tratamiento.
Si usted es hombre y tiene leucemia o linfoma, es posible que reciba un refuerzo en los testículos. Esto se hace para destruir las células cancerosas que pueden estar ocultas allí.
Algunos aspectos para tener en cuenta
- No use joyas durante sus tratamientos. El metal puede cambiar la dosis de radiación en esa área.
- Deje de usar cremas, lociones, desodorantes o aceites (incluso bálsamo labial, como ChapStick®) 2 días antes del inicio de la radioterapia. En ningún caso use estos productos mientras recibe radiación. Puede usar Aquaphor®, pero no lo aplique a partir de 4 horas antes de su tratamiento.
- Los miembros de la familia pueden acompañarlo cuando reciba sus tratamientos. Deben esperar fuera de la sala de tratamiento, pero pueden verle en una pantalla de video y hablar con usted.
- Ni usted ni su ropa se volverán radiactivos durante los tratamientos ni después de estos. No puede transmitir la radiación a otras personas.
- Su enfermero le informará más sobre cómo se administra la radiación y qué debe hacer usted durante los tratamientos.
Efectos secundarios del acondicionamiento
El acondicionamiento debería eliminar algunas o todas las células cancerosas en su cuerpo. También preparará la médula ósea y el sistema inmunitario para recibir el trasplante. Pero, los efectos secundarios de los tratamientos de acondicionamiento no deben tomarse a la ligera. Entre estos se incluyen la pérdida de la capacidad para combatir infecciones, la infertilidad, la caída del cabello, fatiga, náuseas y vómito, diarrea, llagas en la boca o sensibilidad en la boca.
Su equipo de trasplantes le ayudará a usted y a su cuidador a entender y prepararse para estos efectos secundarios. Antes de comenzar el tratamiento, haga una lista de las preguntas que desea hacer sobre estos efectos secundarios. Hable en detalle sobre estas preguntas con su cuidador y equipo de trasplantes.
Recuento bajo de glóbulos blancos (neutropenia)
El tratamiento dañará su capacidad para combatir infecciones y sanar. Es importante comprender por qué sucede esto, cómo observar las señales de peligro y cómo evitar infecciones y lesiones.
Un efecto secundario del tratamiento se denomina neutropenia. La neutropenia se presenta cuando se tiene una cantidad más baja de lo normal de neutrófilos (un tipo de glóbulo blanco) en el torrente sanguíneo. Los neutrófilos juegan un papel crucial en su sistema inmunitario: son uno de los primeros tipos de células que se trasladan al sitio de una infección. Una vez que llegan al sitio de una infección, ingieren y combaten gérmenes potencialmente dañinos.
Debido a que su tratamiento elimina las células madre, temporalmente perderá su capacidad de producir nuevos neutrófilos. Como sus neutrófilos no están siendo reemplazados, la cantidad de neutrófilos en su torrente sanguíneo disminuirá a un nivel muy bajo, por lo que tendrá un alto riesgo de infección. Su equipo de trasplantes estará atento a cualquier indicio de infección. Es posible que se le administren inyecciones de un medicamento llamado filgrastim (Neupogen®). Este medicamento estimula el crecimiento de neutrófilos para ayudarle a recuperarse más rápido.
Cómo ducharse y bañarse
Mientras tenga neutropenia, es muy importante mantenerse limpio.
Dúchese o báñese todos los días con un limpiador dérmico antiséptico que sea una solución de gluconato de clorhexidina al 4 % como Hibiclens®. La solución de gluconato de clorhexidina al 4 % es un antiséptico de rápida acción que mata los gérmenes que viven en la piel. El efecto puede durar hasta 24 horas después de usarlo. Usarlo al ducharse reducirá el riesgo de infección.
Para ducharse con la solución de GCH al 4 %:
- Use su champú normal para lavarse el cabello. Enjuáguese bien la cabeza.
- Use su jabón normal para lavarse el rostro y la zona genital. Enjuáguese bien el cuerpo con agua tibia.
- Abra el frasco de solución de gluconato de clorhexidina al 4 %. Viértase un poco de solución en la mano o en un paño limpio.
- Apártese de la ducha. Frótese suavemente la solución de gluconato de clorhexidina al 4 % por el cuerpo, desde el cuello hasta los pies. No se la ponga ni en el rostro ni en la zona genital.
- Vuelva a ponerse bajo la ducha para enjuagar la solución de gluconato de clorhexidina al 4 %. Use agua tibia.
- Séquese con una toalla limpia.
- No se ponga ninguna loción, crema, desodorante, maquillaje, talco ni perfume.
Cuando use la solución de GCH al 4 %:
- No se la ponga en la cabeza, el rostro, los ojos, la boca, la zona genital ni en heridas profundas. Si tiene una herida y no está seguro de si debe ponerse la solución de gluconato de clorhexidina al 4 %, pregunte a su médico o enfermero.
- No utilice jabón regular, loción, crema, talco ni desodorante después de lavarse con la solución de GCH al 4 %.
- Si experimenta irritación o una reacción alérgica al utilizar la solución de GCH al 4 %, deje de usarla y llame a su médico.
Cuidado de la boca
Mientras tenga neutropenia, deberá cambiar la forma en que se cepilla los dientes y se cuida la boca. Esto le ayudará a evitar infecciones y sangrado. Siga estas pautas para cuidar bien de la boca:
- Le darán un enjuague bucal para enjuagar la boca antes de las comidas, después de las comidas y a la hora de ir a la cama. Puede aumentar la cantidad de enjuagues a cada 2 horas, según cómo sienta la boca. Solo use el enjuague bucal que su enfermero le dé. La mayoría de los enjuagues bucales comprados en la tienda contienen alcohol, que puede irritar y secar la boca y la garganta.
- Utilice un cepillo de dientes de cerdas ultrasuaves.
- Puede usar una pasta de dientes que compre en la tienda.
- No utilice hilo dental.
- Evite lamerse los labios. Lamerse los labios los hace más agrietados y secos.
- Aplique un bálsamo labial (como pomada Burt’s Bees®, ChapStick o A&D®) después de lavar o enjuagar la boca y cada 2 a 4 horas si es necesario. Esto ayudará a mantener los labios húmedos.
- Su médico puede recetarle un antibiótico antimicótico oral para evitar que contraiga una infección en la boca. Úselo como se le indique.
- Si la boca se vuelve sensible, evite los alimentos calientes, picantes, ácidos o ásperos. Es posible que prefiera alimentos blandos o líquidos servidos fríos o a temperatura ambiente.
- Si tiene mucho dolor en las úlceras bucales, su proveedor de cuidados de la salud le dará un analgésico.
Anemia (recuento bajo de glóbulos rojos)
Los glóbulos rojos llevan oxígeno de los pulmones a los tejidos en todo el cuerpo. Cuando está anémico (tiene anemia), la sangre tampoco puede llevar oxígeno. Algunos de los efectos secundarios de la anemia incluyen los siguientes:
- Fatiga (sentir más cansancio que de costumbre)
- Debilidad
- Ritmo cardíaco acelerado
- Dificultad para respirar
- Dolor de cabeza
- Piel pálida
Si tiene anemia, su médico le puede recetar una transfusión de sangre.
Recuento bajo de plaquetas (plaquetopenia)
Además de perder su capacidad de producir neutrófilos y otros tipos de glóbulos blancos, también perderá su capacidad de producir plaquetas. Las plaquetas se agrupan para ayudar a detener el sangrado. Después de su tratamiento, disminuirá la cantidad de plaquetas en el torrente sanguíneo. Esto se denomina plaquetopenia.
Deberá tener especial cuidado para evitar cortes y actividades extenuantes que puedan causar sangrado. También debe tener especial cuidado con las encías y la boca, porque es común que ocurra sangrado allí.
Deberá tomar estas precauciones especiales si el nivel de plaquetas baja mucho:
- Evite objetos cortopunzantes como afeitadoras desechables, tijeras y cortauñas. Solo aféitese con una afeitadora eléctrica o con una máquina de afeitar eléctrica. No use una afeitadora que tenga filo.
- Siga las pautas que se indican en la sección “Cuidado de la boca”.
- Si le cuesta defecar (hacer caca), pídale a alguien de su equipo de trasplantes que le dé un ablandador de heces o laxante.
Informe al médico si presenta cualquier indicio de sangrado. Algunos ejemplos son:
- Moretones que aparecen con facilidad
- Puntos rojos débiles, pequeños y puntiagudos en el torso, los brazos o las piernas
- Manchas de flujo vaginal o sangrado menstrual abundante
- Vasos sanguíneos rotos en la parte blanca del ojo
- Sangre en la orina
- Un dolor de cabeza que no mejora, visión borrosa o mareo
- Tos con sangre, vómitos con sangre o si le sangra la nariz y no se detiene unos minutos después de aplicar presión o hielo
- Defecaciones (caca) negras o sangre en sus defecaciones
Náuseas y vómito
Las náuseas y los vómitos son efectos secundarios frecuentes del tratamiento. La quimioterapia actúa en la parte del cerebro que puede producir las náuseas y los vómitos. Las náuseas y los vómitos también pueden ser causados por el estrés o el solo pensar en la quimioterapia. La cantidad de náuseas y vómitos que tenga depende del tipo de quimioterapia que reciba. Es posible que tenga náuseas durante su acondicionamiento, o puede que se demoren durante varias horas o varios días.
Le darán medicamentos para prevenir y controlar las náuseas antes de su acondicionamiento. Estos medicamentos actúan de forma diferente en cada persona. Si el medicamento que toma no ayuda, dígale a su equipo de trasplantes o a su médico. Es posible que deba probar un medicamento diferente o tomar más de un tipo de medicamento contra las náuseas para sentirse mejor. Su equipo de trasplantes trabajará con usted para prevenir y tratar las náuseas y los vómitos.
Diarrea
La diarrea consiste en evacuar con frecuencia con defecaciones sueltas y aguadas. También puede causar calambres estomacales, gases y dolor en el abdomen (vientre) o la zona rectal. La diarrea puede ser causada por los tratamientos del cáncer, los medicamentos, una infección, el estrés u otra afección médica. Si tiene diarrea, puede deshidratarse debido a la pérdida de líquidos y electrolitos.
Su personal de enfermería hará un seguimiento de las pérdidas de líquidos que pueda tener debido a la diarrea. Es importante que siempre use el recipiente colector en el baño, para recolectar sus defecaciones para que puedan medirse.
Estreñimiento
El estreñimiento es tener defecaciones duras y secas o defecar menos de lo normal. Se presenta cuando los materiales se mueven demasiado lentamente a lo largo del intestino grueso. El tiempo normal entre defecaciones es diferente para cada persona. Si tiene menos defecaciones que lo habitual o si no ha defecado por más de 2 días, es posible que tenga estreñimiento.
Hay muchas causas de estreñimiento, que incluyen no beber suficientes líquidos o no comer suficiente fibra, una disminución de su actividad, no moverse o caminar lo suficiente y los efectos secundarios de la quimioterapia, los medicamentos contra las náuseas y los analgésicos.
Hay medicamentos disponibles para tratar el estreñimiento. Dígale a su enfermero o equipo médico si no ha defecado por más de 2 días.
Úlceras bucales (mucositis)
Algunos tratamientos afectan las células que recubren la boca y el tubo digestivo. Esto se denomina mucositis. La mucositis puede causar enrojecimiento, inflamación y dolor en la piel que recubre la boca, la lengua y los labios. Usted podría sentir molestias en la boca y la garganta que pueden impedirle comer o tragar. Dígale a su enfermero si tiene alguno de estos síntomas para que puedan tratarlos.
Si está recibiendo radioterapia, también es posible que sienta molestias en las glándulas salivales. Las glándulas salivales se encuentran en ambos lados del cuello y debajo de la barbilla. Es posible que se vuelvan sensibles y se hinchen, y que produzcan menos saliva. La hinchazón disminuirá unos días después del acondicionamiento. La disminución de la saliva suele ser temporal y mejora después de varios meses.
Caída del cabello
La quimioterapia que elimina las células cancerosas también destruye las células que producen el cabello. La mayoría de las personas pierden el cabello durante su trasplante.
Perder el cabello puede ser una experiencia desagradable y de desasosiego. Muchas personas elijen cortarse el cabello antes de su trasplante para tener control del proceso y disminuir el impacto de la caída del cabello. Hable de esto con su cuidador, sus amigos y su familia.
Antes de su trasplante también es un buen momento para pensar si desea usar una peluca. Las pelucas modernas tienen una apariencia muy natural y usar una puede hacerle sentir más cómodo. Se incluye una lista de tiendas de pelucas en Nueva York en el recurso La caída del cabello y el tratamiento contra el cáncer.
Puede obtener una peluca mientras todavía tiene cabello o llevar un recorte de su cabello si desea que la peluca coincida con su color de cabello natural. Pídale a su médico una receta para la peluca, ya que algunas compañías de seguros reembolsarán parte del costo de una peluca.
Cambios en la piel
El acondicionamiento pueden causar cambios en la piel como mayor sequedad, descamación, decoloración y oscurecimiento. Cuando se bañe, use un jabón corporal que esté etiquetado para “piel sensible”. Analice el uso de productos con su enfermero. Use lociones, cremas o aceites sin alcohol para ayudar a aliviar la sequedad.
Es posible que la piel se vuelva muy sensible al sol y puede quemarse muy fácilmente. Evite la luz solar brillante. Cuando esté afuera, use un protector solar con un SPF de al menos 30 y ropa protectora, como camisas de manga larga, pantalones largos y un sombrero. La piel es el sitio más común para el cáncer, y la protección solar reduce el riesgo de cáncer de piel.
Su enfermero le dirá cómo hacer frente a las reacciones de la piel durante su tratamiento. Para obtener más información, lea el recurso Cómo cuidar la piel durante la radioterapia.
Día de trasplante
Después de terminar su régimen de acondicionamiento, recibirá una infusión de células madre: su trasplante.
El día 0, se le infundirán las células madre del donante en el cuerpo. Estas células madre le ayudarán a poder producir nuevas células sanguíneas y a combatir infecciones nuevamente.
Se le administrarán medicamentos aproximadamente 30 minutos antes del trasplante, para ayudar a reducir los efectos secundarios que pueda tener durante la infusión. Será monitoreado de cerca y sus signos vitales serán revisados con frecuencia durante la infusión y después de esta.
Su infusión de células madre
Si las células madre provienen de un donante que no tiene parentesco con usted, se las trae a MSK de inmediato. Aquí, se las procesa para un trasplante de células madre sin modificar o sin linfocitos T.
Trasplante de células madre sin modificar
En un trasplante de células madre sin modificar, los linfocitos T (tipo de glóbulo blanco que tiene un papel importante en su nuevo sistema inmunitario) no se eliminan de las células madre antes de administrárselas a usted. Se los infunde como una transfusión de sangre durante unas pocas horas a través del catéter tunelizado. Es posible que sea necesario extraer los glóbulos rojos o el plasma antes de que reciba las células madre, si usted y su donante no son del mismo grupo sanguíneo.
Trasplante de células madre sin linfocitos T
En un trasplante de células madre sin linfocitos T, los linfocitos T se eliminan de las células madre antes de administrárselas. Si va a recibir un trasplante de células madre sin linfocitos T, lo recibirá después de que se extraigan los linfocitos T en el laboratorio. Esto tarda de 12 a 24 horas, de modo que lo recibirá el día después de que se hayan recibido las células madre del donante. Las células madre se inyectarán directamente en su catéter tunelizado con una jeringa grande. Por lo general, no hay efectos secundarios debido a la infusión de células madre sin linfocitos T.
Trasplante de células madre de la sangre del cordón umbilical
El día de su trasplante, se descongelará en nuestro laboratorio la sangre del cordón umbilical y se la llevará a su cuarto en una bolsa. Si también está recibiendo células madre sin linfocitos T parcialmente coincidentes (haploidénticas) provenientes de un familiar, estas se administrarán el mismo día que reciba la sangre del cordón umbilical o al día siguiente.
La sangre del cordón umbilical se administrará a través de su catéter tunelizado. A veces, las personas tienen náuseas o tienen presión arterial alta durante una infusión de sangre del cordón umbilical. Se abordarán estos problemas a medida que sucedan.
Su médico y su enfermero analizarán cualquier pregunta o inquietud que usted pueda tener sobre el tipo de trasplante que va a recibir.
Efectos secundarios
Es posible que se presenten algunos efectos secundarios durante la infusión y después de esta. Esto es más común si las células madre se recolectan antes y se almacenan congeladas. Entre los efectos secundarios se incluyen náuseas, vómito, cosquilleos en la garganta o tos. Otros efectos secundarios que pueden ocurrir son presión arterial baja, escalofríos y fiebre. Es importante que se comunique con su equipo de trasplantes durante el trasplante. Si tiene efectos secundarios, su equipo de trasplantes los tratará.
Si las células madre que recibió se congelaron y conservaron, es posible que note un fuerte sabor a ajo en la boca durante el trasplante y después de este. Es posible que la orina, el sudor y la piel también tengan olor a ajo. Es posible que usted no note el olor, pero las personas a su alrededor lo harán. Este olor es causado por el conservante que se utiliza para almacenar las células madre. Desaparecerá gradualmente en 1 o 2 días. El enfermero tendrá limones para usar como desodorante de ambiente seguro y natural durante la infusión.
Además, si las células madre que recibió se congelaron y conservaron, es posible que su orina se vea descolorida, con un color que va desde rosa a color sangre. Esto puede durar 24 horas después del trasplante. Esta es la forma en que su cuerpo elimina los glóbulos rojos adicionales que pueden estar con las células madre pero que no son necesarios.
Fase 2: Día de trasplante a injerto funcionante
Una vez que haya tenido el trasplante, entrará en un período de observación y espera hasta que las células madre de su donante comiencen a producir nuevas células sanguíneas sanas. Este proceso se llama injerto funcionante. A medida que actúe el injerto funcionante, la cantidad de glóbulos blancos, glóbulos rojos y plaquetas presentes en la sangre comenzará a aumentar.
Es posible que se produzcan algunas complicaciones después del trasplante. Infecciones, sangrado y anemia son algunas de las principales complicaciones que pueden ocurrir mientras espera que sus recuentos sanguíneos vuelvan a la normalidad. En la mayoría de los casos, hay medidas que usted y su equipo de trasplantes pueden tomar para prevenir, controlar y tratar estas complicaciones.
A continuación hay una lista de cosas que sucederán durante esta fase:
- Se le harán pruebas. Se le harán análisis de sangre y otras pruebas según sean necesarias para monitorear su progreso. Le extraerán sangre todos los días.
- Es posible que siga teniendo los efectos secundarios del acondicionamiento. Le darán medicamentos para ayudar a controlar los efectos secundarios y hacer que se sienta más cómodo.
- Llevará una dieta de alimentos seguros. Debido a que tiene neutropenia, seguirá una dieta que contiene una cantidad baja de microbios potencialmente dañinos.
- Es posible que le realicen transfusiones. Puede necesitar una transfusión de sangre para aumentar la cantidad de glóbulos rojos y plaquetas en el torrente sanguíneo.
- Los recuentos sanguíneos comenzarán a recuperarse. Con el tiempo, cuando las células madre se injerten y comiencen a producir nuevas células sanguíneas, los recuentos sanguíneos aumentarán.
- Permanecerá físicamente activo. Tratará de permanecer físicamente activo después de su trasplante limitando el tiempo que pasa en cama y caminando un poco todos los días. Siga las recomendaciones que su fisioterapeuta le da.
Riesgo de infección
Tendrá riesgo de infecciones bacterianas, micóticas y virales durante varios meses después de su trasplante. Son un riesgo importante en la primera parte del período de recuperación hasta que crezca nueva médula ósea y produzca glóbulos blancos para combatir infecciones. Aún tendrá riesgo de contraer algunas infecciones mientras su sistema inmunitario se recupera durante los primeros 2 años después del trasplante.
La fiebre es un indicio importante de infección. Si tiene fiebre, le harán una radiografía de tórax y análisis de orina y sangre. Se le administrarán antibióticos por vía intravenosa para ayudar a su cuerpo a combatir la infección. Casi todas las personas tienen fiebre durante las primeras 2 semanas después del trasplante. La mayoría de las infecciones se tratan de manera exitosa con antibióticos.
Sus médicos y enfermeros tratarán de evitar que usted tenga infecciones. Es probable que le den medicamentos que se usan para tratar infecciones. Esto puede ayudar a prevenir infecciones en personas que han tenido un trasplante. Recibirá medicamentos antivirales para evitar que algunas infecciones virales que haya tenido en el pasado (como úlceras en la boca, herpes o herpes genital) vuelvan después del trasplante. También recibirá medicamentos antimicóticos para prevenir infecciones micóticas.
Las personas cuyo sistema inmunitario no funciona bien pueden contraer infecciones que no se presentarían en personas sanas. Estas se llaman infecciones oportunistas. Es posible que necesite medicamentos para protegerle de estas infecciones. Tendrá riesgo de infección hasta que su recuento de glóbulos blancos y el sistema inmunitario regresen a la normalidad.
Sangrado
Su recuento de plaquetas será bajo. Debido a que las plaquetas forman coágulos de sangre, usted tendrá riesgo de sangrado. Las membranas mucosas de la nariz, la boca, la piel y el tracto gastrointestinal (GI) se ven afectadas con mayor frecuencia. Recibirá transfusiones de plaquetas si su recuento cae por debajo de 10,000 o si tiene hemorragia.
Anemia
Cuando su recuento de glóbulos rojos es bajo, es probable que tenga debilidad y fatiga. Su enfermero le ayudará con sus actividades diarias, si necesita ayuda. Le harán transfusiones de glóbulos rojos, si es necesario. Estos y todos los demás productos sanguíneos serán irradiados (expuestos a radiación) para prevenir efectos secundarios dañinos.
Fase 3: Injerto funcionante al día del alta
Posibles complicaciones tempranas
Los plazos del trasplante no son exactos. Algunos de los efectos secundarios o las complicaciones que se mencionan aquí pueden ocurrir en más de una fase del proceso de trasplante.
Complicaciones de los órganos
Es posible que tenga complicaciones en los riñones, el hígado, los pulmones o el corazón. Las complicaciones de los órganos no son comunes, pero pueden ser graves. Corre un riesgo mayor si ya tiene una afección médica en alguno de estos órganos. Es por eso que revisamos cuidadosamente la función de los órganos antes del trasplante.
Riñones
Los riñones filtran la sangre y producen orina para eliminar los productos de desecho del cuerpo. La quimioterapia y la radioterapia que recibe antes del trasplante pueden afectar el funcionamiento de los riñones. Esto puede ser temporal, pero significa que es posible que productos de desecho permanezcan en la sangre hasta que su función renal mejore. También significa que los riñones tendrán más problemas para deshacerse de algunos de los medicamentos que tome.
Los enfermeros harán un seguimiento de la cantidad de líquidos que recibe. Esto incluye lo que bebe y lo que recibe a través de su vía IV. También tomarán nota de la cantidad de orina que produce. Esto ayudará a los médicos a saber si está comenzando a tener problemas con los riñones. También le harán análisis de sangre todos los días para informar a los médicos cómo están funcionando los riñones. Si es necesario, los médicos ajustarán las dosis de algunos de los medicamentos que está recibiendo para disminuir el riesgo de dañar más los riñones.
Hígado
En algunas personas, se lesionan pequeños vasos sanguíneos del hígado. Esto se denomina síndrome de obstrucción sinusoidal o enfermedad venooclusiva. Si esto sucede, puede provocar que se agrande el hígado y dañar las células hepáticas. Es posible que se le llene el abdomen de líquido. Esto generalmente comienza en las primeras 3 semanas después de un trasplante. Todas las personas que tienen un trasplante reciben un medicamento durante el proceso de trasplante para reducir el riesgo de desarrollar síndrome de obstrucción sinusoidal o enfermedad venooclusiva.
Si tiene algún efecto secundario en el hígado, su médico le explicará las opciones de tratamiento con más detalle.
Pulmones
Las infecciones que afectan los pulmones (como la neumonía) pueden causar problemas respiratorios después de un trasplante. Estos problemas se desarrollan con mayor frecuencia en las primeras semanas después de un trasplante y pueden ser graves. Su equipo de trasplantes le controlará de cerca para detectar cualquier indicio de neumonía. Dígales si nota algún cambio en la respiración. No ignore una tos o dificultad para respirar. El tratamiento de la neumonía depende de la causa de esta.
Para prevenir problemas con los pulmones, ejercítelos. Esto puede ayudar a mantenerlos limpios. Su enfermero le mostrará cómo hacer ejercicios de respiro profundo. También puede usar un espirómetro de incentivo, que es un instrumento para ayudarle a practicar el respiro profundo. Incluso salir de la cama y hacer ejercicios de respiración ayuda.
Corazón
El corazón bombea sangre por todo el cuerpo. Es posible que algunos medicamentos para la quimioterapia tengan efectos secundarios que dañen el corazón. Los médicos le observarán la función cardíaca atentamente mientras esté en el hospital.
Enfermedad de injerto contra huésped
La enfermedad de injerto contra huésped (EICH) ocurre cuando las células inmunitarias (linfocitos T) del donante comienzan a atacar y dañar los órganos de su cuerpo. Es posible que esta enfermedad aparezca cuando las nuevas células madre comienzan a injertarse. El hecho de que haya una estrecha coincidencia entre el tipo de tejidos o antígenos leucocitarios humanos del receptor y el donante ayuda a reducir este riesgo, pero no lo elimina.
Entre los factores de riesgo relacionados con la EICH se encuentran la edad y el sexo del donante. A todas las personas cuyo donante no sea un gemelo idéntico se les da algún tipo de prevención contra la EICH. Esa prevención incluye eliminar los linfocitos T del trasplante o administrar medicamentos para evitar que dichos linfocitos provoquen la EICH. Cada método tiene cosas buenas y malas, y hay razones por las que se le aplicaría uno u otro. El médico le explicará esos motivos antes del trasplante.
Hay dos tipos de EICH: EICH aguda y EICH crónica.
La EICH aguda por lo general aparece dentro de los primeros 100 días después de un trasplante, aunque puede aparecer más tarde. Los síntomas de la EICH aguda son los siguientes:
- Una erupción cutánea que aparece en algunas partes del cuerpo o en todo el cuerpo
- Ictericia (piel y ojos amarillos) y agrandamiento del hígado
- Resultados hepáticos anormales en los análisis de sangre
- Pérdida de apetito
- Náuseas y vómito
- Diarrea leve o grave
La EICH crónica por lo general aparece después de transcurridos 100 días de realizado el trasplante, aunque en ocasiones excepcionales puede aparecer antes de los primeros tres meses. Por lo general, dura más tiempo que la EICH aguda. Los síntomas de la EICH crónica son los siguientes:
- Una erupción cutánea oscura o piel seca o engrosada
- Pérdida de apetito
- Pérdida de peso
- Diarrea
- Sequedad de boca
- Tirantez y molestias en la boca
- Ojos secos
- Caída del cabello
- Disminución de la energía
Los síntomas de la EICH pueden ser de leves a graves. Una persona puede padecer solo EICH aguda, solo EICH crónica o ambas, EICH aguda y EICH crónica. Si padece ambas, entre el momento en que aparece la EICH aguda y el momento en que aparece la EICH crónica puede haber síntomas o puede no haberlos.
La EICH puede desacelerar el crecimiento de la médula ósea y la recuperación del recuento sanguíneo. Eso quiere decir que el sistema inmunitario tardará más tiempo en funcionar correctamente. Por ese motivo, es posible que usted tenga mayor riesgo de contraer infecciones. La EICH puede afectar una o varias partes del cuerpo.
Si hay indicios de que usted tiene la EICH, el médico le explicará el plan de tratamiento.
Preparación para el alta
Una vez que se haya recuperado el recuento sanguíneo y se hayan resuelto los efectos secundarios o las complicaciones que haya tenido, el equipo de pacientes hospitalizados comenzará a trabajar con usted y su cuidador para prepararle para el alta. En promedio, las personas pueden recibir el alta aproximadamente 3 semanas después del día del trasplante. Esto puede ser unos días antes o después de las 3 semanas, según su fuente de células madre y su plan de tratamiento exacto.
Para recibir el alta del hospital, debe cumplir con los siguientes requisitos:
- No tener fiebre
- Tener recuentos sanguíneos en un rango seguro (recuento de neutrófilos superior a 1000)
- Estar comiendo y tolerando algunos alimentos sólidos
- Estar bebiendo de 1½ a 2 litros de líquidos al día
- Estar tolerando sus medicamentos administrados por vía oral
- Tener un cuidador que le ayude
La mayoría de las veces, le quitarán el catéter tunelizado justo antes de que le den el alta.
Su equipo de trasplantes trabajará con usted antes de que le den el alta para elaborar los planes para su seguimiento médico. Le verán en la clínica para pacientes ambulatorios una semana después del alta.
Productos de alerta médica
Antes de salir del hospital, tendrá que pedir una pulsera o un collar de alerta médica. Su equipo de trasplantes le ayudará. Ejemplos de compañías de productos de alerta médica incluyen MedicAlert® (www.medicalert.org) y ROAD iD (www.roadid.com).
A la pulsera o al collar se le deben grabar las frases “Allogenic stem cell transplant” [Trasplante de células madre alogénicas] e “Irradiated cellular blood components and CMV-safe blood components only” [Solo componentes sanguíneos irradiados y sin riesgo de CMV]. De esa manera, los paramédicos y el personal hospitalario sabrán qué hacer si usted tiene un accidente y no está en condiciones de hablar.
Fase 4: Convalecencia temprana
Esta etapa de la recuperación dura mucho tiempo: desde el alta hasta un año después del trasplante o más. Es importante recordar que, aunque el recuento sanguíneo esté volviendo a la normalidad, su sistema inmunitario aún se encuentra muy inmaduro. Deberá seguir tomando medicamentos y seguir precauciones para mantenerse saludable y prevenir una infección.
Es posible que comience a notar algunas complicaciones, especialmente las que afectan a los órganos. Eso puede suceder incluso si en un principio no hubo complicaciones.
Los plazos que se indican aquí son pautas generales. El equipo de trasplantes puede indicarle los plazos con más exactitud.
Al salir del hospital
Es posible que, aunque se sienta feliz y listo para irse del hospital, también sienta nervios. Es normal tener preocupaciones e inquietudes conforme se acerca la fecha de dejar el hospital. Después de irse, usted y su familia tendrán que hacerse cargo de su cuidado. Lleva tiempo hacer esto sintiéndose seguro y cómodo. Durante las consultas de seguimiento, el trabajador social le ayudará a obtener los servicios que necesite y le brindará apoyo emocional.
Al irse del hospital, le tomará tiempo acostumbrarse a vivir en casa otra vez. Puede que las cosas que tenga que hacer para evitar enfermarse agreguen estrés a su vida. Con el tiempo, se puede volver a tener un sentido de equilibrio y comodidad. Trate de mantener la calma y la confianza lo más que pueda.
La recuperación después del trasplante será gradual. Es probable que por un tiempo no se sienta del modo en que se sentía antes de la enfermedad. Puede que sienta cansancio y debilidad, que tenga menos apetito y que note cambios en el olor y el sabor de las cosas. También le llevará tiempo recuperar la fuerza y volver a hacer las actividades que disfrutaba antes de la enfermedad y el trasplante.
Cómo prevenir infecciones
Normalmente, el sistema inmunitario tarda de 12 a 18 meses en recuperarse del trasplante. Solemos decirle a la gente que el primer año después de un trasplante es como el primer año de vida de un recién nacido. En ese lapso, uno corre el riesgo de contraer infecciones. El equipo de trasplantes controlará su recuento sanguíneo para ver si el sistema inmunitario le funciona bien y para poder indicarle si es necesario modificar las pautas que debe seguir.
Esté atento a los síntomas de infección que se indican a continuación Llame al consultorio del médico de inmediato si presenta alguno:
-
Fiebre de 100.4 °F (38 °C) o más.
- No tome acetaminophen (Tylenol®), a menos que su proveedor de cuidados de la salud se lo indique.
- No es necesario que se tome la temperatura todos los días; sin embargo, si no se siente bien, tómesela regularmente.
- Enrojecimiento de la piel, sudor o escalofríos.
- Tos, estornudos, goteo nasal, dificultad para respirar o molestias en el pecho.
- Enrojecimiento, hinchazón o dolor en la garganta, los ojos, las orejas, la piel, las articulaciones o el abdomen.
- Vista borrosa u otros cambios en su capacidad para ver con claridad.
- Náuseas, vómito o diarrea.
- Orinar con frecuencia, una sensación de ardor al orinar o ambas.
- Irritación en el recto, incluso ardor y dolor.
- Sarpullido.
- Ampollas pequeñas (similares a los fuegos) alrededor de la boca o en cualquier otra parte del cuerpo.
- Problemas para purgar el catéter tunelizado, si todavía tiene uno.
Hasta que el sistema inmunitario le vuelva a la normalidad, los virus pueden infectarlo con más facilidad. Uno de ellos es el virus que causa la varicela y el herpes. Si se expone a la varicela o al herpes, llame de inmediato al médico o al enfermero del trasplante. Deberá someterse a pruebas.
También es posible que los virus que haya tenido en el pasado (como el de la varicela) se reactiven. En muchos casos, eso comienza como un dolor en la piel con espinillas o ampollas llenas de líquido. Si se le forman ampollas, estas podrían ser pequeñas o grandes como la goma de un lápiz. Puede que causen dolor, comezón o ardor. Si tiene cualquiera de esos síntomas, llame enseguida a su médico o enfermero para que lo traten.
En cuanto su sistema inmunitario se recupere, le empezarán a administrar las vacunas que le dieron en la infancia. Ese proceso normalmente empieza aproximadamente 1 año después del trasplante, aunque es el equipo de trasplantes quien determinará cuál es el momento adecuado en su caso.
Hay ciertas precauciones que puede tomar para reducir las probabilidades de contraer una infección. A continuación le ofrecemos algunas pautas que puede seguir.
Higiene personal
Mientras se recupera del trasplante, es muy importante que se mantenga limpio. Eso puede ayudar a prevenir infecciones. Siga las pautas que se indican a continuación.
-
Báñese o dúchese todos los días.
- Utilice un jabón suave como Dove® o Caress®. No utilice Ivory® ni jabón desodorante, Pueden secarle la piel.
- Asegúrese de lavarse las axilas y la ingle.
- Utilice una toallita y una toalla que sean solo para su uso personal.
- Si tiene la piel seca, evite que el agua esté demasiado caliente. Póngase aceite para bebé o un hidratante para piel como Eucerin® o CeraVe®. Póngaselo después de bañarse, mientras la piel aún esté húmeda. Séquese la piel con golpecitos leves con la toalla. No se ponga lociones que contengan alcohol. ya que esos productos dejan la piel más seca.
- El cabello normalmente empieza a crecer unos 3 meses después del trasplante. Es posible que el cabello le salga con una textura distinta. Aunque es poco frecuente, puede haber caída del cabello meses o años después del trasplante.
-
No pase demasiado tiempo bajo la luz directa del sol.
- Tendrá la piel más sensible y podría quemársele con más facilidad después del trasplante. Es posible que los medicamentos que tome contribuyan a eso. Siempre que esté al sol, protéjase la piel con un protector solar que tenga un factor de protección de por lo menos 30. Póngaselo con frecuencia. Si va a pasar 20 minutos o más bajo la luz directa del sol, entonces cúbrase la piel con ropa de algodón y póngase un sombrero que le proteja.
- Permanecer en el sol por mucho tiempo puede reactivar los fuegos (virus del herpes simple) o provocarle EICH de la piel.
- Puede ponerse lentes de contacto, pero límpielos bien antes de ponérselos. No reutilice la solución de limpieza y Asegúrese de tirar las soluciones de limpieza en cuanto caduquen. Si los ojos se le secan, póngase gotas humectantes.
- Puede maquillarse, pero debe comprar productos nuevos después del trasplante.
- Le saldrán uñas nuevas que reemplazarán las anteriores. Eso sucederá gradualmente en el transcurso de 3 a 4 meses después del trasplante. No se haga las manos ni los pies en un salón de belleza mientras el sistema inmunitario aún se esté recuperando. Puede hacerse las manos o los pies en casa usando sus propios utensilios.
- Si todavía tiene un catéter tunelizado, no lo sumerja en el agua al bañarse. Lea el recurso Información sobre el catéter tunelizado para obtener más información.
- No se haga perforaciones ni tatuajes en el cuerpo después del trasplante, ya que eso aumenta el riesgo de padecer hepatitis y otras infecciones. Si tiene alguna inquietud, hable con el médico del trasplante.
Cuidado bucal
Continúe siguiendo las instrucciones en la sección “Cuidado de la boca” hasta que su equipo de trasplantes le diga que puede comenzar a utilizar un cepillo de dientes ultrasuave. Puede cepillarse los dientes con un cepillo ultrasuave si:
- Su recuento absoluto de neutrófilos (ANC) es superior a 500 (a veces llamado 0.5).
- Su recuento de plaquetas es de 20,000 (a veces llamado 20) o más.
Pregunte al médico o dentista en qué momento puede limpiarse con hilo dental y cepillarse los dientes con pasta dental normal.
Si tiene dentadura postiza, debe mantenerla limpia para prevenir infecciones. Todos los días sumérjala en un limpiador de dentaduras de cualquier tipo. Siga las indicaciones del producto y luego enjuáguela bien con agua del grifo. Después del trasplante, es posible que se le tengan que hacer ajustes a la dentadura.
Si alguno de sus medicamentos es un enjuague bucal, quítese la dentadura antes de enjuagarse o hacer buches con él. Eso servirá para que el medicamento funcione mejor y evitará que la boca se le vuelva a infectar. Si siente dolor o molestias en la boca, dígaselo al médico o enfermero.
Puede que tenga sequedad en la boca durante unos 3 a 4 meses o más después del trasplante. No utilice ningún enjuague bucal a base alcohol ni peróxido de hidrógeno que se consigan en tiendas, esos productos secan e irritan la boca. En lugar de ello, use un enjuague suave con agua salada. Para prepararlo, mezcle ½ cucharadita de sal y ½ cucharadita de bicarbonato de sodio en un vaso que contenga 8 onzas o 236 ml de agua. Es posible que su dentista le recomiende otros enjuagues. Las pastillas para chupar o los caramelos sin azúcar también le podrían servir.
Después del trasplante, puede que las glándulas salivales no le funcionen igual de bien para eliminar bacterias de la boca. Eso aumenta el riesgo de que aparezcan caries. Utilice una pasta de dientes con fluoruro. También puede usar un enjuague bucal con fluoruro en cuanto la boca se le haya recuperado por completo y ya no la tenga muy seca. Siga las instrucciones en el frasco del enjuague bucal.
Cuidado del catéter tunelizado
Mantener limpio el catéter tunelizado después de salir del hospital es tan importante como lo era durante su permanencia allí. Si se va a casa con un catéter tunelizado, su enfermero le enseñará a cuidar de él en casa. Tendrá la oportunidad de practicar bajo la supervisión de su enfermero. Lea el recurso Información sobre el catéter tunelizado para obtener más información.
El ambiente de su casa
Mantenga la casa lo más libre de suciedad y polvo que pueda, pero no se vaya al extremo. No vuelva a pintar las paredes ni coloque alfombras nuevas. De hecho, no debe estar cerca de lugares que estén en remodelación o en construcción hasta que el equipo de trasplantes le diga que está bien. Eso incluye los que estén en proceso de remodelación o construcción y los que se hayan terminado en los últimos 3 meses.
Manténgase lejos de lugares húmedos donde podría haber moho, como sótanos con humedad. Puede utilizar un sistema de filtración de aire en casa, aunque no es necesario.
No utilice humidificadores. ya que las bacterias y el moho aparecen con facilidad en ellos. En el invierno, le podría ser de utilidad colocar una olla con agua cerca de una fuente de calor. Cambie el agua todos los días.
En general, trate de no hacer quehaceres como sacudir o pasar la aspiradora durante los primeros 3 meses después del trasplante. Según el grado de energía que tenga, está bien cocinar, lavar los platos y planchar. Mantenga limpio el baño, sobre todo la tina y el inodoro. Use desinfectante de forma periódica. Es mejor que otra persona se encargue de esa tarea.
Lave con esmero los cubiertos, las toallas y la ropa de mesa y cama. No es necesario lavarlos aparte de los del resto de la familia.
- Lave a conciencia todos los tenedores, las cucharas y los cuchillos con agua caliente y detergente para lavavajillas, o bien utilice un lavavajillas.
- Lave las toallas dos veces a la semana y la ropa de cama una vez a la semana. Utilice solamente su toalla y sus toallitas, no las de sus familiares.
Puede tener plantas en la casa. Sin embargo, durante los primeros meses después del trasplante:
- No toque la tierra de las plantas que haya adentro de la casa a menos que se ponga guantes y una mascarilla.
- No toque el agua que haya en un florero. Otra persona debe cambiar el agua de los floreros a diario.
Mascotas y animales
Los animales pueden ser portadores de enfermedades. pueden suponer un mayor riesgo de que usted contraiga una infección mientras su sistema inmunitario se está recuperando. Puede tener una mascota en casa y tocarla, pero lo mejor es que no tenga ningún contacto físico estrecho con ella. Por ejemplo, no se ponga el animal en el regazo, ni toque su saliva ni sus heces. Protéjase de mordidas y rasguños.
No manipule ni cuide aves, lagartos, culebras, tortugas, hámsteres ni otros roedores mientras se recupere. Si tiene un acuario y usted tiene que limpiarlo, póngase guantes para protegerse.
Si tiene gato o perro en la casa, siga las demás pautas que se dan a continuación hasta que reciba otras instrucciones del médico.
- Asegúrese de que su mascota esté al día con sus vacunas y vacunas de refuerzo.
- Pida al veterinario que revise las heces de su mascota todos los años para ver si tiene parásitos.
- Si tiene gato, llévelo cada año a que le hagan análisis de leucemia y toxoplasmosis.
- Hágale a la mascota un tratamiento para las pulgas. Si la mascota camina por zonas boscosas o arboladas, haga que la revisen a diario durante la temporada en que aparecen las garrapatas (de mayo a noviembre), para controlar que no tenga ninguna. Hable con el veterinario sobre el uso de un collar para pulgas y garrapatas.
- No limpie la caja de excrementos del gato ni recoja las heces del perro. Pida a otra persona que lo haga.
- Siempre que se pueda, mantenga a sus mascotas en interiores o dentro de su propiedad. Esto es para evitar que se contagien de enfermedades de otros animales.
- No deje que la mascota se suba a la cama.
Si piensa conseguirse una mascota después del trasplante, es mejor que escoja un perro o un gato sano que tenga más de un año. Llévelo a castrar o esterilizar. Fuera de casa, evite el contacto cercano con los animales de las granjas o zoológicos interactivos.
Familiares y visitas
En lo que respecta a sus familiares, puede tener contacto cercano con ellos. Pero, no se acerque a personas que estén resfriadas o que tengan indicios de enfermedad. Si tiene que estar en la misma habitación que una persona enferma, póngase una mascarilla. Sus familiares y amigos cercanos deben ponerse la vacuna anual contra la gripe.
Puede recibir visitas, pero deben ser grupos pequeños. No socialice con personas que:
- Estén resfriadas.
- Tengan varicela o hayan estado expuestas a la varicela recientemente.
- Recientemente hayan estado expuestas a herpes o a cualquier otro tipo de virus o infección.
- Recientemente hayan recibido una vacuna con un virus vivo (como el de la varicela o la vacuna antirrotavírica). Hay muy pocas vacunas de ese tipo, pero si una de las personas que vive con usted tiene que darse una, hay que avisarle al médico que usted se encuentra inmunodeprimido y vive en la misma casa.
Llame a su médico de inmediato si usted o algún familiar está expuesto a la varicela, al herpes, al sarampión o la rubéola.
Fuera de casa
Salga a caminar de forma regular, pero evite los lugares sucios y los sitios en construcción. Caminar es una excelente manera de recuperar la fuerza y resistencia. No obstante, durante los primeros meses después del trasplante, debe evitar los siguientes lugares en horas en que haya mucha gente:
- Supermercados
- Centros comerciales
- Cines
- Escuelas
- Restaurantes
- Medios de transporte público
- Lugares de adoración religiosa (como iglesias o sinagogas)
Puede asistir a esos lugares en horas en las que haya menos gente.
Evite usar los medios de transporte público (como trenes y autobuses) por al menos 3 meses después del trasplante. Entendemos que tal vez deba tomar un taxi, un vehículo de servicio u otro servicio de transporte (como Access-a-Ride) para venir a las consultas de seguimiento. Si viaja por esos medios, le recomendamos que se ponga una mascarilla.
Cuando haya recuperado la fuerza y esté más activo, puede meterse al mar. Preste atención a las alertas que emita el departamento de salud de su localidad. También puede meterse en piscinas privadas en las que no haya mucha gente. Asegúrese de que el agua de la piscina esté tratada con cloro.
No nade en lagos, ríos ni piscinas que sean muy concurridas hasta que el sistema inmunitario se recupere. No se meta al agua si todavía tiene un catéter tunelizado.
Sangrado
Las plaquetas son células sanguíneas que sirven para formar coágulos y controlar el sangrado. Si su recuento de plaquetas es bajo, usted se encuentra en riesgo de sufrir un sangrado. A muchas personas se les da el alta cuando su recuento de plaquetas es bajo. El cuerpo puede tardar semanas o meses para producir suficientes plaquetas para que sus recuentos regresen a los valores normales. es posible que se le deban hacer transfusiones de plaquetas.
Los cambios en la piel, el sangrado o ambos son indicios de que el recuento de plaquetas es bajo. Un cambio en la piel puede ser el exceso de moretones o petequias. Estas últimas son unos puntos pequeños de color entre morado y rojo que no desaparecen al presionarlos. Es probable que le salgan en la parte inferior de las piernas o en el interior de los tobillos. Si observa muchas petequias, llame al médico. Otro síntoma de que el recuento de plaquetas es bajo es el sangrado de las encías o la nariz.
Si cuando se va del hospital tiene alguno de esos síntomas y estos aumentan en cantidad o en frecuencia, llame al médico. Si no ha tenido ninguno de esos síntomas y luego se presentan de repente, llame al médico: es posible que esto signifique que el recuento de plaquetas se ha modificado.
Si tiene una lesión que sangra, no se asuste. Mantenga la calma y siga las pautas que se brindan a continuación según el tipo de lesión:
- Heridas abiertas: si se corta, póngase una gasa, una toalla o un trapo que estén limpios y secos sobre el corte. Presione firmemente. Mantenga la presión hasta que la hemorragia se detenga. Si el sangrado no se detiene, eleve el sitio de la herida. Por ejemplo, si la cortada es en un brazo o una pierna, elévelos y apóyelos sobre algo. Aplique hielo a la herida y llame a su médico.
- Sangrado por la nariz: si sangra por la nariz, siéntese e inclínese ligeramente hacia el frente. No incline la cabeza hacia atrás. Apriétese el puente de la nariz con firmeza con el pulgar y el índice durante al menos 10 minutos sin soltar. Si el sangrado no se detiene, siga apretándose la nariz. Póngase una bolsa pequeña con hielo en el puente de la nariz hasta que la hemorragia se detenga. Si el sangrado continúa más de 30 minutos, llame al médico.
-
Accidentes: si tiene un accidente, puede que necesite sangre o hemoderivados, que se tienen que irradiar a 3000 rads. Eso se hace para evitar que la sangre de una transfusión provoque EICH.
- Use los productos de alerta médica en todo momento. De esa manera, el médico que le atienda se enterará de esa información. Lea la sección “Productos de alerta médica” para obtener más información sobre qué escribir en estos productos.
- Si ingresa en otro hospital, pida al médico que llame enseguida a MSK para pedir pautas sobre los hemoderivados.
Si su recuento de plaquetas está por debajo de 50,000 (50), siga las pautas que se brindan a continuación:
- Aféitese con una afeitadora eléctrica.
- Utilice un cepillo de dientes de cerdas suaves o un irrigador bucal (como WaterPic®) para evitar que le sangren las encías. No utilice hilo dental.
- No tome aspirin, productos que la contengan, ni medicamentos semejantes a ella, como ibuprofen (Advil®) o naproxen (Aleve®). Para obtener más información, lea la sección “Medicamentos comunes que se deben evitar”.
- No se suene la nariz con mucha fuerza.
- Si tiene estreñimiento, llame al médico. Es posible que deba comer más fibra o tomar un laxante emoliente.
- Evite realizar actividades o deportes que puedan causar lesiones. Si tiene preguntas o inquietudes en cuanto a esto, hable con el médico.
De vuelta a sus actividades
Actividades diarias
El tiempo que toma recuperarse de un trasplante varía. A la mayor parte de las personas les lleva unos 3 meses, mientras que a otras les puede llevar más o menos.
En el tiempo que transcurre después de un trasplante, las células se recuperan y crecen. Las células de la boca, el estómago, los intestinos, el cabello y los músculos vuelven a crecer. Eso requiere calorías y energía. Es posible que usted sienta más cansancio del que esperaba. Recuerde que es normal sentir fatiga y debilidad. Es de esperar que cada semana recupere más fuerza.
Alrededor del 3.er mes después de su trasplante, el cabello le empezará a crecer con más rapidez. Es posible que se sienta lo suficientemente bien como para volver a su nivel normal de actividad. A partir de ese momento, es probable que se sienta cada vez mejor. Sin embargo, en la mayoría de los casos, los primeros 2 o 3 meses y hasta el primer año después del trasplante sigue siendo un tiempo de recuperación.
Ejercicio
A la mayoría de las personas les lleva un tiempo recuperar la fuerza, así que podría servirle seguir un plan de ejercicio regular. Al comenzar a ejercitarse, comience con ejercicios sencillos. Su fisioterapeuta puede ayudarle a determinar qué tipo de ejercicio es adecuado para usted. Cuando se sienta listo, pregunte al médico cómo hacer para incrementar el ejercicio.
No practique deportes de contacto ni esquí hasta tener un recuento de plaquetas superior a 100,000.
Pasatiempos
En algunos pasatiempos, como el trabajo en madera, la pintura y la construcción de modelos a escala, se utilizan productos que pueden ser tóxicos. Trabaje siempre en lugares donde haya suficiente aire fresco. Mantenga abiertas las ventanas. Utilice pinturas y cola que no sean tóxicas. Si tiene preguntas o inquietudes sobre la reanudación de sus pasatiempos, hable con el médico.
El regreso a la escuela o al trabajo
Lo más pronto que puede volver a la escuela o al trabajo es unos 4 meses después del trasplante. Ese período puede variar de una persona a otra y depende de varios aspectos. Algunas personas pueden sentirse en condiciones de volver enseguida, mientras que otras sienten preocupación por haber estado apartados durante tanto tiempo. Tal vez le ayude comenzar lentamente. Por ejemplo, comience con un horario de media jornada o de 3 días a la semana. La mayoría de las personas nos dice que pensar en la posibilidad de volver es casi más difícil que hacerlo.
Retomar el estilo de vida habitual puede ser una transición difícil. Algunas personas han dicho que las afecta el cambio de aspecto, por ejemplo, la caída del cabello. Otras tienen problemas para concentrarse o permanecer concentradas. Muchas no logran seguir el ritmo que llevaban anteriormente. El equipo de trasplantes está a su disposición para hablar con usted sobre el regreso a la escuela o al trabajo. Puede hablar con un trabajador social, un enfermero, un psiquiatra o con su médico. Nosotros podemos ayudarle a buscar maneras para que la transición sea más fácil.
Viajes
Durante los primeros 100 días después de su trasplante, evite alejarse más de alrededor de 1 hora de MSK.
Si piensa viajar en avión, hable con el equipo de trasplantes, ya que debe tener un recuento de plaquetas lo suficientemente alto para viajar por aire de forma segura.
Si tiene planes de viajar fuera del país durante los primeros 2 años después del trasplante, hable con el equipo de trasplantes. Es posible que le recomienden que consulte a un experto en medicina de viaje para reducir el riesgo de contraer una infección mientras esté en el extranjero, según el destino al que vaya a viajar.
Salud sexual
Antes de irse del hospital, hable con el médico sobre cómo retomar la actividad sexual. Es importante que usted y su pareja reciban respuestas a las preguntas que tengan. Si surgieran otras preguntas, las puede plantear en las consultas de seguimiento.
Cómo protegerse durante la actividad sexual
Tome las siguientes precauciones hasta que el médico le indique que su recuento sanguíneo y su sistema inmunitario se han recuperado:
- No tenga relaciones sexuales en las que haya penetración o contacto con membranas mucosas mientras sus recuentos sanguíneos sean bajos (un recuento de plaquetas inferior a 50,000). Eso abarca sexo vaginal, oral y anal, o introducir dedos, vibradores u otros juguetes sexuales en la vagina o el ano.
- Utilice condones de látex cada vez que practique sexo vaginal, oral o anal.
- Colóquese un dispositivo de barrera (un condón o un preservativo bucal) siempre que haya la posibilidad de que las secreciones vaginales o el semen de su pareja le ingresen en la boca.
- Evite las actividades sexuales que podrían suponer que la boca tuviera contacto con las heces.
- Evite las relaciones sexuales en las que haya contacto con membranas mucosas si usted o su pareja tienen o creen tener una infección genital.
Durante ese tiempo, puede practicar con su pareja otras formas de mostrar afecto, como abrazarse, acurrucarse, acariciarse y besarse la piel.
Para obtener información sobre la actividad sexual durante el tratamiento y después de este, lea los siguientes recursos:
La Sociedad Americana contra el Cáncer (ACS) también publica recursos sobre la sexualidad después del tratamiento contra el cáncer. Los puede obtener gratis en la oficina local o en el sitio web de la ACS, por medio de los siguientes enlaces:
-
El sexo y el hombre con cáncer (Sex and the Man With Cancer)
www.cancer.org/treatment/treatments-and-side-effects/physical-side-effe… -
El sexo y la mujer con cáncer:
www.cancer.org/treatment/treatments-and-side-effects/physical-side-effe…
Información para mujeres
Es posible que después del trasplante usted tenga:
- Menos períodos menstruales
- Ningún peíodo menstrual
- Sequedad y molestias vaginales
Hable con el médico del Servicio de Trasplante de Médula Ósea (BMT) antes de usar los productos que se indican a continuación.
Los hidratantes vaginales son productos que contribuyen a aliviar la sequedad y las molestias vaginales. No contienen hormonas, se venden sin receta y están disponibles en la mayoría de las farmacias o a través de Internet. Algunos ejemplos son las cápsulas líquidas de vitamina E, Replens®, Hyalo GYN® y K-Y® Brand LIQUIBEADS™.
Los lubricantes vaginales normalmente vienen en forma de líquido o de gel. Se utilizan como complemento de la lubricación natural de la mujer y reducen la sequedad y el dolor durante la actividad sexual. Puede utilizar estos lubricantes para que la actividad sexual le sea más cómoda y placentera. Algunos ejemplos son Astroglide®, K-Y® Jelly y Pjur® Woman Bodyglide (un lubricante a base de silicona). Para obtener más información, lea el recurso Cómo mejorar la salud vulvovaginal.
Según el tratamiento que siga, es posible que los ovarios le funcionen de forma diferente. Eso puede reducir los niveles de estrógeno. Puede que el médico le recomiende que tome suplementos de estrógeno después del trasplante.
Si necesita ayuda o apoyo en relación con estos temas, su médico le puede derivar a un especialista en nuestro Programa de Medicina Sexual Femenina y Salud de la Mujer. También puede llamar directamente al programa al 646-888-5076.
Información para hombres
Algunos hombres sienten menos deseo sexual después de su trasplante. Esto podría afectar su relación. No obstante, a medida que recupere la fuerza y aumente su nivel de actividad, esto también cambiará.
Algunos hombres también tienen disfunción eréctil después de su trasplante. Ese problema se puede tratar con medicamentos como sildenafil citrate (Viagra®) o tadalafil (Cialis®). Existen otras maneras de tratar la disfunción eréctil. El médico puede derivarlo a un especialista del Programa de Medicina Sexual y Reproductiva Masculina. También puede llamar directamente al programa al 646-888-6024.
Consumo de alcohol y tabaquismo
Después de un trasplante, los órganos necesitan tiempo para recuperarse. El alcohol puede ser dañino para el hígado y la médula ósea que se está recuperando. Los daños pueden ser peores si toma medicamentos que pueden afectar el hígado. No consuma alcohol hasta que el médico le diga que pueda hacerlo.
Nunca fume:
- Cigarrillos
- Puros
- Marihuana
- Otros productos del tabaco
El hacerlo puede causarle una grave infección en los pulmones. También puede aumentar el riesgo de padecer un segundo cáncer. MSK cuenta con especialistas que pueden ayudarle a dejar de fumar. Para obtener más información sobre nuestro Programa de Tratamiento del Tabaquismo, llame al 212-610-0507 o visite www.mskcc.org/cancer-care/counseling-support/tobacco-treatment.
Seguimiento médico
Sus consultas de seguimiento se programarán antes de que reciba el alta. En general, tendrá consultas por lo menos 1 o 2 veces por semana durante los primeros 3 meses después de su trasplante. Después de ese período, las citas se harán más espaciadas siempre y cuando usted esté evolucionando bien.
Antes de ir a sus citas, haga una lista de todos los medicamentos que tenga que reponer. Si alguno se le va a terminar antes de la consulta de seguimiento, dígaselo al médico antes de la cita. En la consulta le darán recetas que tendrá que utilizar en MSK o en su farmacia local.
Si toma medicamentos inmunosupresores, no tome la dosis matutina los días en que tenga la consulta de seguimiento, a menos que el médico le dé otras instrucciones. Traiga la dosis a la cita. Durante la cita, le extraerán sangre para ver qué cantidad del fármaco se encuentra en ella. Luego, un integrante del personal le dirá que tome el medicamento.
Cuando venga a la clínica para las consultas de seguimiento, póngase siempre una mascarilla quirúrgica. Traiga una lista de todos los medicamentos que toma y de sus correspondientes dosis. A algunas personas les resulta útil traer una lista de las preguntas que les han surgido desde la última consulta.
Le harán análisis de sangre para controlar el recuento sanguíneo, el nivel de electrolitos y el funcionamiento del hígado y los riñones. Cada tantos meses se le hará una aspiración de médula ósea. Estas se suelen hacer 1, 3, 6, 12 y 24 meses después del trasplante. De ser necesario, es posible que le controlen la médula ósea con mayor frecuencia o durante un período más prolongado después del trasplante. Mediante los exámenes de médula ósea se obtiene información acerca de la salud y el desarrollo de esta.
Si a usted lo sometieron a un trasplante debido a una leucemia aguda, es posible que se le tengan que hacer punciones lumbares. Esto ocurre especialmente en el caso de las personas que tuvieron leucemia en el líquido cefalorraquídeo o que tienen alto riesgo de padecerla. Mediante la punción lumbar, el médico puede administrarle más quimioterapia en el líquido cefalorraquídeo después del trasplante. Esta también se puede administrar mediante un depósito Ommaya, si usted tiene uno.
Es posible que necesite tratamientos por vía IV como antibióticos y transfusiones de sangre. Si así fuere, su médico o enfermero le dirán por cuánto tiempo y con qué frecuencia los necesitará. Esas citas normalmente se programarán para los mismos días que las consultas de seguimiento.
En algún momento después de su trasplante, es probable que le deriven a nuestra clínica de Sobrevivencia BMT. Allí, tendrá una consulta con un NP de sobrevivencia. Un NP de sobrevivencia es parte de su equipo de trasplantes que trabaja en estrecha colaboración con los médicos y los enfermeros para ayudarlo a recuperarse. Este NP también se comunicará directamente con su proveedor de atención primaria para que la información sobre su trasplante esté incluida en la atención médica general que se le brinda.
Cuidado dental
Después de que se recupere del trasplante, vaya al dentista a hacerse un control de rutina. Si hay que hacerle un procedimiento dental extenso, pregúntele al médico del trasplante lo que debe hacer. Le dirán cuándo es seguro retomar la atención dental con su dentista.
Dígale al médico o al dentista si:
- Ha tomado los medicamentos pamidronate (Aredia®) o zoledronic acid (Zometa®)
- Tiene endurecimiento de mandíbula
- Tiene dolor de muelas
- Decoloración en la línea de las encías
- Encías hundidas
Medicamentos comunes que se deben evitar
No tome aspirin, medicamentos que la contengan ni medicamentos antiinflamatorios no esteroideos (NSAID) hasta que su médico le dé otras instrucciones. Para ver una lista de esos medicamentos, lea el recurso Cómo comprobar si un medicamento o suplemento contiene aspirin, otros NSAID, vitamina E o aceite de pescado.
Fíjese en la etiqueta de todos los medicamentos sin receta que piense tomar, para asegurarse de que no contengan los ingredientes que debe evitar. Si no tiene garantías de que un medicamento sea seguro, pregunte a su equipo de trasplantes.
No tome ningún suplemento herbal ni remedios caseros sin hablar primero con el equipo del trasplante.
Fase 5: Convalecencia tardía
Posibles complicaciones a largo plazo
En la sección “Posibles complicaciones tempranas”, analizamos los problemas que pueden surgir con los riñones, el hígado, el corazón y los pulmones. Otros sistemas de órganos, por ejemplo el sistema endocrino, también pueden verse afectados.
El sistema endocrino produce hormonas. Es posible que este no vuelva a la normalidad después del trasplante. Le harán análisis de sangre y exámenes para controlarle los niveles de hormonas. Algunas personas tienen hipotiroidismo (una tiroides poco activa) después de la radioterapia o simplemente como parte del envejecimiento. Si usted tiene hipotiroidismo, deberá tomar medicamentos para complementar lo que su tiroides no puede producir.
Se le realizará un seguimiento en nuestra clínica de sobrevivencia después del trasplante y se le controlará de cerca para detectar cualquier efecto secundario tardío que pueda tener. Se repetirán algunas de las pruebas que se le hicieron como parte de su evaluación previa al trasplante, incluido un ECG, un ecocardiograma y pruebas de la función pulmonar. Le controlaremos para detectar cualquier disfunción de la tiroides, evidencia de una deficiencia hormonal y cualquier indicio de osteoporosis (pérdida ósea).
Pueden presentarse problemas de salud como la disfunción tiroidea o la pérdida ósea en cualquier persona, incluidas las que no se sometieron a un trasplante, pero queremos monitorearle de cerca y mantenerle en buen estado.
Otras posibles complicaciones (poco frecuentes)
Fallo o rechazo del injerto
Las células madre trasplantadas a veces no crecen de manera exitosa dentro del cuerpo. Esto se llama fallo del injerto. El rechazo del injerto significa que su sistema inmunitario ha rechazado las células madre nuevas. Recibirá tratamientos antes del trasplante para evitar que esto suceda.
El riesgo de rechazo del injerto dura aproximadamente de 2 a 4 semanas después del trasplante. Ocasionalmente, puede ocurrir un fallo del injerto más tarde después del trasplante. Si esto sucede, una opción puede ser obtener más células madre del donante, si están disponibles. Esto se llama un “refuerzo”. Su médico analizará con usted las opciones de tratamiento si esto ocurre.
Recaída
A muchas personas les preocupa que el cáncer regrese. Su riesgo es más alto si se sometió al trasplante cuando se encontraba en un estadio avanzado de la enfermedad o no estaba en remisión. Su médico le hará un seguimiento de cerca para observar cualquier indicio de recaída.
Seguimiento médico continuo
Vacunación
Después del trasplante, perderá toda la protección que le brindaban las vacunas que recibió en su infancia. Todas las personas que tienen un trasplante de células madre reciben vacunas infantiles una vez que su sistema inmunitario se ha recuperado. Esto generalmente ocurre aproximadamente 1 año después del trasplante.
Una vez que sea seguro para usted recibir las vacunas, su equipo de trasplantes las planificará. Puede recibir las vacunas en MSK, o bien su NP (enfermero practicante) puede darle a su proveedor de cabecera una lista de las vacunas recomendadas. Tenga en cuenta que a veces es difícil para los proveedores de cabecera conseguir las vacunas, así que es posible que deba recibirlas en MSK. Recibirá solo vacunas inactivadas primero, y si responde a ellas, recibirá vacunas parcialmente inactivadas, como para el sarampión y el herpes.
Exámenes de la vista
Es posible que padezca de cataratas si recibió radioterapia o una dosis alta de esteroides. Consulte a un oculista si tiene alguno de los siguientes síntomas:
- Visión nublada, borrosa, brumosa u opaca
- Cambios en la forma en que ve los colores
- Problemas para conducir por la noche, como ver un resplandor de las luces de los vehículos que vienen de frente
- Problemas de resplandor durante el día
- Visión doble
Puede que solo necesite que le receten otros anteojos o lentes de contacto. Asegúrese de decirle al óptico o al oculista del tratamiento que recibió.
Trate de esperar por lo menos 3 meses después de su trasplante antes de obtener una nueva receta para anteojos o lentes de contacto. Su visión puede cambiar durante el proceso de recuperación.
Recursos educativos
En esta sección se ofrecen los recursos educativos que se mencionan en esta guía. Puede encontrarlos en línea, o puede pedírselos a un integrante de su equipo de trasplantes. También puede buscar más materiales educativos en el sitio web de educación para pacientes y cuidadores, www.mskcc.org/pe.
- Información sobre el catéter tunelizado
- Voluntades anticipadas para personas con cáncer y sus seres queridos
- Recolección periférica de células madre sanguíneas de donantes alogénicos
- Información sobre la recolección de médula ósea
- El crecimiento de la familia después del tratamiento contra el cáncer: información para personas nacidas con testículos
- ¡Llámenos! ¡No se caiga!
- Cómo comprobar si un medicamento o suplemento contiene aspirin, otros NSAID, vitamina E o aceite de pescado
- Sobre la comunicación con su equipo de atención: cuándo hacer una llamada o usar MSK MyChart
- Conservación de la fertilidad antes del tratamiento contra el cáncer: Opciones para personas nacidas con ovarios y útero
- Información sobre la transfusión de sangre
- La caída del cabello y el tratamiento contra el cáncer
- Higiene de manos y prevención de infecciones
- Cómo mejorar la salud vulvovaginal
- Alimentación apropiada después de su trasplante de células madre
- El sexo y el tratamiento contra el cáncer
- La salud y la intimidad sexual
- Cómo cuidar la piel durante la radioterapia
- Bancos de esperma
Learn about our Health Information Policy.
