This guide will help you get ready for your thoracotomy (THOR-uh-KAH-toh-mee) surgery at MSK Kids. It will also help you know what to expect as you recover.
Use this guide as a source of information in the days leading up to your surgery. Bring it with you on the day of your surgery. You and your care team will use it as you learn more about your recovery.
In this resource, the words “you” and “your” mean you or your child.
About your thoracotomy surgery
The word “thoracic” refers to your thorax, which is your chest (see Figure 1). Your thorax contains your heart and lungs.
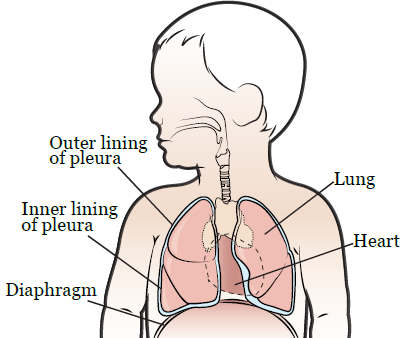
You have 2 lungs, 1 on each side of your chest. Your lungs are made up of lobes. Your left lung has 2 lobes and your right lung has 3 lobes. Your lungs are surrounded by 2 thin layers of tissue called the pleura.
A thoracotomy is a surgical incision (cut) into your chest. It’s done when you’re having surgery on or near one of your lungs.
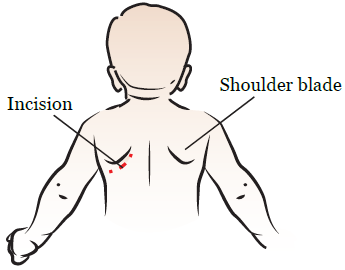
During your thoracotomy, your surgeon will make an incision on one side of your back below your shoulder blade (see Figure 2). The side your incision is on depends on which lung is being operated on.
Before your thoracotomy surgery
This section will help you get ready for your surgery. Read it when your surgery is scheduled. Refer to it as your surgery gets closer. It has important information about what to do to get ready.
As you read this section, write down questions to ask your healthcare provider.
Getting ready for surgery
You and your care team will work together to get ready for your surgery. Help us keep you safe by telling us if any of these things apply to you, even if you’re not sure.
You may need to follow special instructions before surgery based on the medicines and supplements you take. If you do not follow those instructions, your surgery may be delayed or canceled.
-
I take any prescription medicines. A prescription medicine is one you can only get with a prescription from a healthcare provider. Examples include:
- Medicines you swallow.
- Medicines you take as an injection (shot).
- Medicines you inhale (breathe in).
- Medicines you put on your skin as a patch or cream.
- I take any over-the-counter medicines, including patches and creams. An over-the-counter medicine is one you can buy without a prescription.
- I take any dietary supplements, such as herbs, vitamins, minerals, or natural or home remedies.
- I have a pacemaker, automatic implantable cardioverter-defibrillator (AICD), or other heart device.
- I have had a problem with anesthesia (A-nes-THEE-zhuh) in the past. Anesthesia is medicine to make you sleep during a surgery or procedure.
- I’m allergic to certain medicines or materials, including latex.
- I’m not willing to receive a blood transfusion.
- I use recreational drugs, such as marijuana.
About sleep apnea
Sleep apnea is a common breathing problem. If you have sleep apnea, you stop breathing for short lengths of time while you’re asleep. The most common type is obstructive sleep apnea (OSA). With OSA, your airway becomes fully blocked during sleep.
OSA can cause serious problems during and after surgery. Tell us if you have or think you might have sleep apnea. If you use a breathing device, such as a CPAP machine, bring it on the day of your surgery.
Using MSK MyChart
MSK MyChart (mskmychart.mskcc.org) is MSK’s patient portal. You can use it to send and read messages from your care team, view your test results, see your appointment dates and times, and more. You can also invite your caregiver to make their own account so they can see information about your care.
If you do not have an MSK MyChart account, you can sign up at mskmychart.mskcc.org. You can also ask a member of your care team to send you an invitation.
If you need help with your account, call the MSK MyChart Help Desk at 646-227-2593. They are available Monday through Friday between and (Eastern time).
About your Goals to Discharge Checklist
After your surgery, you’ll focus on getting well enough to leave the hospital. We’ll send a Goals to Discharge Checklist to your MSK MyChart account to help you track how you’re doing.
You can use your Goals to Discharge Checklist to see the goals you need to meet before leaving the hospital. You can also update your progress throughout the day. Your updates send alerts to your surgical team about your progress.
To learn more, read Frequently Asked Questions About the Goals to Discharge Checklist.
About Enhanced Recovery After Surgery (ERAS)
ERAS is a program to help you get better faster after your surgery. It’s important to do certain things before and after your surgery as part of the ERAS program.
Before your surgery, make sure you’re ready by:
- Reading this guide. It will help you know what to expect before, during, and after your surgery. If you have questions, write them down. You can ask your healthcare provider at your next visit or call their office.
- Exercising and following a healthy diet. This will help get your body ready for your surgery.
After your surgery, help yourself recover more quickly by:
- Reading your recovery pathway. This is an educational resource your healthcare provider will give you. It has goals for your recovery. It will help you know what to do and expect each day.
- Starting to move around as soon as you can. The sooner you get out of bed and move, crawl, or walk, the quicker you can get back to your usual activities.
Presurgical testing
You’ll have a presurgical testing (PST) or pediatric presurgical testing (PPST) appointment before your surgery. You’ll get a reminder from your surgeon’s office with the appointment date, time, and location. Visit www.msk.org/parking for parking information and directions to all MSK locations.
You can eat and take your usual medicines the day of your appointment.
It’s helpful to bring these things to your appointment:
- A list of all the medicines you’re taking, including prescription and over-the-counter medicines, patches, and creams.
- Results of any medical tests done outside of MSK in the past year, if you have them. Examples include results from a cardiac stress test, echocardiogram, or carotid doppler study.
- The names and telephone numbers of your healthcare providers.
You’ll meet with an advance practice provider (APP) during your appointment. They work closely with your surgical team.
Your APP will review your medical and surgical history with you. You may have tests to plan your care, such as:
- An electrocardiogram (EKG) to check your heart rhythm
- A chest X-ray
- Blood tests
Your APP may recommend you see other healthcare providers. They’ll also talk with you about which medicines to take the morning of your surgery.
About the Pediatric Pain & Palliative Care Team (PACT)
The Pediatric Pain & Palliative Care Team (PACT) is a team of doctors and NPs who support children and families facing serious illnesses at MSK Kids.
The goal of palliative care is to help you and your family during your treatment. We help you with physical, mental, social, and spiritual challenges. Palliative care is important and helpful for everyone: All ages, stages of illness, and if you’re in the hospital or an outpatient.
PACT respects your choices, values, and beliefs. We encourage you and your family to be active in making decisions about your goals and plans of care. We’ll work together with all members of your care team. Our goal is to make sure you and your family have the support you need to live as well as possible.
About the Integrative Medicine Service
MSK’s Integrative Medicine Service offers help with discomfort and relaxation and improves your overall well-being. Our specialists are trained and certified in integrative health practices, such as:
- Massage therapy
- Music therapy
- Dance therapy
- Yoga
- Meditation
- Mind-body fitness
- Acupuncture
During your first Integrative Medicine visit, an Integrative Medicine Specialist will talk with you about the integrative medicine services available at MSK. They’ll also talk with you about:
- Different types of integrative medicine and holistic techniques.
- How to make use of these therapies during your stay.
- How they can help you and your family before surgery and during recovery.
Help your body get ready for surgery
You can recover faster and easier if you help your body be in its best shape for your surgery. This section has examples of things you can do to get your body ready for surgery. Your care team will help you decide which activities are best for you.
Practice breathing and coughing
Practice taking deep breaths and coughing before your surgery. You can do this by:
- Walking around or playing.
- Blowing bubbles or blowing a tissue in the air.
- Using your incentive spirometer, if your care team gave you one.
Move around and be active
Try to do physical activity every day. Examples include walking, swimming, or biking. MSK also offers free virtual classes for all ages that can help you be active. Ask your healthcare provider for more information.
Practice meditation and mindfulness
Mindful breathing, meditation, yoga, movement practice, massage, and acupressure techniques can support you as you get ready for surgery.
Our Integrative Medicine and Wellness Service videos can help you find the right activities to add to your routines before surgery. Visit www.msk.org/integrative-medicine-multimedia to find the videos. You can also visit www.msk.org/meditation to see guided meditation videos made by our expert mind-body specialists.
Follow a healthy diet
An MSK Kids clinical dietitian nutritionist can talk with you about how to get ready for surgery. You can learn how to make sure your nutrition is the best it can be.
If you’re getting other cancer treatments before your surgery, they can cause taste changes, appetite loss, and trouble digesting food. This can make it hard to eat enough food, which can lead to weight loss. Your outpatient MSK Kids clinical dietitian nutritionist can work with you to make a plan that helps with eating challenges.
It’s also helpful to follow these general guidelines:
- Have small, frequent meals. For example, have a half-sized meal every 2 to 3 hours. Aim for 6 to 8 small meals a day instead of 3 large meals.
- Make and follow a meal schedule. Don’t wait to eat until you’re hungry. Put the schedule in a place for everyone to see.
- Keep your favorite go-to foods in your home where you can get to them easily.
- Buy single-serving food items that you can eat easily, such as drinkable yogurt smoothies or cheese sticks.
-
Cook in batches so you have leftovers.
- Keep 1 extra serving in your refrigerator for the next day, but not longer.
- Freeze the other extra servings. When you’re ready to use a serving, thaw it in the refrigerator or microwave, not on the kitchen counter. Then reheat it until it’s steaming hot.
- Include many different food groups and food types in your diet, unless your doctor or clinical dietitian nutritionist tells you not to.
- Sometimes drinking is easier than eating. Try getting more calories from liquids than solid foods. For example, have milkshakes or nutritional supplements such as PediaSure® or Carnation Breakfast Essentials®.
- Keep your dining experience enjoyable, with no stress. Try having family mealtimes or group snack times with family.
- Think of your nutrition as being just as important as your medicines.
Remember to choose foods that are high in calories and protein. Talk with your MSK Kids clinical dietitian nutritionist about foods that work best based on what you like or your meal patterns.
Have a carbohydrate drink on the morning of your surgery
One of your healthcare providers will give you a bottle of CF (Preop)® or Ensure® Pre-Surgery to drink the morning of your surgery. These are carbohydrate drinks that make fasting (not eating) before surgery less stressful for your body. This helps you heal and recover better after surgery.
Meet with other healthcare professionals, if needed
MSK has many different healthcare professionals who can help you before, during, and after your cancer treatment.
- Social workers can help you cope with the emotional, social, and physical effects of a cancer diagnosis. Our social workers provide counseling and practical assistance. They help families cope with their child’s disease, improve communication with family and friends, share information on community resources, and help adjust to medical treatment.
- Child life specialists are trained professionals who are experts in human growth and development. If you’re worried or stressed about your procedure, they can help you plan ways to be more comfortable and relaxed. MSK’s child life specialists have a variety of backgrounds and interests, including education, psychology, fine arts, and art therapy. Together, our skills and certifications offer a full range of child life services that educate and empower patients and their families during an illness.
- Counselors and therapists can meet with you and your family members and provide counseling for emotional problems related to coping with cancer. MSK’s counseling center also has support groups that meet regularly.
Your healthcare provider may offer you a referral to these services. You can also ask for a referral if you’re interested.
Talk with your social worker about housing, if needed
The Ronald McDonald House provides temporary housing for out-of-town pediatric cancer patients and their families.
MSK also has arrangements with several local hotels and housing facilities that may give you a special lower rate. Your social worker can talk with you about your options and help you make reservations. You can also call 212-639-8315 to talk with the Pediatric Patient Services Coordinator.
Fill out a Health Care Proxy form, if needed
If you’re age 18 or older and have not already filled out a Health Care Proxy form, we recommend you do now. If you already filled one out or have any other advance directives, bring them to your next appointment.
A health care proxy is a legal document. It says who will speak for you if you cannot communicate for yourself. This person is called your health care agent.
- To learn about health care proxies and other advance directives, read Advance Care Planning for People With Cancer and Their Loved Ones.
- To learn about being a health care agent, read How to Be a Health Care Agent.
Talk with a member of your care team if you have questions about filling out a Health Care Proxy form.
Tell us if you’re sick
If you get sick before your surgery, call the healthcare provider who scheduled your surgery. This includes a fever, cold, sore throat, or the flu.
7 days before your surgery
Follow your healthcare provider’s instructions for taking aspirin
Aspirin can cause bleeding. If you take aspirin or a medicine that has aspirin, you may need to change your dose or stop taking it 7 days before your surgery. Follow your healthcare provider’s instructions. Do not stop taking aspirin unless they tell you to.
To learn more, read How To Check if a Medicine or Supplement Has Aspirin, Other NSAIDs, Vitamin E, or Fish Oil.
Stop taking vitamin E, multivitamins, herbal remedies, and other dietary supplements
Vitamin E, multivitamins, herbal remedies, and other dietary supplements can cause bleeding. Stop taking them 7 days before your surgery. If your healthcare provider gives you other instructions, follow those instead.
To learn more, read Herbal Remedies and Cancer Treatment.
Have imaging scans, if needed
You’ll need to have imaging scans to help your healthcare providers plan your surgery. If you have them done somewhere other than MSK, your healthcare provider may ask you to bring the disc with copies of the imaging scans to one of your appointments.
2 days before your surgery
Stop taking nonsteroidal anti-inflammatory drugs (NSAIDs)
NSAIDs, such as ibuprofen (Advil® and Motrin®) and naproxen (Aleve®), can cause bleeding. Stop taking them 2 days before your surgery. If your healthcare provider gives you other instructions, follow those instead.
To learn more, read How To Check if a Medicine or Supplement Has Aspirin, Other NSAIDs, Vitamin E, or Fish Oil.
1 day before your surgery
Note the time of your surgery
A staff member will call you after the day before your surgery. If your surgery is scheduled for a Monday, they’ll call you the Friday before. If you do not get a call by , call 212-639-7002.
The staff member will tell you what time to get to the hospital for your surgery. They’ll also remind you where to go.
Visit www.msk.org/parking for parking information and directions to all MSK locations.
Shower or bathe with a 4% chlorhexidine gluconate (CHG) solution antiseptic skin cleanser, such as Hibiclens®
4% CHG solution is a skin cleanser that kills germs for 24 hours after you use it. Showering or bathing with it before your surgery will help lower your risk of infection after surgery.
Your healthcare provider will give you a bottle of 4% CHG solution during one of your appointments before surgery. You can also buy it at your local pharmacy without a prescription. Shower or bathe with it the night before or the morning of your surgery.
- Wash your hair with your usual shampoo and conditioner. Rinse your head well.
- Wash your face and genital (groin) area with your usual soap. Rinse your body well with warm water.
- Open the 4% CHG solution bottle. Pour some into your hand or a clean washcloth.
- Move away from the shower stream. Rub the 4% CHG solution gently over your body from your neck to your feet. Do not put it on your face or genital area.
- Move back into the shower stream to rinse off the 4% CHG solution. Use warm water.
- Dry yourself off with a clean towel.
Do not put on any lotion, cream, deodorant, makeup, powder, perfume, or cologne after your shower.
Instructions for eating
Stop eating at midnight (12 a.m.) the night before your surgery or procedure. This includes hard candy and gum.
Your healthcare provider may have given you different instructions for when to stop eating. If so, follow their instructions. Some people need to fast (not eat) for longer before their surgery or procedure.
The morning of your surgery
Instructions for drinking
You can keep drinking formula, breastmilk, and clear liquids after midnight. Follow the instructions in the table below. It’s OK to brush your teeth and take your medicines with a small sip of water.
| Type of liquid | Amount to drink | When to stop |
|---|---|---|
| Formula |
| Stop drinking formula 6 hours before your arrival time. |
| Breastmilk |
| Stop drinking breastmilk 4 hours before your arrival time. |
| Clear liquids such as water, fruit juice without pulp, carbonated (fizzy) drinks, tea without milk, and coffee without milk |
| Stop drinking clear liquids 2 hours before your arrival time. |
Finish the carbohydrate drink your healthcare provider gave you 2 hours before your arrival time. Your healthcare provider will tell you the amount to drink.
Stop drinking 2 hours before your arrival time. This includes formula, breastmilk, water, and other clear liquids.
Take your medicines as instructed
A member of your care team will tell you which medicines to take the morning of your surgery. Take only those medicines with a sip of water. Depending on what you usually take, this may be all, some, or none of your usual morning medicines.
Starting 2 hours before your surgery, do not take any medicines.
Things to remember
- If you wear contact lenses, wear your glasses instead. Wearing contact lenses during surgery can damage your eyes.
- Do not wear any metal objects. Take off all jewelry, including body piercings. The tools used during your surgery can cause burns if they touch metal.
- Do not wear any lotion, cream, deodorant, makeup, powder, perfume, or cologne.
What to bring
- 1 comfort item, such as a blanket or teddy bear.
- 1 or 2 portable electronic devices, such as a smartphone or tablet, and their chargers.
- All the medicines you’re taking, including prescription and over-the-counter medicines, supplements, patches, and creams.
- Your incentive spirometer, if you have one.
- Your Health Care Proxy form and other advance directives, if you filled them out.
- This guide. You’ll use it to learn how to care for yourself after surgery.
Once you’re in the hospital
When you get to the hospital, take the B elevator to the 6th floor (the PSC) or the 9th floor (the PACC). Check in at the desk in the waiting room.
Many staff members will ask you to say and spell your name and birth date. This is for your safety. People with the same or a similar name may be having surgery on the same day.
We’ll give you a hospital gown, robe, and nonskid socks to wear when it’s time to change for surgery.
For caregivers, family, and friends
Read Information for Family and Friends for the Day of Surgery to help you know what to expect on the day of your loved one’s surgery.
Meet with a nurse
You’ll meet with a nurse before surgery. Tell them the dose of any medicines you took after midnight (12 a.m.) and the time you took them. Make sure to include prescription and over-the-counter medicines, patches, and creams.
If you have an implanted port or central venous catheter (CVC), your nurse will access it. If you don’t, your nurse may place an intravenous (IV) line in one of your veins, usually in your arm or hand. If your nurse does not place the IV, your anesthesiologist (A-nes-THEE-zee-AH-loh-jist) will do it in the operating room.
Meet with an anesthesiologist
You’ll also meet with an anesthesiologist before surgery. They will:
- Review your medical history with you.
- Ask if you’ve had any problems with anesthesia in the past. This includes nausea (feeling like you’re going to throw up) or pain.
- Talk with you about your comfort and safety during your surgery.
- Talk with you about the kind of anesthesia you’ll get.
- Answer questions you have about anesthesia.
Your doctor or anesthesiologist may also talk with you about medicines to manage your pain and keep you comfortable after your surgery. There are different ways these medicines can be given.
- Epidural catheter: Some people may get pain medicine through an epidural catheter (thin, flexible tube in your spine). The medicine will be given into the space outside your spinal cord.
- Peripheral nerve catheter (nerve block): Some people may get pain medicine through a peripheral nerve catheter, also called a nerve block. The medicine will be given to the nerves that give feeling to the area of your surgery.
- Intravenous (IV) pain medication: Some people may get pain medicine into a vein through their IV line.
- Oral pain medication: Some people may get oral pain medicine (medicine they swallow).
You’ll have 1 or more of these things after your surgery.
Get ready for surgery
When it’s time for your surgery, you’ll either walk into the operating room or a staff member will bring you there on a stretcher. Babies and young children may be carried into the operating room. One parent or guardian can come with you into the operating room. They can stay with you until you fall asleep from the anesthesia.
A member of the operating room team will help you onto the operating bed. You’ll lie on your side on the operating bed. They may put compression boots on your lower legs. These gently inflate and deflate to help blood flow in your legs.
Once you’re comfortable, your anesthesiologist will give you anesthesia and you’ll fall asleep. You’ll also get fluids through your implanted port, CVC, or IV line during and after your surgery.
During your surgery
After you’re fully asleep, your care team will place a breathing tube through your mouth into your airway. It will help you breathe. They will also place a urinary (Foley) catheter in your bladder. It will drain your urine (pee) during your surgery.
Then, your surgeon will make the following incisions:
- An incision on your back, below one of your shoulder blades. This will let your surgeon reach your lung.
- 1 or 2 small incisions on the front of your chest, on the same side of your body as the incision on your back. This is where your surgeon will place a chest tube(s) to remove any blood, fluid, and air that’s around your lung after your surgery.
Your surgeon will close your incisions with staples or stitches once they finish your surgery. They may also place Steri-Strips™ (thin pieces of surgical tape) or Dermabond® (surgical glue) over your incisions. They’ll cover your incisions with a bandage.
Your care team will usually take out your breathing tube while you’re still in the operating room.
Central venous catheter (CVC)
Some people will also have a temporary central venous catheter (CVC) placed during their surgery. A CVC is a thin, flexible tube that’s placed in a large vein below your collarbone. Having a CVC makes it easier for you to get things like fluids and medicines and means that you will not need as many needle sticks.
You can learn more about CVCs by reading About Your Central Venous Catheter (CVC) for Pediatric Patients.
After your thoracotomy surgery
This section will help you know what to expect after your surgery. You’ll learn how to safely recover from your surgery both in the hospital and at home.
As you read this section, write down questions to ask your healthcare provider.
In the Pediatric Intensive Care Unit (PICU) or Post-Anesthesia Care Unit (PACU)
You’ll be in the PICU or PACU when you wake up after your surgery. If you’re in the PACU, a staff member will bring you to an inpatient unit as soon as a bed is ready.
A nurse will keep track of your vital signs (temperature, pulse, blood pressure) and oxygen levels. You may still have a breathing tube. If you don’t, you will get oxygen through a tube resting below your nose or a mask over your nose and mouth.
Pain medicine
Most people will get pain medicine through an epidural catheter right after surgery. Some may get extra pain medicine through a peripheral nerve catheter (nerve block). If you have an implanted port, CVC, or IV line, you may get extra pain medicine through it. Tell one of your healthcare providers if your pain isn’t managed.
If you cannot get pain medicine through an epidural catheter, you will have a pain pump called a patient-controlled analgesia (PCA) device. The PCA device allows you to give yourself pain medicine when you need it. To learn more, read Patient-Controlled Analgesia (PCA).
Tubes and devices
There will also be other tubes and devices connected to your body to help you recover.
-
You’ll have 1 or 2 chest tubes to help drain blood, fluid, and air from the space around your lung. The chest tubes will go from your surgical site to a drainage device (see Figure 3).
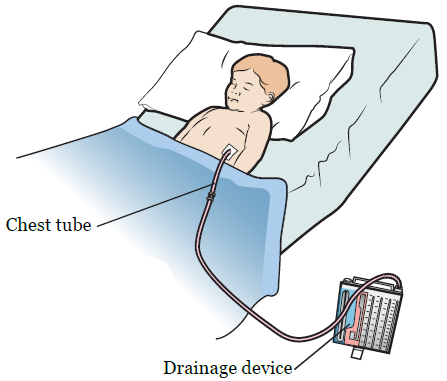
Figure 3. Chest tube and drainage device - You’ll have compression boots on your lower legs to help your blood flow. They’ll be taken off when you’re able to walk.
- You may have a urinary (Foley) catheter in your bladder to keep track of how much urine you’re making.
Physical therapy and occupational therapy
If you need help moving, crawling, walking, playing, or doing self-care tasks after your surgery, a physical therapist (PT), occupational therapist (OT), or both may visit you.
- Your PT can help you move and function better after surgery. They’ll help you get back the strength, balance, and coordination you need to do things like crawling, walking, climbing stairs, playing, or doing sports.
- Your OT can help you improve the skills you need to do important everyday activities. They’ll help you if you have trouble with self-care tasks (such as getting dressed and brushing your teeth), play activities, or skills you need for school or work.
Your PT and OT will talk with you about how often you will have physical therapy, occupational therapy, or both. To learn more, read Staying Active Before and After Surgery for Pediatric Patients.
Moving to your hospital room
You’ll stay in the PICU or PACU until you’re fully awake, your pain is under control, and your vital signs are stable. Once you’re ready, you’ll be taken to the inpatient unit. There, your nurse will tell you how to recover from your surgery.
In your hospital room
The length of time you’re in the hospital after your surgery depends on your recovery. Your care team will tell you what to expect. In your hospital room, you’ll meet one of the nurses who will care for you during your stay. A nurse will help you out of bed and into your chair soon after you get there.
Your care team will teach you how to care for yourself while you’re healing from your surgery. You can help yourself recover more quickly by:
- Reading your recovery pathway. We will give you a pathway with goals for your recovery if you do not already have one. It will help you know what to do and expect on each day during your recovery.
- Starting to move around as soon as you can. The sooner you get out of bed and move, crawl, or walk, the quicker you can get back to your usual activities.
- Exercising your lungs. Use your incentive spirometer to help your lungs expand fully. This helps prevent pneumonia (lung infection).
- Exercising your body. Your physical and occupational therapists will teach you activities and exercises to help you get stronger.
You can use your MSK MyChart Goals to Discharge Checklist to track your progress during your recovery. For more information, read Frequently Asked Questions About the Goals to Discharge Checklist.
Imaging scans after surgery
You’ll have chest X-rays to look at your lungs while the chest tube is in place. Once your lung heals, your chest tube will be removed. The area will be covered with a bandage. Keep the bandage on for at least 48 hours (2 days) after your chest tube is removed unless your nurse gives you other instructions.
Managing your pain
You’ll have some pain after your surgery. We will ask you about your pain often and give you medicine as needed. Tell one of your healthcare providers if your pain is not relieved. It’s important to control your pain so you can cough, breathe deeply, use your incentive spirometer, and get out of bed and walk. Controlling your pain can help you recover faster.
You’ll get a prescription for pain medicine before you leave the hospital. Talk with your healthcare provider about possible side effects. Ask them when to start switching to over-the-counter pain medicine.
Managing pain through integrative medicine
Our Integrative Medicine specialists can support you if you’re having pain after surgery. We can help you practice mindfulness and meditation through breathing exercises, mindful movement, and use of guided imagery. Massage techniques and music therapy may provide comfort. Playfulness through dancing can shift your mood and take your focus off your pain. If you’re interested in managing pain through integrative medicine, ask a member of your care team for an Integrative Medicine consult.
Moving around and walking
Moving around and walking will help lower your risk for blood clots and pneumonia. It will also help you start passing gas and having bowel movements (pooping) again.
You can move around by walking to the sink or bathroom or around the unit. Try to walk every 2 hours, if you can. Your nurse, physical therapist, or occupational therapist will help you move around, if needed.
Mindful movement therapies, such as dance therapy, tai chi, and yoga, are also available. If you’re interested in mindful movement therapy, ask a member of your care team for an Integrative Medicine consult.
To learn more about how walking can help you recover, read Frequently Asked Questions About Walking After Your Surgery.
To learn what you can do to stay safe and keep from falling while you’re in the hospital, read Call! Don't Fall! for Pediatric Patients.
Exercising your lungs
It’s important to exercise your lungs so they expand fully. This helps prevent pneumonia.
- Use your incentive spirometer 10 times every hour you’re awake. Read How To Use Your Incentive Spirometer to learn more.
- Younger children can blow bubbles or use a pinwheel instead of an incentive spirometer.
- Do coughing and deep breathing exercises every 1 to 2 hours you’re awake. A member of your care team will teach you how. It’s best to do these exercises soon after taking your pain medicine.
One of MSK’s Integrative Medicine providers can also help you exercise your lungs by guiding you through breathing techniques or medicine.
Eating and drinking
You’ll be able to eat after your surgery. Eating a balanced diet high in protein will help you heal after surgery. Your diet should include a healthy protein source at each meal, as well as fruits, vegetables, and whole grains.
To learn more, read Helping Your Child Eat During Cancer Treatment.
If you have questions about your diet, ask to see a clinical dietitian nutritionist.
Leaving the hospital
By the time you’re ready to leave the hospital, your incision will have started to heal. Before you leave, look at your incision with your caregiver and one of your healthcare providers. Knowing what it looks like will help you notice any changes later.
Your healthcare provider will write your discharge order and prescriptions. You’ll also get written discharge instructions. One of your healthcare providers will review them with you before you leave.
At home
Read What You Can Do to Avoid Falling to learn what you can do to keep from falling at home and during your appointments at MSK.
Filling out your Recovery Tracker
We want to know how you’re feeling after you leave the hospital. To help us care for you, we’ll send questions to your MSK MyChart account. We’ll send them every day for 10 days after you’re discharged. These questions are known as your Recovery Tracker.
Fill out your Recovery Tracker every day before midnight (12 a.m.). It only takes 2 to 3 minutes to complete. Your answers to these questions will help us understand how you’re feeling and what you need.
Based on your answers, we may reach out to you for more information. Sometimes, we may ask you to call your surgeon’s office. You can always contact your surgeon’s office if you have any questions.
To learn more, read Common Questions About MSK's Recovery Tracker.
Managing your pain
People have pain or discomfort for different lengths of time. You may still have some pain when you go home and will probably be taking pain medicine. Some people have soreness, tightness, or muscle aches around their incision for 6 months or longer. This does not mean something is wrong.
Follow these guidelines to help manage your pain at home.
- Take your medicines as directed and as needed.
- Call your healthcare provider if the medicine prescribed for you does not help your pain.
-
You’ll have less pain and need less pain medicine as your incision heals. An over-the-counter pain reliever will help with aches and discomfort. Acetaminophen (Tylenol®) and ibuprofen (Advil or Motrin) are examples of over-the-counter pain relievers. Call your healthcare provider before taking ibuprofen (Advil or Motrin).
- Follow your healthcare provider’s instructions for stopping your prescription pain medicine.
- Do not take too much of any medicine. Follow the instructions on the label or from your healthcare provider.
- Read the labels on all the medicines you’re taking. This is very important if you’re taking acetaminophen. Acetaminophen is an ingredient in many over-the-counter and prescription medicines. Taking too much can harm your liver. Do not take more than 1 medicine that has acetaminophen without talking with a member of your care team.
- Pain medicine should help you get back to your usual activities. Take enough to do your activities and exercises comfortably. You may have a little more pain as you start to be more active.
- Keep track of when you take your pain medicine. It works best 30 to 45 minutes after you take it. Taking it when you first have pain is better than waiting for the pain to get worse.
Some prescription pain medicines, such as opioids, may cause constipation. Constipation is when you poop less often than usual, have a harder time pooping, or both.
Preventing and managing constipation
Talk with your healthcare provider about how to prevent and manage constipation. You can also follow these guidelines.
- Go to the bathroom at the same time every day. Your body will get used to going at that time. But if you feel like you need to go, do not put it off.
- Try to use the bathroom 5 to 15 minutes after meals. After breakfast is a good time to go. That’s when the reflexes in your colon are strongest.
- Exercise, if you can. Walking is a great type of exercise that can help prevent and manage constipation.
- Drink 8 to 10 (8-ounce) cups (2 liters) of liquids daily, if you can. Choose water, juices (such as prune juice), soups, and ice cream shakes. Avoid liquids with caffeine, such as coffee and soda. Caffeine can pull fluid out of your body.
- Slowly increase the fiber in your diet to 25 to 35 grams per day. Unpeeled fruits and vegetables, whole grains, and cereals contain fiber. If you have an ostomy or recently had bowel surgery, ask your healthcare provider before changing your diet.
- If you feel bloated, avoid foods that can cause gas. Examples are beans, broccoli, onions, cabbage, and cauliflower.
-
Both over-the-counter and prescription medicines can treat constipation. Ask your healthcare provider before taking any medicines for constipation. This is very important if you have an ostomy or have had bowel surgery. Follow the instructions on the label or from your healthcare provider. Examples of over-the-counter medicines for constipation are:
- Docusate sodium (Colace®). This is a stool softener (medicine that makes your bowel movements softer) that causes few side effects. You can use it to help prevent constipation. Do not take it with mineral oil. Take _____ capsules of docusate sodium 3 times a day.
- Senna (Senokot®). This is a stimulant laxative, which can cause cramping. Take 2 tablets of Senna at bedtime. Only take it if you’re already constipated.
Keep taking these medicines until you’re no longer taking prescription pain medicine.
If any of these medicines cause diarrhea (loose, watery bowel movements), stop taking them. You can start again if you need to.
Caring for your incision
You’ll have 1 main surgical incision on your back and 1 or 2 smaller chest tube incisions on your chest. You may have some numbness below and in front of your incisions. This is because your ribs were spread apart and some nerves were affected.
Main surgical incision
- By the time you’re ready to leave the hospital, your surgical incision will have started to heal.
- Your incision will be covered with glue (Dermabond) or paper tape (Steri-Strips) that will fall off or peel away on its own.
- If any liquid is draining from your surgical incision, write down the amount and color and call your doctor.
Smaller chest tube incision(s)
- You’ll have a bandage covering your chest tube incision(s).
- Keep the bandage on your incision(s) for 48 hours after your chest tube is removed, unless it gets wet. If it gets wet, change it right away.
- You may have some thin, yellow or pink-colored drainage from this area. This is normal. Put a bandage (such as a Band-Aid®) or dry piece of gauze over the area. Change the bandage as needed.
Call your healthcare provider’s office if:
- The skin around your incision is very red or getting more red.
- The skin around your incision is warmer than usual.
- The area around your incision is starting to swell or getting more swollen.
- You see drainage that looks like pus (thick and milky).
- Your incision smells bad.
Helping your lung heal
Follow these guidelines to help your lung heal at home.
- Continue to exercise or walk for at least 30 minutes every day. This will help you get stronger, feel better, and heal your lung. Keep using your incentive spirometer, straw, or pinwheel, and do your coughing and deep breathing exercises at home.
- Drink liquids to help keep your mucus thin and easy to cough up. Ask your doctor how much you should drink each day. For most people, this will be at least 8 (8-ounce) cups of water or other liquids each day.
- Use a humidifier in your bedroom during the winter months. Follow the directions for cleaning the machine. Change the water often.
- Be careful not to get sick. Avoid close contact with people who have a cold, sore throat, or the flu. If you do get sick, call your doctor or nurse.
Showering
You can shower 48 hours after your chest tube is removed. Taking a warm shower is relaxing and can help decrease muscle aches.
When you shower, use soap to gently wash your incisions. Pat the areas dry with a clean towel and leave your incisions uncovered (unless there’s drainage). Call your doctor if you see any redness or drainage from your incision.
For the first 2 weeks (14 days) after your surgery, do not submerge your incisions under water (such as in a bathtub or swimming pool).
Physical activity and exercise
Your incision may look like it’s healed on the outside when you leave the hospital. It will not be healed on the inside.
Most people should not lift anything heavier than 10 pounds (4.5 kilograms) for at least 4 to 6 weeks after their surgery. However, this depends on the type of surgery you had. Ask your doctor how long you should avoid heavy lifting.
Do not play sports until your doctor tells you it’s safe. When you start again, remember that it will take time for you to return to your previous level of activity. Start out slowly and increase your activity as you feel better.
It’s important for you to go back to doing your usual activities after surgery. Spread them out over the course of the day. Walking and climbing stairs are excellent forms of exercise. Gradually increase the distance you walk. Climb stairs slowly, resting or stopping as needed.
Your body is an excellent guide for telling you when you have done too much. When you increase your activity, pay attention to how your body feels. You may find you have more energy in the morning or the afternoon. Plan your activities for times of the day when you have more energy.
It’s common to have less energy than usual after surgery. Recovery time is different for everyone. Do more activity each day as much as you can. Always balance activity periods with rest periods. Rest is an important part of your recovery.
Going back to school
You can go back to school as soon as you feel ready.
Traveling
Do not travel by plane until you talk with your doctor at your first appointment after your surgery.
Managing your feelings
You may have new and upsetting feelings after a surgery for a serious illness. Many people say they felt weepy, sad, worried, nervous, irritable, or angry at one time or another. You may find that you cannot control some of these feelings. If this happens, it’s a good idea to seek emotional support. Your healthcare provider can refer you to MSK’s Counseling Center. You can also reach them by calling 646-888-0200.
The first step in coping is to talk about how you feel. Family and friends can help. We can also reassure, support, and guide you. It’s always a good idea to let us know how you, your family, and your friends are feeling emotionally. Many resources are available to you and your family. We’re here to help you and your family and friends handle the emotional aspects of your illness. We can help no matter if you’re in the hospital or at home.
Follow-up appointment
Your surgeon’s office may schedule your follow-up appointment before you’re discharged from the hospital. Or, they may call you to schedule it once you’re home.
Your follow-up appointment will be in person. In some cases, it may be by telemedicine. During this appointment, your doctor will discuss the pathology results with you in detail and check how you’re recovering.
When to call your healthcare provider
Call your healthcare provider if:
- You have a fever of 100.4 °F (38 °C) or higher.
- You have new or worsening shortness of breath.
- You have pain that does not get better with your medicine.
- The skin around your incision is very red or getting more red.
- The skin around your incision is warmer than usual.
- The area around your incision is starting to swell or is getting more swollen.
- You see drainage that looks like pus (thick and milky).
- Your incision smells bad.
- You did not have a bowel movement in 3 days or longer.
- You have any new symptom.
- You have any questions or concerns.
Contact information
If you have questions or concerns, contact your healthcare provider. A member of your care team will answer Monday through Friday from to Outside those hours, you can leave a message or talk with another MSK provider. There is always a doctor or nurse on call. If you’re not sure how to reach your healthcare provider, call 212-639-2000.
Support services
This section has a list of support services. They may help you as you get ready for your surgery and recover after your surgery.
As you read this section, write down questions to ask your healthcare provider.
MSK support services
Admitting Office
212-639-7606
Call if you have questions about your hospital admission, such as asking for a private room.
Anesthesia
212-639-6840
Call if you have questions about anesthesia.
Blood Donor Room
212-639-7643
Call for information if you’re interested in donating blood or platelets.
Bobst International Center
www.msk.org/international
888-675-7722
We welcome patients from around the world and offer many services to help. If you’re an international patient, call for help arranging your care.
Counseling Center
www.msk.org/counseling
646-888-0200
Many people find that counseling helps them. Our Counseling Center offers counseling for individuals, couples, families, and groups. We can also prescribe medicine to help if you feel anxious or depressed. Ask a member of your care team for a referral or call the number above to make an appointment.
Food Pantry Program
646-888-8055
We give food to people in need during their cancer treatment. Talk with a member of your care team or call the number above to learn more.
Integrative Medicine and Wellness Service
www.msk.org/integrativemedicine
Our Integrative Medicine and Wellness Service offers many services to complement (go along with) traditional medical care. For example, we offer music therapy, mind/body therapies, dance and movement therapy, yoga, and touch therapy. Call 646-449-1010 to make an appointment for these services.
You can also schedule a consultation with a healthcare provider in the Integrative Medicine and Wellness Service. They’ll work with you to make a plan for creating a healthy lifestyle and managing side effects. Call 646-608-8550 to make an appointment for a consultation.
MSK Library
library.mskcc.org
You can visit our library website or email [email protected] to talk with the library reference staff. They can help you find more information about a type of cancer. You can also visit the library’s Patient Education Resource Guide.
Nutrition Services
www.msk.org/nutrition
212-639-7312
Our Nutrition Service offers nutritional counseling with one of our clinical dietitian nutritionists. Your clinical dietitian nutritionist will talk with you about your eating habits. They can also give advice on what to eat during and after treatment. Ask a member of your care team for a referral or call the number above to make an appointment.
Patient and Community Education
www.msk.org/pe
Visit our patient and community education website to search for educational resources, videos, and online programs.
Patient Billing
646-227-3378
Call if you have questions about preauthorization with your insurance company. This is also called preapproval.
Patient Representative Office
212-639-7202
Call if you have questions about the Health Care Proxy form or concerns about your care.
Perioperative Nurse Liaison
212-639-5935
Call if you have questions about MSK releasing any information while you’re having surgery.
Private Duty Nurses and Companions
646-357-9272
You can request private nurses or companions to care for you in the hospital and at home. Call to learn more.
Rehabilitation Services
www.msk.org/rehabilitation
Cancers and cancer treatments can make your body feel weak, stiff, or tight. Some can cause lymphedema (swelling). Our physiatrists (rehabilitation medicine doctors), occupational therapists (OTs), and physical therapists (PTs) can help you get back to your usual activities.
- Rehabilitation medicine doctors diagnose and treat problems that affect how you move and do activities. They can design and help coordinate your rehabilitation therapy program, either at MSK or somewhere closer to home. Call Rehabilitation Medicine (Physiatry) at 646-888-1929 to learn more.
- An OT can help if you’re having trouble doing usual daily activities. For example, they can recommend tools to help make daily tasks easier. A PT can teach you exercises to help build strength and flexibility. Call Rehabilitation Therapy at 646-888-1900 to learn more.
Resources for Life After Cancer (RLAC) Program
646-888-8106
At MSK, care does not end after your treatment. The RLAC Program is for patients and their families who have finished treatment.
This program has many services. We offer seminars, workshops, support groups, and counseling on life after treatment. We can also help with insurance and employment issues.
Social Work
www.msk.org/socialwork
212-639-7020
Social workers help patients, families, and friends deal with common issues for people who have cancer. They provide individual counseling and support groups throughout your treatment. They can help you communicate with children and other family members.
Our social workers can also help refer you to community agencies and programs. If you’re having trouble paying your bills, they also have information about financial resources. Call the number above to learn more.
Spiritual Care
212-639-5982
Our chaplains (spiritual counselors) are available to listen, help support family members, and pray. They can contact community clergy or faith groups, or simply be a comforting companion and a spiritual presence. Anyone can ask for spiritual support. You do not have to have a religious affiliation (connection to a religion).
MSK’s interfaith chapel is located near Memorial Hospital’s main lobby. It’s open 24 hours a day. If you have an emergency, call 212-639-2000. Ask for the chaplain on call.
Virtual Programs
www.msk.org/vp
We offer online education and support for patients and caregivers. These are live sessions where you can talk or just listen. You can learn about your diagnosis, what to expect during treatment, and how to prepare for your cancer care.
Sessions are private, free, and led by experts. Visit our website to learn more about Virtual Programs or to register.
External support services
Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
In New York City, the MTA offers a shared ride, door-to-door service for people with disabilities who can’t take the public bus or subway.
Air Charity Network
www.aircharitynetwork.org
877-621-7177
Provides travel to treatment centers.
American Cancer Society (ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
Offers a variety of information and services, including Hope Lodge, a free place for patients and caregivers to stay during cancer treatment.
Cancer and Careers
www.cancerandcareers.org
646-929-8032
A resource for education, tools, and events for employees with cancer.
CancerCare
www.cancercare.org
800-813-4673
275 Seventh Avenue (Between West 25th & 26th Streets)
New York, NY 10001
Provides counseling, support groups, educational workshops, publications, and financial assistance.
Cancer Support Community
www.cancersupportcommunity.org
Provides support and education to people affected by cancer.
Caregiver Action Network
www.caregiveraction.org
800-896-3650
Provides education and support for people who care for loved ones with a chronic illness or disability.
Corporate Angel Network
www.corpangelnetwork.org
866-328-1313
Offers free travel to treatment across the country using empty seats on corporate jets.
Good Days
www.mygooddays.org
877-968-7233
Offers financial assistance to pay for copayments during treatment. Patients must have medical insurance, meet the income criteria, and be prescribed medicine that’s part of the Good Days formulary.
HealthWell Foundation
www.healthwellfoundation.org
800-675-8416
Provides financial assistance to cover copayments, health care premiums, and deductibles for certain medicines and therapies.
Joe’s House
www.joeshouse.org
877-563-7468
Provides a list of places to stay near treatment centers for people with cancer and their families.
LGBT Cancer Project
www.lgbtcancer.com
Provides support and advocacy for the LGBT community, including online support groups and a database of LGBT-friendly clinical trials.
LIVESTRONG Fertility
www.livestrong.org/fertility
855-744-7777
Provides reproductive information and support to cancer patients and survivors whose medical treatments have risks associated with infertility.
Look Good Feel Better Program
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
This program offers workshops to learn things you can do to help you feel better about your appearance. For more information or to sign up for a workshop, call the number above or visit the program’s website.
National Cancer Institute
www.cancer.gov
800-4-CANCER (800-422-6237)
National Council on Aging (NCOA)
www.benefitscheckup.org
Provides information and resources for older adults. Offers BenefitsCheckUp®, a free online tool that connects you to prescription assistance programs, including Medicare’s Extra Help program.
National LGBT Cancer Network
www.cancer-network.org
Provides education, training, and advocacy for LGBT cancer survivors and those at risk.
Needy Meds
www.needymeds.org
Lists Patient Assistance Programs for brand and generic name medicines.
NYRx
www.health.ny.gov/health_care/medicaid/program/pharmacy.htm
Provides prescription benefits to eligible employees and retirees of public sector employers in New York State.
Patient Access Network (PAN) Foundation
www.panfoundation.org
866-316-7263
Gives help with copayments for patients with insurance.
Patient Advocate Foundation
www.patientadvocate.org
800-532-5274
Provides access to care, financial assistance, insurance assistance, job retention assistance, and access to the national underinsured resource directory.
Red Door Community (formerly known as Gilda’s Club)
www.reddoorcommunity.org
212-647-9700
A place where people living with cancer find social and emotional support through networking, workshops, lectures, and social activities.
RxHope
www.rxhope.com
877-267-0517
Provides assistance to help people get medicines they have trouble affording.
Triage Cancer
www.triagecancer.org
Provides legal, medical, and financial information and resources for cancer patients and their caregivers.
Educational resources
This section lists the educational resources mentioned in this guide. They will help you get ready for your surgery and recover after your surgery.
As you read these resources, write down questions to ask your healthcare provider.
- About Your Central Venous Catheter (CVC) for Pediatric Patients
- Advance Care Planning for People With Cancer and Their Loved Ones
- Call! Don't Fall! for Pediatric Patients
- Common Questions About MSK's Recovery Tracker
- Frequently Asked Questions About the Goals to Discharge Checklist
- Frequently Asked Questions About Walking After Your Surgery
- Helping Your Child Eat During Cancer Treatment
- Herbal Remedies and Cancer Treatment
- How to Be a Health Care Agent
- How To Check if a Medicine or Supplement Has Aspirin, Other NSAIDs, Vitamin E, or Fish Oil
- How To Use Your Incentive Spirometer
- Information for Family and Friends for the Day of Surgery
- Patient-Controlled Analgesia (PCA)
- Staying Active Before and After Surgery for Pediatric Patients
- What You Can Do to Avoid Falling
Learn about our Health Information Policy.
