Эта информация поможет вам подготовиться к процедуре эмболизации миомы матки (Uterine Fibroid Embolization (UFE)). Она также поможет вам понять, чего ожидать после процедуры.
Информация о миоме матки
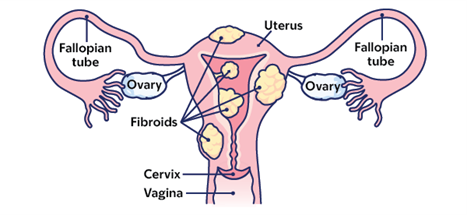
Миомы представляют собой доброкачественные (не раковые) опухоли. Это мышечная и соединительная ткань, которая формируется из гладкомышечных клеток матки. Миомы могут быть микроскопическими (очень маленькими) по размеру или достигать размеров дыни. Они редко перерастают в рак. У некоторых женщин с миомой симптомы отсутствуют. У других могут наблюдаться такие симптомы:
- кровотечение из влагалища;
- боль или давление в мочевом пузыре и кишечнике;
- увеличенный (очень большой) живот;
- потеря репродуктивной функции (способности иметь биологических детей).
Чаще всего бессимптомная миома не требует лечения.
Факты о миомах
- Миома чаще всего встречается у женщин в возрасте от 30 до 50 лет.
- Каждая четвертая женщина в детородном возрасте сталкивается с миомой матки.
- У чернокожих женщин вероятность развития миомы матки в 2–3 раза выше, чем у белокожих женщин, а также женщин азиатского или латиноамериканского происхождения.
Что такое эмболизация миомы матки?
Эмболизация миомы матки (Uterine Fibroid Embolization (UFE)) представляет собой процедуру, направленную на перекрытие артерий (кровеносных сосудов) миомы матки. Это приводит к прекращению кровоснабжения и к уменьшению размера миомы.
UFE может использоваться вместо следующих методов лечения миомы:
- гистерэктомия, которая представляет собой операцию по удалению матки;
- миомэктомия, которая представляет собой операцию по удалению каждой миомы.
Во время беременности эта процедура противопоказана. Врачи до сих пор изучают, как UFE может повлиять на способность забеременеть. У некоторых женщин после этой процедуры беременность протекала нормально. Если для вас важно иметь детей в будущем, проконсультируйтесь со своим медицинским сотрудником, прежде чем принимать решение о лечении.
Существуют ли какие-либо риски при проведении эмболизации миомы матки?
Все медицинские процедуры могут быть сопряжены с риском. Ваш врач обсудит с вами риски, связанные с UFE, и ответит на все ваши вопросы.
Ниже перечислены некоторые из симптомов, на которые мы обращаем внимание после UFE.
-
Боль и небольшое повышение температуры
- У некоторых женщин в течение нескольких дней после процедуры UFE может наблюдаться боль, спазмы или небольшое повышение температуры (не выше 100,4 °F (38 °C)). Это называется постэмболизационным синдромом и встречается довольно часто. Лечение включает в себя прием обезболивающих и лекарств, снимающих отек и воспаление.
-
Более раннее прекращение менструации
- У некоторых женщин наблюдается аменорея, то есть у них прекращаются месячные. Это чаще встречается у женщин после 35 лет и не вызывает симптомов менопаузы, таких как приливы.
-
Инфекция слизистой оболочки матки
- В редких случаях слизистая оболочка матки может быть инфицирована. Это состояние называется эндометритом и чаще всего хорошо поддается лечению антибиотиками.
Информация об эмболизации миомы матки
Процедуру UFE проведет интервенционный радиолог (interventional radiologist (IR)). IR — это врач, который специализируется на проведении процедур под визуальным контролем для диагностики и лечения заболеваний. Визуализация включает рентген, эхографию, ультразвуковую магнитно-резонансную томографию (magnetic resonance imaging (MRI)) и компьютерную томографию (computed tomography (CT)).
Вы встретитесь с IR, который проведет UFE. Вам разъяснят суть процедуры и ответят на ваши вопросы. Также вас попросят подписать форму информированного согласия, в которой говорится, что вы согласны на проведение процедуры и понимаете связанные с ней риски.
Ваш IR введет катетер в мелкие артерии миомы. Чтобы направить катетер в нужное место, будет использоваться рентген. Затем через катетер в ваши артерии будут введены очень мелкие частицы, которые блокируют ток крови к миоме и вызывают ее уменьшение.
Процедура будет проводиться под местной анестезией (лекарство, которое обезболивает определенный участок тела). Также вам внутривенно введут обезболивающие и седативные препараты, которые обеспечат вам комфорт во время процедуры.
Вы отправитесь домой в день проведения процедуры.
Что делать перед эмболизацией миомы матки
Спросите о ваших лекарствах
Возможно, перед процедурой вам придется прекратить прием некоторых лекарств или принять другую дозу (количество). Перед процедурой обсудите со своим медицинским сотрудником, как принимать лекарства. Не меняйте способ приема лекарств без консультации с медицинским сотрудником.
В этом разделе приведены лишь некоторые примеры лекарств, но существуют и другие. Обязательно расскажите своей лечащей команде обо всех принимаемых вами лекарствах, включая рецептурные и безрецептурные лекарства и диетические добавки. Рецептурное лекарство — это лекарство, которое можно получить только по рецепту врача. Безрецептурное лекарство — это лекарство, которое можно купить без рецепта.
Очень важно правильно принимать лекарства и добавки в период перед процедурой. Если вы не выполните это требование, нам, возможно, придется перенести вашу процедуру.
Лекарства, разжижающие кровь (антикоагулянты)
Лекарства, разжижающие кровь — это лекарства, влияющие на свертываемость крови. Лекарства, разжижающие кровь, часто назначаются для предупреждения сердечного приступа, инсульта или других проблем, вызванных образованием тромбов.
Если вы принимаете антикоагулянты, спросите своего медицинского сотрудника о том, что делать перед процедурой. Вам могут посоветовать прекратить прием лекарства за несколько дней до процедуры. Это будет зависеть от типа предстоящей вам процедуры и причины, по которой вы принимаете лекарства, разжижающие кровь.
Ниже приведены примеры лекарств, разжижающих кровь. Существуют и другие, поэтому обязательно сообщите своей лечащей команде обо всех принимаемых вами лекарствах. Не прекращайте прием лекарства, разжижающего кровь, не посоветовавшись со специалистом вашей лечащей команды.
|
|
Другие лекарства и добавки могут изменить процесс свертываемости крови. В качестве примера можно привести витамин Е, рыбий жир и нестероидные противовоспалительные лекарства (nonsteroidal anti-inflammatory drugs (NSAID)). Ознакомьтесь с материалом Как проверить, содержит ли лекарство или добавка aspirin, другие НПВП, витамин Е или рыбий жир. Это поможет вам узнать, каких лекарств и добавок вам, возможно, следует избегать перед процедурой.
Лекарства для лечения диабета
Если вы принимаете insulin или другие лекарства для лечения диабета, поговорите с медицинским сотрудником центра MSK и медицинским сотрудником, который назначил их. Спросите, что вам нужно делать перед операцией или процедурой. Возможно, вам придется прекратить прием лекарства или принять другую его дозу (количество). Вполне вероятно, что вам будет необходимо соблюдать другие указания по употреблению пищи и напитков перед операцией или процедурой. Выполняйте инструкции своего медицинского сотрудника.
Ваша лечащая команда будет контролировать ваш уровень сахара в крови во время операции или процедуры.
Лекарства GLP-1 для снижения массы тела
Важно уведомить вашего медицинского сотрудника, если вы принимаете лекарство GLP-1. Вам придется соблюдать специальные указания по приему пищи и напитков перед операцией или процедурой. Крайне важно соблюдать эти инструкции. Без их соблюдения операция или процедура может быть отложена или отменена.
- За день до операции или процедуры соблюдайте нулевую лечебную диету. Не употребляйте твердую пищу. Для получения дополнительной информации ознакомьтесь с материалом Нулевая лечебная диета.
- Ничего не пейте за 8 часов до прибытия. После этого времени ничего не ешьте и не пейте, включая прозрачные жидкости. Вы можете запить лекарства глотком воды.
Для получения дополнительной информации ознакомьтесь с материалом Употребление пищи и напитков перед операцией или процедурой при приеме лекарств GLP-1.
Ниже перечислены примеры лекарств типа GLP-1. Существуют и другие, поэтому обязательно сообщите своей лечащей команде обо всех принимаемых вами лекарствах. Иногда их назначают для лечения диабета или других заболеваний, а также для снижения массы тела.
|
|
Диуретики (мочегонные таблетки)
Диуретик — это лекарство, которое помогает контролировать накопление жидкости в организме. Диуретики часто назначают для лечения гипертонии (высокого артериального давления) или отеков (припухлостей). Они также могут быть назначены для лечения некоторых проблем с сердцем или почками.
Если вы принимаете какие-либо диуретики, спросите проводящего процедуру медицинского сотрудника, что вам нужно сделать перед процедурой. Возможно, вам потребуется прекратить их прием в день проведения процедуры.
Ниже мы привели примеры распространенных диуретиков. Существуют и другие, поэтому обязательно сообщите своей лечащей команде обо всех принимаемых вами лекарствах.
|
|
Снимите установленные у вас устройства
Вы можете носить определенные устройства на теле. Перед процедурой, операцией или сканированием производители некоторых устройств рекомендуют снять следующее:
- глюкометр непрерывного действия (Continuous glucose monitor (CGM));
- инсулиновая помпа.
Обратитесь к своему медицинскому сотруднику, чтобы назначить визит ближе к дате плановой замены устройства. Убедитесь в том, что вы взяли с собой запасное устройство, которое вы можете надеть после процедуры, операции или сканирования.
Возможно, вы не знаете, как контролировать уровень глюкозы (сахара) в крови, когда ваше устройство выключено. В этом случае перед приемом поговорите с медицинским сотрудником, у которого вы наблюдаетесь по поводу сахарного диабета.
Прекратите принимать нестероидные противовоспалительные лекарства (nonsteroidal anti-inflammatory drug, NSAID).
Такие нестероидные противовоспалительные лекарства, как ibuprofen (Advil® и Motrin®) и naproxen (Aleve®), могут вызвать кровотечение. Прекратите принимать их за 2 дня до процедуры. Если от медицинского сотрудника вы получили другие указания, тогда следуйте только им.
Для получения более подробной информации ознакомьтесь с материалом Как проверить, содержит ли лекарство или добавка aspirin, другие НПВП, витамин Е или рыбий жир.
Реакции на контрастное вещество
Контрастное вещество — это особый краситель, который используется для лучшей визуализации внутренних органов ИР-доктором. Внутренние органы — это органы внутри вашего тела. Эту процедуру обычно проводят с введением контрастного вещества.
У некоторых людей может возникать аллергическая реакция на контрастное вещество. Большинство таких реакций легкие, например, сыпь.
У некоторых людей могут возникнуть очень редкие, но более серьезные реакции, такие как анафилаксия. Это сильная аллергическая реакция, которая может вызвать гипотензию (резкое падение артериального давления) или проблемы с дыханием.
Анафилаксия лечится с помощью введения epinephrine через шприц-ручку, которую часто называют EpiPen®. Это инъекция (укол) epinephrine (adrenaline) в мышцу.
Если ранее у вас возникала аллергическая реакция на контрастное вещество, сообщите об этом своему медицинскому сотруднику. Возможно, перед процедурой вам нужно принять лекарство, чтобы справиться с симптомами аллергии.
Договоритесь с кем-нибудь, чтобы вас отвезли домой
У вас должен быть ответственный сопровождающий, который отвезет вас домой после процедуры. Ответственный сопровождающий — это человек, который поможет вам безопасно добраться домой. Этот человек должен иметь возможность связаться с вашей лечащей командой в случае возникновения каких-либо опасений. Договоритесь об этом заранее, до дня процедуры.
Если вам не удалось найти ответственного сопровождающего, который отвезет вас домой, позвоните в одно из указанных ниже агентств. Вам предоставят сопровождающего, который отвезет вас домой. Такие услуги платные, и вам потребуется обеспечить транспорт. Можно взять такси или арендовать машину, однако в этом случае все равно потребуется, чтобы с вами был ответственный сопровождающий.
| Агентства в Нью-Йорке | Агентства в Нью-Джерси |
| VNS Health: 888-735-8913 | Caring People: 877-227-4649 |
| Caring People: 877-227-4649 |
Сообщите нам, если вы заболели
Если вы заболели (повышение температуры, простуда, боль в горле или грипп) перед процедурой, позвоните своему интервенционному радиологу. Вы можете связаться с врачом с понедельника по пятницу с 9:00 до 17:00.
После 17:00, а также в выходные и праздничные дни звоните по номеру 212-639-2000. Позовите к телефону дежурного специалиста отделения интервенционной радиологии.
Запишите время назначенного приема
Сотрудник отделения позвонит вам за два рабочих дня до процедуры. Если проведение процедуры запланировано на понедельник, вам позвонят в предыдущий четверг. Сотрудник сообщит, когда вам следует приехать в больницу на процедуру. Вам также напомнят, как пройти в отделение.
Если с вами не связались до обеда в рабочий день, предшествующий дню проведения процедуры, позвоните по номеру телефона 646-677-7001. Если по какой-либо причине вам нужно отменить процедуру, сообщите об этом медицинскому сотруднику, который запланировал ее проведение.
Что делать за день до эмболизации миомы матки
Инструкции по приему пищи
Не ешьте после полуночи (12 часов ночи) накануне операции или процедуры. Это также относится к леденцам и жевательной резинке.
Ваш медицинский сотрудник может дать вам другие указания о том, когда следует прекратить принимать пищу. В этом случае выполняйте полученные указания. Некоторым людям перед операцией или процедурой необходимо воздерживаться от приема пищи (не есть) в течение более длительного периода времени.
Лекарства, предотвращающие реакцию на контрастное вещество
Ваш врач может порекомендовать вам принимать лекарства для профилактики аллергической реакции на контрастное вещество. В этом случае примите первую дозу за 13 часов до приезда в больницу. Примите вторую дозу за 2 часа до приезда в больницу.
Что делать в день проведения эмболизации миомы матки
Инструкции по употреблению напитков
В период между полуночью и за 2 часа до времени прибытия в больницу пейте только те жидкости, которые указаны в списке ниже. Не пейте и не ешьте ничего другого. Ничего не пейте за 2 часа до прибытия.
- Вода
- Прозрачный яблочный сок, прозрачный виноградный сок или прозрачный клюквенный сок
- Напитки Gatorade или Powerade
-
Черный кофе или чай без каких-либо добавок (можно положить сахар, но больше ничего не добавляйте)
- Нельзя добавлять ни молоко, ни сливки ни в каких количествах; это относится и к растительному молоку, и к заменителям молока и сливок.
- Не добавляйте ароматизированный сироп.
Если у вас диабет, обратите внимание на количество сахара в своих напитках. Если вы включите в свой рацион эти напитки без сахара, с низким содержанием сахара или без добавления сахара, вам будет легче контролировать уровень сахара в крови.
Перед операциями и процедурами необходимо избегать обезвоживания, поэтому пейте, если испытываете жажду. Не пейте больше, чем вам нужно. Во время операции или процедуры вам будут вводить жидкости внутривенно.
Ничего не пейте за 2 часа до прибытия. Это также относится и к воде.
Ваш медицинский сотрудник может дать вам другие указания о том, когда следует прекратить пить. В этом случае выполняйте полученные указания.
Что необходимо запомнить
- Утром в день процедуры соблюдайте указания медицинского сотрудника по приему лекарств. Вы можете запить их несколькими маленькими глотками воды.
- Если вы принимаете обезболивающее лекарство, примите его перед процедурой, запив несколькими маленькими глотками воды. Вы можете принять acetaminophen (Tylenol®). Не принимайте NSAID, такие, как ibuprofen (Advil и Motrin) и naproxen (Aleve).
- Не наносите на кожу крем, лосьон или вазелин (Vaseline®). Вы можете использовать дезодоранты и увлажняющие средства для лица. Не наносите макияж на глаза.
- Не надевайте металлических предметов. Снимите все ювелирные украшения, включая пирсинг на теле. Используемое во время процедуры оборудование при соприкосновении с металлом может вызвать ожоги.
- Оставьте ценные вещи дома.
- Если вы носите контактные линзы, по возможности наденьте вместо них очки. Если вы не носите очков, захватите с собой в больницу футляр для контактных линз.
- Наденьте удобную свободную одежду.
Что взять с собой:
- Список всех принимаемых вами лекарств, включая рецептурные и безрецептурные лекарства, пластыри и кремы.
- Лекарства, принимаемые при нарушениях дыхания (например, ингаляторы) и/или лекарства от боли в груди.
- Мобильный телефон и зарядное устройство.
- Сумку для хранения личных вещей, если они у вас есть. Личными вещами являются очки или контактные линзы, слуховые аппараты, зубные и другие протезы, парик и религиозные атрибуты.
- Бланк доверенности на принятие решений о медицинской помощи и другие предварительные распоряжения, если вы их заполнили.
- Свой дыхательный аппарат для профилактики приступов апноэ во сне, например, аппарат СИПАП (CPAP)), при его наличии. Если вы не можете взять свой аппарат, мы предоставим вам такой же аппарат для использования во время пребывания в больнице.
Чего стоит ожидать по прибытии
Врачи, медсестры/медбратья и другой медицинский персонал попросят вас назвать и продиктовать по буквам ваше имя и дату рождения. Это необходимо для вашей безопасности. Возможно, люди с похожим или точно таким же именем проходят процедуру в тот же день.
Когда вас приведут в предоперационную палату, вам выдадут больничный халат и нескользящие носки. Вы снимете очки, слуховые аппараты, зубные и другие протезы, парик и религиозные атрибуты.
Встреча с медсестрой/медбратом
Перед процедурой вы встретитесь с медсестрой/медбратом. Сообщите ей/ему дозы всех лекарств, которые вы принимали после полуночи, а также время их приема. Обязательно укажите рецептурные и безрецептурные лекарства, пластыри и кремы.
Медсестра/медбрат поставит вам капельницу внутривенного введения в одну из вен, обычно в области кисти или на сгибе руки, если у вас не установлен:
- центральный венозный катетер (central venous catheter (CVC)) или катетер другого типа;
- периферически вводимый центральный катетер (peripherally inserted central catheter (PICC)).
- имплантированный порт (часто называемый Mediport или Port-A-Cath).
Перед проведением процедуры вам сделают седацию. Седация — это введение лекарства, которое позволит вам расслабиться и вызовет сонливость во время процедуры. Специалист вашей лечащей команды изучит вместе с вами вашу медицинскую карту, чтобы подготовить вас к седации.
Этот специалист:
- спросит, не было ли у вас в прошлом проблем с седацией, таких как тошнота (ощущение подступающей рвоты) или боль;
- поговорит с вами о комфорте и безопасности во время процедуры;
- расскажет о типе седации, которую вы получите;
- ответит на любые вопросы о седации, которые могут у вас возникнуть.
Чего ожидать во время процедуры
Когда придет время процедуры, вас отведут в процедурный кабинет и помогут лечь на стол. Вы будете лежать на спине.
Один из специалистов вашей лечащей команды может надеть вам на голени компрессионные ботинки. Они будут плавно надуваться и сдуваться для улучшения тока крови в ногах. Вас подключат к оборудованию, которое будет следить за вашим сердцем, дыханием и артериальным давлением. Кроме того, вы будете получать кислород через тонкую трубочку, которая располагается под носом.
Во время процедуры
Один из специалистов вашей лечащей команды очистит кожу в той области, где ИР-доктор будет проводить процедуру. Этот участок называется местом введения. Место введения, скорее всего, будет находиться в паховой области (участок между животом и бедром). Иногда место введения может быть на запястье. При необходимости специалист вашей лечащей команды также побреет место введения.
Сначала вам сделают инъекцию (укол) местного анестетика, чтобы вызвать онемение места введения. Затем IR введет иглу в артерию в обезболенной области, а потом введет катетер в артерию через иглу.
IR будет направлять катетер до тех пор, пока он не достигнет мелких артерий, снабжающих кровью миому. Чтобы направить катетер в нужное место, врач будет использовать рентгеновские снимки, полученные в режиме реального времени, и инъекции контрастного вещества. Контрастное вещество поможет увидеть на снимках кровеносные сосуды, снабжающие кровью миому. Это называется артериограммой.
Как только катетер окажется в нужном месте, IR начнет эмболизацию. Для этого в катетер будет введено эмболическое (блокирующее) вещество. Это крошечные частицы, каждая размером с песчинку.
Они будут проходить через катетер в более мелкие артерии, снабжающие кровью миому, и заблокируют их, в результате чего размер миомы уменьшится. В других частях матки кровоснабжение будет сохранено.
После процедуры IR удалит катетер.Чтобы остановить кровотечение из места введения, он использует небольшой гемостатический инструмент Затем специалист вашей лечащей команды очистит место введения и наложит на него небольшую повязку, например Band-Aid®.
Продолжительность этой процедуры составляет примерно 1 час.
Чего ожидать после процедуры
После процедуры вас отвезут в палату пробуждения (Post Anesthesia Care Unit (PACU)). Пока вы находитесь в PACU, медсестра/медбрат будет наблюдать, не возникло ли кровотечение в месте(-ах) введения. Сообщите медсестре/медбрату, если ваша повязка кажется влажной или теплой.
Медсестра/медбрат также будет следить за вашим самочувствием после процедуры. Если вы чувствуете боль, то вам будут вводить обезболивающее лекарство через капельницу внутривенного введения. У большинства пациентов через 6–12 часов после процедуры возникают острые (очень сильные) спазмы.
Перед выпиской домой в сопровождении ухаживающего лица вы будете находиться в PACU в течение 1–4 часов. Перед поездкой домой вам нужно помочиться.
IR отправит в вашу аптеку рецепты. Вам могут выписать следующие лекарства:
- обезболивающие лекарства;
- лекарства от тошноты (лекарства, которые избавляют от ощущения подступающей рвоты);
- противовоспалительные лекарства (лекарства, которые уменьшают боль, лихорадку и отечность).
В домашних условиях принимайте обезболивающие лекарства по назначению врача. Боль часто ослабевает в первые несколько дней после процедуры. Через 4–5 дней большинство пациентов принимают обезболивающие лекарства 1–2 раза в день.
Как правило, пациенты восстанавливаются через 1–2 недели после процедуры.
Через 2 недели после процедуры вы придете на прием к своему IR для последующего наблюдения.
Что делать дома после эмболизации миомы матки
- Вы можете снять повязку на следующий день после процедуры.
- Не принимайте душ или ванну в течение 24 часов (1 суток) после процедуры. После этого вы можете принять душ или ванну как обычно.
- Не поднимайте ничего тяжелее 10 фунтов (4,5 кг) в течение 3 дней после процедуры.
- Избегайте физических нагрузок в течение 2 недель после процедуры.
-
Не выполняйте тяжелую работу, требующую подъема тяжестей или интенсивной физической нагрузки, в течение 1 недели после процедуры.
- В некоторых случаях вы можете вернуться на работу на следующий день после процедуры. Это разрешено только в том случае, если вы работаете в офисе, и ваши обязанности не требуют интенсивной физической нагрузки.
- Соблюдайте указания ИР-доктора по приему лекарств.
- В течение нескольких дней после процедуры в моче может наблюдаться небольшое количество крови. Это нормальное явление, которое со временем пройдет.
Когда следует обращаться к своему медицинскому сотруднику
Позвоните своему медицинскому сотруднику, если наблюдается что-то из перечисленного ниже:
- температура 100,4 °F (38 °C) или выше;
- боль, тошнота (ощущение подступающей рвоты) или непрекращающаяся рвота;
- боль, тошнота или рвота, которая стала сильнее, чем была до процедуры;
- покраснение, припухлость или кровотечение в месте введения;
- любые беспокоящие вас симптомы.
Learn about our Health Information Policy.