Это руководство поможет вам подготовиться к операции по транспозиции яичников в центре MSK. Оно также поможет вам узнать, чего ожидать в процессе восстановления.
Информация о транспозиции яичников
Транспозиция яичников — это операция, при которой яичники выводятся из области облучения. Таким образом доза радиации, которой подвергаются яичники во время радиотерапии, уменьшается. Это может помочь яичникам нормально функционировать после лечения. Правильно работающие яичники повышают ваши шансы иметь детей после лечения рака. Кроме того, вы будете менее склонны к ранней менопаузе (прекращению менструальных циклов).
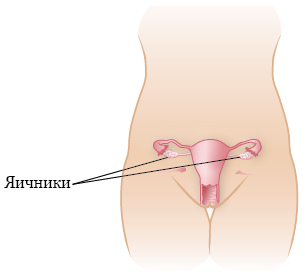
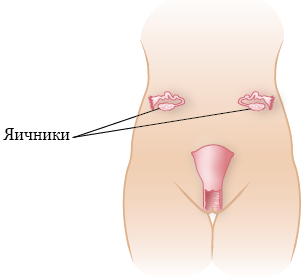
Яичники расположены в нижней части таза (см. рисунок 1). У взрослых женщин яичники и фаллопиевы трубы необходимо отделить от матки и перенести на достаточное расстояние (см. рисунок 2). У девочек яичники и фаллопиевы трубы обычно можно перенести из поля облучения без отделения от матки.
Рождение детей после лечения рака
Если вы планируете иметь детей после лечения рака, вам необходимо знать следующее.
- Если ваши яичники и фаллопиевы трубы при проведении операции по транспозиции яичников были отделены от матки, подсоединить или вернуть их на место после окончания лечения будет невозможно. Это значит, что вы не сможете забеременеть самостоятельно. Если в будущем вы захотите забеременеть, вам потребуется обратиться к репродуктологу-эндокринологу (специалисту по детородной функции).
- Даже если вам провели операцию по транспозиции яичников, ваши яичники все же подвергнутся некоторому воздействию радиации. Это может повлиять на ваши шансы иметь биологических детей, особенно если вы также получаете химиотерапию.
- Чтобы увеличить свои шансы иметь биологических детей, некоторые женщины перед операцией сдают яйцеклетки для заморозки. Узнайте у своего врача, подойдет ли вам такой вариант. Если это так, и вы заинтересованы в этом варианте, попросите направить вас к репродуктологу-эндокринологу.
- В зависимости от полученной дозы радиации ваша матка может быть повреждена. Это может повлиять на вашу способность забеременеть или выносить ребенка. Спросите у вашего онколога-радиолога, будете ли вы способны выносить беременность после радиотерапии.
Для получения дополнительной информации о детородной функции и ее сохранении ознакомьтесь с материалом Сохранение детородной функции перед лечением рака: варианты для людей, у которых при рождении были яичники и матка.
Перед операцией
Дооперационное исследование (PST)
Перед операцией вам нужно будет пройти предоперационное исследование. Дата, время и место приема будут указаны в памятке, которую вы получите в кабинете хирурга. Чтобы получить информацию о парковке и указания о том, как добраться до всех отделений центра MSK, перейдите по ссылке www.msk.org/parking.
В день назначенного дооперационного исследования вы можете принимать пищу и лекарства как обычно.
Вы поможете нам, если на прием возьмете с собой:
- Список всех принимаемых вами лекарств, включая рецептурные и безрецептурные лекарства, пластыри и кремы.
- Результаты каких-либо медицинских исследований за последний год, проведенных за пределами MSK, если они у вас есть. Это могут быть результаты электрокардиограммы с нагрузкой, эхокардиограмма, каротидная допплерография и т. д.
- Имена и телефонные номера ваших медицинских сотрудников.
Во время PST вы познакомитесь с медсестрой/медбратом высшей квалификации (advance practice provider, АPP). Это медицинский сотрудник, работающий с анестезиологами центра MSK и имеющий специальную подготовку по использованию анестезии во время операции или процедуры.
APP вместе с вами просмотрит медицинскую карту и вашу историю хирургических операций. Для планирования лечения вам может потребоваться пройти ряд обследований, они перечислены ниже.
- электрокардиограмма (electrocardiogram (EKG)) для проверки вашего сердечного ритма;
- рентген грудной клетки;
- исследования крови;
APP может порекомендовать вам обратиться к другим медицинским специалистам, а также скажет, какие лекарства принять утром в день операции.
Спросите о ваших лекарствах
Перед операцией вам потребуется прекратить прием некоторых лекарств. Медсестра/медбрат предоставит вам материал Как проверить, содержит ли лекарство или добавка aspirin, другие НПВП, витамин Е или рыбий жир. Он включает важную информацию об этих лекарствах и о том, что вы можете принимать вместо них.
Перед операцией вам необходимо проконсультироваться с вашим врачом по поводу приема некоторых лекарств. Ниже в таблице приводятся примеры таких лекарств:
| Примеры лекарств, разжижающих кровь | |||
|---|---|---|---|
| apixaban (Eliquis®) | dalteparin (Fragmin®) | meloxicam (Mobic®) | ticagrelor (Brilinta®) |
| aspirin | dipyridamole (Persantine®) | нестероидные противовоспалительные лекарства (nonsteroidal anti-inflammatory drug (NSAID)), например ibuprofen (Advil®) или naproxen (Aleve®) | tinzaparin (Innohep®) |
| celecoxib (Celebrex®) | edoxaban (Savaysa®) | pentoxifylline (Trental®) | warfarin (Coumadin®) |
| cilostazol (Pletal®) | enoxaparin (Lovenox®) | prasugrel (Effient®) | |
| clopidogrel (Plavix®) | Fondaparinux (Arixtra®) | rivaroxaban (Xarelto®) | |
| dabigatran (Pradaxa®) | heparin (подкожное введение) | sulfasalazine (Azulfidine®, Sulfazine®) | |
Ознакомьтесь с материалом Как проверить, содержит ли лекарство или добавка aspirin, другие НПВП, витамин Е или рыбий жир. В нем содержится важная информация о том, какие лекарства не следует принимать перед процедурой и какие лекарства вы можете принимать вместо них.
Лекарства для лечения диабета
Если вы принимаете insulin или другие лекарства для лечения диабета, поговорите с медицинским сотрудником центра MSK и медицинским сотрудником, который назначил их. Спросите, что вам нужно делать перед операцией или процедурой. Возможно, вам придется прекратить прием лекарства или принять другую его дозу (количество). Вполне вероятно, что вам будет необходимо соблюдать другие указания по употреблению пищи и напитков перед операцией или процедурой. Выполняйте инструкции своего медицинского сотрудника.
Ваша лечащая команда будет контролировать ваш уровень сахара в крови во время операции или процедуры.
Лекарства GLP-1 для снижения массы тела
Важно уведомить вашего медицинского сотрудника, если вы принимаете лекарство GLP-1. Вам придется соблюдать специальные указания по приему пищи и напитков перед операцией или процедурой. Крайне важно соблюдать эти инструкции. Без их соблюдения операция или процедура может быть отложена или отменена.
- За день до операции или процедуры соблюдайте нулевую лечебную диету. Не употребляйте твердую пищу. Для получения дополнительной информации ознакомьтесь с материалом Нулевая лечебная диета.
- Ничего не пейте за 8 часов до прибытия. После этого времени ничего не ешьте и не пейте, включая прозрачные жидкости. Вы можете запить лекарства глотком воды.
Для получения дополнительной информации ознакомьтесь с материалом Употребление пищи и напитков перед операцией или процедурой при приеме лекарств GLP-1.
Ниже перечислены примеры лекарств типа GLP-1. Существуют и другие, поэтому обязательно сообщите своей лечащей команде обо всех принимаемых вами лекарствах. Иногда их назначают для лечения диабета или других заболеваний, а также для снижения массы тела.
|
|
Договоритесь с кем-нибудь, чтобы вас отвезли домой
У вас должен быть ответственный сопровождающий, который отвезет вас домой после операции. Ответственный сопровождающий — это человек, который поможет вам безопасно добраться домой. Этот человек должен иметь возможность связаться с вашей лечащей командой в случае возникновения каких-либо опасений. Обязательно договоритесь об этом заранее, до дня операции.
Если вам не удалось найти ответственного сопровождающего, который отвезет вас домой, позвоните в одно из указанных ниже агентств. Вам предоставят сопровождающего, который отвезет вас домой. Такие услуги платные, и вам потребуется обеспечить транспорт. Можно взять такси или арендовать машину, однако в этом случае все равно потребуется, чтобы с вами был ответственный сопровождающий.
| Агентства в Нью-Йорке | Агентства в Нью-Джерси |
| VNS Health: 888-735-8913 | Caring People: 877-227-4649 |
| Caring People: 877-227-4649 |
За 1 день до операции
Запишите время, на которое назначена операция
Сотрудник отделения позвонит вам после 14:00 накануне дня процедуры. Если проведение операции запланировано на понедельник, вам позвонят в пятницу, которая будет идти перед ним. Если до 19:00 с вами никто не свяжется, позвоните по номеру 212-639-5014.
Сотрудник сообщит, когда вам следует приехать в больницу на операцию. Вам также напомнят, как пройти в отделение.
Это будет один из перечисленных ниже адресов:
|
|
|
Инструкции по приему пищи
Не ешьте после полуночи (12 часов ночи) накануне операции или процедуры. Это также относится к леденцам и жевательной резинке.
Ваш медицинский сотрудник может дать вам другие указания о том, когда следует прекратить принимать пищу. В этом случае выполняйте полученные указания. Некоторым людям перед операцией или процедурой необходимо воздерживаться от приема пищи (не есть) в течение более длительного периода времени.
В день проведения операции
Инструкции по употреблению напитков
В период между полуночью и за 2 часа до времени прибытия в больницу пейте только те жидкости, которые указаны в списке ниже. Не пейте и не ешьте ничего другого. Ничего не пейте за 2 часа до прибытия.
- Вода
- Прозрачный яблочный сок, прозрачный виноградный сок или прозрачный клюквенный сок
- Напитки Gatorade или Powerade
-
Черный кофе или чай без каких-либо добавок (можно положить сахар, но больше ничего не добавляйте)
- Нельзя добавлять ни молоко, ни сливки ни в каких количествах; это относится и к растительному молоку, и к заменителям молока и сливок.
- Не добавляйте ароматизированный сироп.
Если у вас диабет, обратите внимание на количество сахара в своих напитках. Если вы включите в свой рацион эти напитки без сахара, с низким содержанием сахара или без добавления сахара, вам будет легче контролировать уровень сахара в крови.
Перед операциями и процедурами необходимо избегать обезвоживания, поэтому пейте, если испытываете жажду. Не пейте больше, чем вам нужно. Во время операции или процедуры вам будут вводить жидкости внутривенно.
Ничего не пейте за 2 часа до прибытия. Это также относится и к воде.
Ваш медицинский сотрудник может дать вам другие указания о том, когда следует прекратить пить. В этом случае выполняйте полученные указания.
Что необходимо запомнить
- Наденьте удобную свободную одежду.
- Если вы носите контактные линзы, снимите их и наденьте очки. Во время операции контактные линзы могут травмировать глаза.
- Примите только те лекарства, которые вам сказали принять утром в день операции. Запейте их несколькими маленькими глотками воды.
- Не наносите никакого лосьона, крема, пудры, дезодоранта, макияжа или парфюмерии.
- Не надевайте металлические предметы. Снимите все ювелирные украшения, включая пирсинг на теле.
- Оставьте ценные вещи, такие как кредитные карты и ювелирные украшения, дома.
- Перед тем как отправиться в операционную, вам потребуется снять слуховой аппарат, зубные и другие протезы, парик и религиозные атрибуты.
Куда идти
Место проведения операции указано в полученном вами напоминании.
Что нужно знать
Когда вы приедете в больницу, врачи, медсестры/медбратья и другой медицинский персонал несколько раз попросят вас назвать и продиктовать по буквам ваше имя, а также дату рождения. Это необходимо для вашей безопасности. В этот же день может быть назначена операция для нескольких людей с одинаковыми или похожими именами.
Вы переоденетесь в больничную рубашку и встретитесь с вашей медсестрой/медбратом. Вам введут внутривенный (в/в) катетер в одну из вен, как правило, на руке или на кисти руки. Сначала вам введут жидкость внутривенно, а затем через ту же капельницу сделают анестезию (лекарство, под действием которого вы уснете). Ваш врач расскажет вам об операции и ответит на любые ваши вопросы. Когда придет время операции, вас проводят в операционную.
В операционной вас подключат к оборудованию для отслеживания сердцебиения, дыхания и кровяного давления. Кроме того, вы будете получать кислород через нос или рот. Через IV-капельницу вам введут анестезию, под действием которой вы заснете.
Во время операции хирург сделает небольшой разрез (хирургический надрез) брюшной полости (живота). В разрез будет вставлен маленький телескопический инструмент, чтобы осмотреть ваш организм изнутри. В брюшную полость будет нагнетаться газ (углекислый газ), чтобы у хирурга было пространство для работы.
Затем ваш хирург сделает несколько небольших разрезов и введет внутрь вашего тела другие небольшие инструменты. Точное расположение разрезов и их количество будет зависеть от плана операции.
Затем яичники и фаллопиевы трубы будут перемещены как можно дальше от области лечения и закреплены с помощью швов. Вы не будете чувствовать яичники на новом месте.
После операции
В палате пробуждения
Когда вы проснетесь после операции, вы будете находиться в палате пробуждения. Медсестра/медбрат будет следить за вашей температурой, пульсом, артериальным давлением и уровнем кислорода. Возможно, вы будете получать кислород через трубку, которая будет располагаться под носом, или через маску, закрывающую нос и рот. Кроме того, на голени будут надеты компрессионные ботинки.
После операции у вас могут возникнуть болевые ощущения, но медсестра/медбрат даст вам лекарство, которое должно помочь. Если боль не утихает, сообщите об этом медсестре/медбрату.
У вас будет несколько небольших разрезов на животе. На разрезы наложат пластырь Steri-Strips® (тонкие полоски пластыря) или клей Dermabond® (хирургический клей). Перед выпиской из больницы ваша медсестра покажет вам, как ухаживать за разрезами.
В большинстве случаев пациенты в состоянии вернуться домой в день проведения операции. Вы сможете отправиться домой, когда:
- вы сможете есть твердую пищу; может потребоваться несколько недель для того, чтобы ваш аппетит стал таким же, как и до операции;
- сможете мочиться (ходить в туалет по-маленькому);
- вы сможете ходить;
- не будете испытывать сильную боль.
Дома
Вы можете принять душ через 24 часа (1 день) после операции.
Каждый день мойте разрезы водой с мылом. Если перед выпиской вам на разрезы наложили Steri-Strips или Dermabond, вы можете принимать душ вместе с ними. Полоски пластыря Steri-Strips начнут отклеиваться примерно через 1 неделю. Если они не отпадут через 7–10 дней, отклейте их когда принимаете душ. Если на разрезы нанесен Dermabond, не удаляйте его. Со временем он растворится.
Работа кишечника
У вас может не быть стула в течение нескольких дней после операции. Это нормально. Если стул отсутствует более 3 дней, позвоните врачу или медсестре/медбрату.
Если у вас начался понос (жидкий или водянистый стул), позвоните врачу или медсестре/медбрату. Не принимайте лекарства от поноса, например loperamide (Imodium®) или bismuth subsalicylate (Kaopectate®), пока не проконсультируетесь со своим врачом или медсестрой/медбратом.
Повседневная активность после операции
Для заживления разрезов потребуется 2–4 недели. Следуйте инструкциями ниже до тех пор, пока ваш врач или медсестра/медбрат не скажет вам, что разрезы зажили.
- Не напрягайтесь и не поднимайте ничего тяжелее 10 фунтов (4,5 кг).
- Ничего не вводите во влагалище и воздержитесь от вагинального полового акта в течение 4 недель или до разрешения врача.
- Не садитесь за руль, если вы принимаете рецептурные обезболивающие лекарства. Если вы не принимаете рецептурные обезболивающие лекарства, вы можете сесть за руль через 24 часа после операции.
Если вам предстоит путешествие на самолете через несколько недель после операции, во время полета обязательно вставайте каждый час, чтобы походить. По возможности старайтесь разминать ноги, пить много жидкости и держать стопы приподнятыми.
Когда следует обращаться к своему медицинскому сотруднику
Позвоните своему медицинскому сотруднику, если:
- появились отеки или повышенная чувствительность в икрах или бедрах;
- затрудненное дыхание;
- наблюдается кашель с кровью;
- температура 101 °F (38,3 °C) или выше;
- появилась боль в животе, которая не проходит после приема обезболивающего лекарства.
Learn about our Health Information Policy.