Le seguenti informazioni intendono fornire alcune linee guida sulla porta impiantata, sul collocamento e sulle cure che necessita. La porta impiantata è anche chiamata mediport o port-a-cath. La porta protegge le vene durante il trattamento oncologico.
Che cos’è una porta impiantata?
Una porta impiantata è un tipo di catetere venoso centrale (CVC). Il CVC è un tubo flessibile che viene inserito in una vena.
Potrebbe essere necessario somministrare la medicina in una vena più grossa di quelle delle braccia. La porta permette alla medicina di entrare nel flusso sanguigno attraverso la vena. Può essere utilizzata per somministrare medicine per più giorni di fila.
La porta protegge le vene dai danni causati dall’accesso ripetuto e consente al team di assistenza sanitaria di:
- Prelevare campioni ematici.
- Somministrare una medicina per via endovenosa (EV). La medicina viene inserita in una vena. Alcune medicine somministrate per via endovenosa, come l’anestesia e alcuni tipi di chemioterapia (chemio), devono essere inserite attraverso una grossa vena.
- Somministrare liquidi per via endovenosa.
- Somministrare emoderivati per via endovenosa, come piastrine e plasma.
- Somministrare mezzi di contrasto per via endovenosa. Si tratta di coloranti speciali che consentono al medico di vedere meglio gli organi.
Sarà il fornitore di assistenza sanitaria a decidere se una porta impiantata è l’opzione più adatta a te e alla tua terapia.
La porta viene posizionata da un chirurgo o un radiologo interventista, un medico specializzato in procedure guidate da immagine. Generalmente posiziona la porta nel torace. A volte, invece, la inserisce nella parte superiore del braccio. Il fornitore di assistenza sanitaria ti spiegherà dove viene posizionata la porta.
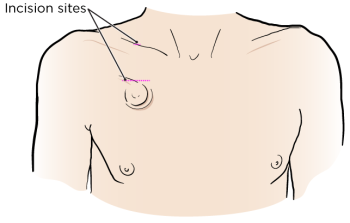
In genere, le porte impiantate vengono posizionate circa 2,5 centimetri sotto il centro della clavicola destra (vedere Figura 1). Ciò consente un accesso più diretto alla vena. Se si indossa un reggiseno, la porta sarà collocata a circa 2,5 cm dalla spallina.
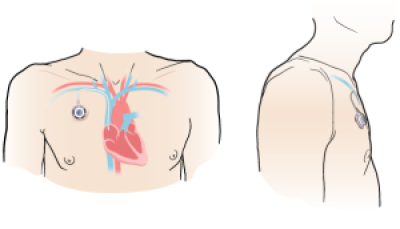
La porta può sollevare la pelle di circa 1,2 centimetri. A volte si riesce a percepirla attraverso la pelle. Molte persone non si accorgeranno nemmeno della sua presenza. La porta non viene rilevata dai metal detector.
Le porte impiantate possono essere tenute per anni. Quando non sarà più necessaria, il fornitore di assistenza sanitaria provvederà a rimuoverla. La porta dovrà essere rimossa anche in caso di infezione. Se necessario, ne verrà impiantata un’altra in un secondo momento.
Probabilità di raccomandare un fornitore
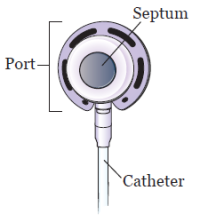
Le porte impiantate si compongono di una porta, un setto e un catetere (vedere Figura 2).
Port e setto
La porta rappresenta il punto di partenza del flusso all’interno del catetere. Viene collocata sottopelle ed è dotata di un centro rialzato chiamato setto. È la parte della porta dove vengono posizionati gli aghi. Quest’area è anche denominata “punto di accesso”.
Il setto è realizzato in gomma autosigillante. L’ago è indispensabile per somministrare farmaci attraverso la porta. Il setto si chiude una volta rimosso l’ago.
Catetere
Il catetere è un tubicino flessibile di plastica. Un’estremità del catetere è collegata alla porta, mentre l’altra estremità viene posizionata nella vena.
Tipi di porte impiantate
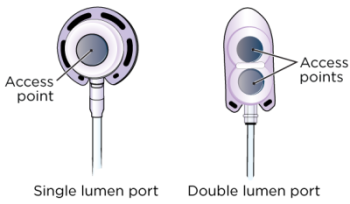
Le porte possono essere di forma circolare, ovoidale o triangolare. La porta può anche essere chiamata Mediport®, BardPort®, PowerPort® o Port-A-Cath®. Può essere monolume o bilume (vedere Figura 3). È il fornitore di assistenza sanitaria a scegliere quella che si addice di più a te e alla tua terapia.
Port monolume
La porta monolume è dotata di un unico punto di accesso e rappresenta il tipo di porta più frequentemente impiantato.
Port bilume
La porta bilume è dotata di due punti di accesso. In ogni punto di accesso, è possibile collocare un ago. Questo tipo di porta è indicato per i pazienti che hanno regolarmente bisogno di più di un punto di accesso.
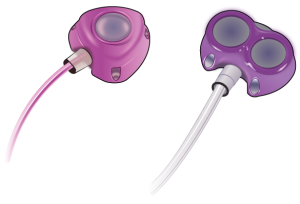
Porte con tecnologia “power injectable”
La maggior parte delle porte impiantate sono destinate all’uso negli esami con acquisizione di immagini, come le scansioni con tomografia computerizzata (TC) o la risonanza magnetica (RM), per consentire iniezioni ad alte pressioni (punture) di mezzi di contrasto. Questa tecnologia prende il nome di “power injectable” (vedere Figura 4).
È il fornitore di assistenza sanitaria a stabilire se hai bisogno di una porta con tecnologia “power injectable”. Inoltre, ti consegnerà un cartoncino plastificato da tenere nel portafoglio con alcune informazioni relative alla porta impiantata. Dovrai portarlo sempre con te.
Cosa fare prima della procedura di posizionamento del port impiantato
Circa 1 settimana prima della procedura, il paziente si incontrerà con l’équipe responsabile della procedura per una visita prima della procedura. Nel corso di questa visita verranno fornite ulteriori informazioni sul nuovo impianto e su come prendersene cura. È consigliabile che un familiare o un amico apprenda con voi.
Chiedete informazioni sui vostri farmaci
Potrebbe essere necessario interrompere l’assunzione di alcune medicine prima della procedura, tra cui:
- Vitamina E.
- Aspirina.
- Anticoaugulanti
- Insulina o altri farmaci per il diabete.
- Farmaci per la perdita di peso
Parlate con il vostro medico per sapere quali sono le medicine che potete sospendere senza problemi.
Se si stanno assumendo altre medicine, chiedere al medico che le ha prescritte se è necessario sospenderle prima della procedura.
Se si assumono medicine al mattino, parlare con il medico per sapere quali assumere prima della procedura. Il medico potrebbe dirvi di aspettare fino a dopo la procedura per assumere alcune medicine.
Farmaci GLP-1 per la perdita di peso
È importante informare il tuo medico se stai assumendo un farmaco GLP-1. Sarà necessario seguire diverse istruzioni sul consumo di cibo e bevande prima dell’intervento o procedura. È molto importante seguire queste istruzioni. Se non le segui, la tua procedura o intervento potrebbe essere rimandato o annullato.
- Il giorno prima dell’intervento o procedura segui una dieta liquida trasparente. Non assumere alcun cibo solido. Consultare Clear Liquid Diet per saperne di più.
- Smetti di bere 8 ore prima dell’orario di arrivo. Non mangiare o bere nient’altro dopo questo orario, inclusi liquidi trasparenti. Puoi bere piccoli sorsi d’acqua insieme ai farmaci.
Per maggiori informazioni, consultare Eating and Drinking Before Your Surgery or Procedure When Taking GLP-1 Medicines.
Ecco alcuni esempi di farmaci GLP-1. Ne esistono altri, quindi assicurati che il tuo team di cura sia al corrente di tutti i farmaci che assumi. Talvolta, questi sono prescritti per aiutare a gestire il diabete o altre patologie. In altre occasioni, sono prescritti per perdere peso.
|
|
Annotare l’ora della procedura
Un membro del personale vi chiamerà tra le 14.00 e le 16.00 del giorno precedente la procedura. Se la procedura è programmata per il lunedì, vi chiameranno il venerdì precedente. Se non ricevete una chiamata entro le 16.00, chiamate il numero 212-639-5948.
Il personale vi dirà a che ora arrivare in ospedale per la procedura. Vi ricorderanno anche dove andare.
Visitare www.msk.org/parking per informazioni sul parcheggio e indicazioni stradali per tutte le sedi MSK.
Come prepararsi alla procedura di posizionamento del port impiantato
La procedura di posizionamento del port avviene in sala operatoria. Il fornitore di assistenza sanitaria ti spiegherà come prepararti.
Rimuovere i dispositivi dalla pelle
È possibile indossare alcuni dispositivi sulla pelle. Prima della procedura, dell’intervento o della TAC, alcuni produttori di dispositivi consigliano di rimuovere:
- Monitoraggio continuo del glucosio (CGM).
- Pompa di insulina
Rivolgiti al tuo fornitore di assistenza sanitaria per fissare un appuntamento a ridosso della data di sostituzione del dispositivo. Assicurati di portare un dispositivo supplementare da indossare una volta terminata la procedura, l’intervento o la TAC.
Potreste non sapere come gestire il glucosio (zucchero nel sangue) quando il dispositivo è spento. In tal caso, prima dell’appuntamento, parlate con l’operatore sanitario che gestisce la cura del vostro diabete.
Organizzare un passaggio per il rientro a casa
È indispensabile che il paziente venga accompagnato a casa da un accompagnatore affidabile dopo l’intervento. Un accompagnatore affidabile è una persona che può aiutarvi a rientrare a casa in modo sicuro. Dovrebbe essere in grado di contattare il team di assistenza in caso di dubbi o situazioni preoccupanti. Assicuratevi di organizzare il rientro a casa il giorno prima dell’operazione.
Se non avete nessuna persona di fiducia che vi riporti a casa potete chiamare una delle agenzie elencate qui sotto. Manderanno qualcuno che torni a casa con voi. Il servizio è a pagamento ed è necessario provvedere al trasporto. È possibile utilizzare un taxi o un servizio auto, ma è necessario avere accanto un accompagnatore di fiducia.
| Agenzie a New York | Agenzie nel New Jersey |
| VNS Health: 888-735-8913 | Caring People: 877-227-4649 |
| Caring People: 877-227-4649 |
Cosa fare il giorno prima della procedura di posizionamento del port
Istruzioni per il consumo di cibo
La notte prima della chirurgia o intervento, non è possibile mangiare niente dopo mezzanotte (0:00). Questo comprende caramelle e gomme da masticare.
Il medico potrebbe averti dato istruzioni diverse su quando smettere di mangiare. In tal caso, seguire le sue istruzioni. Alcune persone hanno bisogno di digiunare (non mangiare) più a lungo prima dell’intervento o chirurgia.
Cosa fare il giorno della procedura di posizionamento del port
Istruzioni per il consumo di liquidi
Nel lasso di tempo compreso tra la mezzanotte e le 2 ore prima dell’orario di arrivo previsto, è possibile bere solo i liquidi elencati di seguito. Non mangiare o bere nient’altro. Smettere di bere 2 ore prima dell’orario di arrivo.
- Acqua.
- Succhi di frutta chiari, come mela, uva o mirtillo rosso.
- Gatorade o Powerade.
-
Caffè nero o tè semplice. È consentita l’aggiunta di zucchero. Non aggiungere nient’altro.
- Non aggiungere nessuna quantità o tipo di latte o creme. Questo include latte o creme di origine vegetale.
- Non aggiungere sciroppi aromatizzati.
Se si soffre di diabete, fare attenzione alla quantità di zucchero presente nelle bevande. Sarà più facile controllare i livelli di zucchero nel sangue assumendo versioni di queste bevande senza zucchero, a basso contenuto di zuccheri o senza zuccheri aggiunti.
È bene mantenersi idratati prima di interventi e procedure, quindi si consiglia di bere se si ha sete. Non bere più del necessario. Durante l’intervento o procedura verranno somministrati liquidi per via endovenosa (IV).
Smettere di bere 2 ore prima dell’orario di arrivo. Questo comprende l’acqua.
Il medico potrebbe averti dato istruzioni diverse su quando smettere di bere. In tal caso, seguire le sue istruzioni.
Istruzioni per le medicine
La mattina della procedura, assumi esclusivamente le medicine prescritte dal medico. Assumetele con una piccola quantità d’acqua.
Cose da ricordare
- È possibile fare la doccia come si è abituati a farla prima dell’operazione. L’operatore sanitario può consigliare di fare la doccia con un sapone speciale chiamato Hibiclens la sera prima dell’operazione. In tal caso, leggere la sezione “Doccia con un detergente antisettico per la pelle (come Hibiclens)” di questa risorsa.
- Non mettete lozioni, creme, polveri, deodoranti, trucchi, ciprie, profumi o colonie.
- Se porti le lenti a contatto, indossa gli occhiali. L’uso di lenti a contatto durante la procedura può danneggiare gli occhi.
- Non indossare oggetti metallici. Rimuovere tutti i gioielli, compresi i piercing sul corpo. Le attrezzature utilizzate durante la procedura possono causare ustioni se toccano il metallo.
- Lasciate a casa gli oggetti di valore (come carte di credito e gioielli).
- Prima di entrare in sala operatoria è necessario togliere alcuni oggetti. Sono compresi apparecchi acustici, dentiere, protesi, parrucche e articoli religiosi.
Cosa portare
- Una custodia per gli occhiali, se li portate.
- Vestiti larghi e comodi da indossare dopo la procedura.
- Un piccolo cuscino o un asciugamano, se si viaggia verso casa in auto. Si può usare per proteggere l’incisione (taglio chirurgico) dalla cintura di sicurezza.
- Se li avete già compilati, il modulo di procura per l’assistenza sanitaria e altre direttive avanzate.
- Le vostre medicine, se ne assumete.
Cosa aspettarsi al momento dell’arrivo
Molti membri del personale ti chiederanno di dichiarare e sillabare il tuo nome e la tua data di nascita. È per garantire la tua sicurezza. In ospedale potrebbero esserci persone con il tuo stesso nome o con un nome simile.
Se non lo hai ancora fatto, ti verrà chiesto di compilare un breve questionario su MyChart, il portale dedicato ai pazienti.
Ti sarà somministrato un sedativo (farmaco con effetto calmante) attraverso il catetere. Il catetere potrà essere di tipo endovenoso e collocato nel braccio o nella mano. In alternativa, potrà essere un CVC, come ad esempio un catetere centrale a inserimento periferico (PICC), se ne hai già uno. Un membro del team di assistenza sanitaria ti spiegherà in cosa consistono prima della procedura.
Al momento della procedura di impianto, un membro del personale ti condurrà in sala operatoria.
Incontro con il personale infermieristico
Incontrerete un membro del personale infermieristico prima dell’intervento. Comunicare la dose dei farmaci assunti dopo la mezzanotte (24:00) e l’ora in cui sono stati assunti. Assicurarsi di includere i farmaci, i cerotti e le creme con prescrizione e da banco.
Il personale infermieristico può inserire un catetere endovenoso, di solito nel braccio o nella mano. Se l’infermiere non colloca il catetere endovenoso, sarà l’anestesista a farlo in sala operatoria.
Incontro con l’anestesista
Incontrerete anche l’anestesista. L’anestesista è un medico con una formazione specifica in anestesiologia. Si occuperà di somministrarvi l’anestetico durante l’intervento. Inoltre si occuperà di:
- Ripercorrere la vostra anamnesi insieme a voi.
- Chiedervi se avete avuto problemi con l’anestesia in passato. Tra gli effetti collaterali si annoverano la nausea (sensazione di vomito) o dolore.
- Discuterete della vostra sicurezza e del vostro comfort durante l’intervento.
- Vi spiegherà che tipo di anestesia vi somministrerà.
- Rispondere a tutte le vostre domande riguardo l’anestesia.
All’interno della sala operatoria
Una volta in sala operatoria, il medico inietterà (somministrerà) un’anestesia locale. L’anestetico locale è una medicina che serve ad addormentare una determinata area del corpo. Viene iniettato nel collo e nel torace.
In alcuni casi, l’intervento viene eseguito in anestesia generale. L’anestetico generale è un farmaco che ti fa dormire durante la procedura.
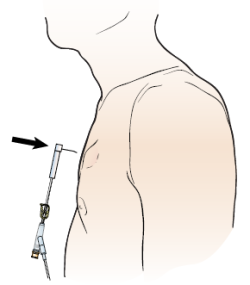
Il medico pratica una piccola incisione (taglio chirurgico) alla base del collo (vedere Figura 5). L’incisione può misurare da 2,5 a 4 centimetri. Quindi, viene praticata un’altra piccola incisione di circa 1 centimetro sul torace, al di sotto della clavicola. Dopodiché viene realizzata una tasca sottopelle, che terrà la porta in posizione.
Il fornitore di assistenza sanitaria inserisce il catetere nella seconda incisione e lo collega alla vena.
Le incisioni vengono chiuse tramite suture (punti) o con una speciale colla chirurgica detta Dermabond®. I punti di sutura applicati si assorbono da soli e non necessitano di rimozione. In alternativa, possono essere utilizzate le Steri-StripTM. Si tratta di strisce corte e sottili di nastro chirurgico, più resistenti di una normale fasciatura.
La procedura dovrebbe durare circa 1 ora.
Cosa fare dopo la procedura di posizionamento del port
Nell’unità di cure post-anestesiologiche (PACU)
Al termine dell’intervento, vi sveglierete nella PACU. Il personale infermieristico terrà sotto controllo la vostra temperatura, il polso, la pressione sanguigna e i livelli di ossigeno. È possibile che l’ossigeno vi venga somministrato attraverso un tubicino sotto il naso o una mascherina che copre naso e bocca. Indosserete anche calze antitrombo.
Se hai male, parlane con l’infermiere. Potrà somministrarti una medicina per il dolore.
Chiedi all’infermiere quanto tempo dovrai rimanere in PACU. Il team di assistenza sanitaria ti dirà quando potrai andare a casa. Dovrai essere accompagnato da un partner di assistenza responsabile.
Prima di lasciare l’ospedale, l’infermiere ti toglierà la flebo e ti spiegherà anche come sostituire la medicazione e prendertene cura a casa.
Come prendersi cura del sito di incisione
La piccola incisione sul petto sarà coperta da un bendaggio. Il bendaggio può essere tolto 48 ore (2 giorni) dopo la procedura.
Potresti avvertire un po’ di dolore o indolenzimento nei siti di incisione e nel punto in cui il catetere è stato infilato sottopelle. I sintomi dovrebbero risolversi nel giro di 1-2 giorni. Se ne senti il bisogno, puoi assumere un antidolorifico da banco (medicina senza obbligo di ricetta). Potresti notare anche dei lividi.
La cintura dell’auto potrebbe premere sulle incisioni. Per evitare che succeda, metti un piccolo cuscino o un asciugamano piegato tra la cintura e il tuo corpo.
Incisioni richiuse con suture
In caso di chiusura delle incisioni con punti di sutura:
- Vengono applicate due piccole fasciature su entrambe le incisioni.
- Tieni la fasciatura per 48 ore o il tempo indicato dal fornitore di assistenza sanitaria.
- Non bagnare la fasciatura. Potrai farti una doccia solo quando le fasciature ti saranno state rimosse.
Incisioni chiuse con Dermabond
In caso di chiusura delle incisioni con punti di sutura:
- Vengono applicati due piccoli cerotti o fasciature su entrambe le incisioni.
- Non applicare creme o prodotti vischiosi sul cerotto o sulla fasciatura.
- Non rimuovere o graffiare la Dermabond. Verrà via da sola nel giro di 7-10 giorni.
- Il team di assistenza sanitaria ti spiegherà come lavarti in sicurezza fino a quando l’incisione non sarà guarita.
La cute sopra la porta non necessita di alcuna cura particolare e può essere lavata normalmente. Se sono state utilizzate le Steri-Strip, verranno via da sole nel giro di 7-10 giorni.
La porta non viene rilevata dai metal detector.
Fare il bagno e la doccia
- Per le prime 24 ore dopo la procedura, mantenere il bendaggio asciutto. È possibile utilizzare una spugna per lavarsi, purché la fasciatura non si bagni.
- È possibile fare la doccia 48 ore (2 giorni) dopo la procedura. Non immergetevi in una vasca da bagno o in una piscina. È possibile iniziare a fare il bagno da 1 a 2 settimane dopo la procedura. Il medico vi dirà quando è sicuro bagnarsi completamente. Si può andare completamente sott’acqua in una vasca da bagno o in una piscina, purché il port non sia accessibile.
-
Se il vostro port si bagna mentre siete a casa:
- Coprire la medicazione trasparente sopra il port con una medicazione impermeabile (come Aquaguard®). Il personale infermieristico può darvi istruzioni su come utilizzarlo.
- Fare la doccia con Hibiclens ogni giorno per proteggersi dalle infezioni. Seguire le istruzioni nella sezione “Doccia con un detergente antisettico per la pelle (come Hibiclens)” alla fine di questa risorsa.
- Quando ci si lava, si deve essere delicati con la pelle intorno al sito del port. Si può lavare delicatamente con il sapone, ma non usare panni o spazzole. Sciacquare bene la pelle e asciugarla con un asciugamano morbido.
- È possibile iniziare a usare una salvietta durante il bagno e la doccia 2 settimane dopo la procedura. Evitare di strofinare l’area fino alla completa guarigione. Questo avviene di solito circa 6 settimane dopo la procedura.
Attività fisica dopo la procedura
Il medico vi darà istruzioni su quali esercizi e movimenti potete fare durante la guarigione delle incisioni. Consultare il proprio medico prima di iniziare qualsiasi esercizio, ad esempio:
- Correre.
- Fare stretching.
- Sollevare più di 4,5 kg.
- Sport di contatto, come il football americano.
Accesso alla porta impiantata
Il fornitore di assistenza sanitaria accederà alla porta per somministrarti liquidi o medicine per via endovenosa, posizionando un ago nel punto di accesso (vedere Figura 6). Da qui, il liquido o medicina attraversa il catetere per poi entrare nel flusso sanguigno.
L’accesso alla porta deve essere effettuato solo da personale sanitario addestrato alla cura della porta.
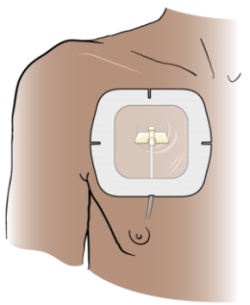
Il team di assistenza sanitario potrebbe dover accedere alla porta il giorno stesso dell’impianto. In tal caso, durante il collocamento inserisce un ago di accesso nel setto.
L’ago e la porta vengono poi coperti con un’apposita fasciatura (medicazione) durante l’accesso (vedere Figura 7). La medicazione contribuisce a mantenere l’ago in posizione. Inoltre, può essere applicata una piccola fasciatura anche sull’incisione superiore. Se la porta non è in uso, non è necessario applicare alcun tipo di fasciatura.
Lavaggio della porta impiantata
Quando è in uso, la porta non necessita di lavaggio. In caso di inutilizzo, deve essere sottoposta a lavaggio almeno ogni 12 settimane. A seconda di quando sono le visite, i lavaggi potrebbero essere più frequenti. Per eseguire questa procedura, l’infermiere inserisce un ago nella porta. Dopodiché inietta la soluzione fisiologica (acqua salata sterile) nel catetere. Questo serve a impedire l’ostruzione del catetere. In caso di ostruzione, il catetere potrebbe smettere di funzionare e richiedere la rimozione della porta.
Rimuovere il port
Quando non è più necessaria o in caso di infezione, il fornitore di assistenza sanitaria può rimuovere la porta. Per maggiori informazioni sulla rimozione, consulta il fornitore di assistenza sanitaria.
Quando contattare il tuo medico
- Avverti un dolore nuovo o crescente presso il sito della porta
- Noti la formazione di un rigonfiamento o di un ematoma presso il sito della porta
- Si verifica la fuoriuscita di pus o liquido dalla/e incisione/i
- Avverti calore o sensibilità o noti rossore, irritazione o allargamento presso la/e incisione/i
- Febbre a 38 °C o più alta
- Brividi
Informazioni di contatto
In caso di domande, contattare direttamente un membro del team di assistenza Se siete pazienti dell’MSK e avete bisogno di contattare un operatore dopo le 17.00, durante il fine settimana o nei giorni festivi, chiamate il numero 212-639-2000. Rivolgiti al collega di radiologia interventistica di turno.
Fare la doccia con un detergente antisettico (come Hibiclens).Seguire le istruzioni per la doccia con un detergente antisettico al 4% di CHG. Un antisettico uccide i germi che possono causare malattie.
Non applicare lozioni, creme, deodoranti, trucchi, ciprie, profumi o colonie dopo la doccia. |
Learn about our Health Information Policy.