Estas informações vão ajudá-lo a se preparar para o procedimento de dissecção endoscópica submucosal no MSK. Leia este guia pelo menos uma vez antes do procedimento. Use-o como referência nos dias que antecedem seu procedimento.
O que é a dissecção endoscópica submucosal?

A ESD é um procedimento para remover tumores do trato digestivo. O trato digestivo é composto pelo esôfago (tubo alimentar), estômago, intestino delgado, intestino grosso (cólon) e reto (consulte a imagem 1).
Geralmente, um gastroenterologista realiza a ESD durante um procedimento de endoscopia. Gastroenterologista é um médico com formação especial no sistema gastrointestinal (GI). Isso inclui o esôfago, estômago e intestino.
Em algumas situações, o médico não consegue realizar a ESD durante a endoscopia. Converse com o provedor de assistência médica sobre o que esperar e como se preparar para a ESD. Siga cuidadosamente as instruções deste guia.
Durante o procedimento, o médico colocará um tubo flexível chamado endoscópio na sua boca. Ele guiará o endoscópio pelo esôfago, chegará ao estômago e ao intestino delgado (consulte a imagem 1).
O escopo é conectado a um monitor de vídeo. Isso permite que o médico veja o interior do seu intestino e procure qualquer coisa que não seja normal no monitor de vídeo. Ele usará o escopo para remover tumores e suturar a área, se necessário. Quando terminar, ele removerá o escopo.
A imagem 2 mostra o processo de extirpação do tumor:
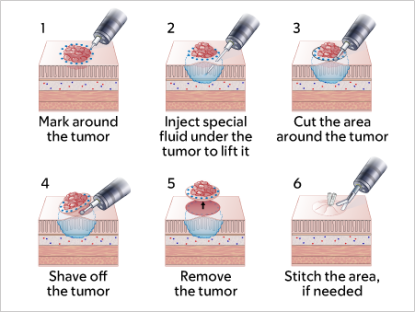
Normalmente, o procedimento leva de 1 a 3 horas, mas algumas vezes pode ser mais longo.
O que fazer duas semanas antes do procedimento
Pergunte sobre os seus medicamentos
Talvez você precise parar de tomar alguns medicamentos habituais antes do procedimento. Ou talvez você precise tomar uma dose (quantidade) diferente da habitual. Converse com seu provedor de assistência médica sobre como tomar seus medicamentos antes do procedimento. Não mude a forma como toma seus medicamentos sem falar com um provedor de assistência médica.
Esta seção lista alguns exemplos de medicamentos, mas existem muitos outros. Certifique-se de que sua equipe de cuidados saiba todos os medicamentos que você toma, sejam eles prescritos, de venda livre e suplementos alimentares. Medicamentos prescritos são aqueles que somente podem ser vendidos com receita médica. Medicamentos de venda livre são aqueles que podem ser comprados sem receita médica.
É muito importante tomar seus medicamentos e suplementos corretamente nos dias que antecedem seu procedimento. Caso contrário, talvez precisemos remarcar o procedimento.
Anticoagulantes (para afinar o sangue)
Um anticoagulante é um medicamento que altera a forma como o sangue coagula. Anticoagulantes são frequentemente prescritos para ajudar a prevenir ataques cardíacos, derrames ou outros problemas causados por coágulos sanguíneos.
Se você toma um anticoagulante, converse com o provedor de assistência médica que agendou seu procedimento e com o provedor que a prescreveu. Pergunte o que fazer antes do procedimento. Eles podem lhe dizer para parar de tomar o medicamento alguns dias antes do procedimento. Vai depender do tipo de procedimento que você fará e o motivo pelo qual você toma o anticoagulante.
Veja a seguir alguns exemplos de anticoagulantes. Existem outros, portanto, certifique-se de que sua equipe de cuidados saiba sobre todos os medicamentos que você toma. Não pare de tome nenhum o anticoagulante sem falar com um membro da equipe de cuidados.
|
|
Outros medicamentos e suplementos podem alterar a forma como o sangue coagula. Exemplos incluem vitamina E, óleo de peixe e anti-inflamatórios não esteroides (AINEs). Ibuprofeno (Advil®, Motrin®) e naproxeno (Aleve®) são exemplos de AINEs, mas existem muitos outros.
Leia How To Check if a Medicine or Supplement Has Aspirin, Other NSAIDs, Vitamin E, or Fish Oil. Isso ajudará você a saber quais medicamentos e suplementos você pode precisar evitar antes do procedimento.
Medicamentos para diabetes
Se você toma insulina ou outros medicamentos para diabetes, converse com o provedor de assistência médica do MSK e com o provedor de assistência médica que os prescreveu. Pergunte o que fazer antes da cirurgia ou do procedimento. Talvez você precise parar de tomar o medicamento ou tomar uma dose (quantidade) diferente da usual. Talvez precise também seguir instruções diferentes sobre comida e bebida antes da cirurgia ou do procedimento. Siga as instruções do seu médico.
A equipe de cuidados vai verificar os níveis de açúcar no sangue durante a cirurgia ou procedimento.
Medicamentos GLP-1 para perda de peso
É importante informar ao provedor de assistência médica se você está tomando um medicamento GLP-1. Você precisará seguir instruções especiais sobre alimentação e ingestão de líquidos antes da cirurgia ou do procedimento. É muito importante seguir essas instruções. Sua cirurgia ou procedimento poderá ser adiada(o) ou cancelada(o) se você não seguir as instruções.
- No dia anterior à cirurgia ou ao procedimento, siga uma dieta de líquidos transparentes. Não coma alimentos sólidos. Leia Clear Liquid Diet para saber mais.
- Pare de ingerir líquidos 8 horas antes do horário de chegada. Não coma nem beba nada após esse horário, incluindo líquidos transparentes. Você pode tomar seus medicamentos com pequenos goles de água.
Para saber mais, leia Eating and Drinking Before Your Surgery or Procedure When Taking GLP-1 Medicines.
Veja a seguir alguns exemplos de medicamentos GLP-1. Existem outros, portanto, certifique-se de que sua equipe de cuidados saiba sobre todos os medicamentos que você toma. Às vezes, esses medicamentos são prescritos para ajudar no controle do diabetes ou de outras doenças. Outras vezes, são prescritos para perda de peso.
|
|
Solicite uma carta ao seu provedor de assistência médica, se necessário
Uma carta de aprovação é uma carta de seu médico que diz que você pode realizar o procedimento com segurança. Talvez você precise solicitar uma ou mais cartas de aprovação antes do procedimento. Seu provedor de assistência médica do MSK lhe dirá se for necessário. Ele deve receber a carta de autorização pelo menos um dia antes do procedimento.
Carta de autorização para um cardioversor-desfibrilador implantável (CDI) automático ou marca-passo permanente (PPM)
Informe seu provedor de assistência médica do MSK se você tem um CDI ou PPM implantado. Será necessário obter uma carta de aprovação de seu cardiologista (médico do coração).
Carta de aprovação por outros sintomas
Será necessário obter uma carta de aprovação de um médico, se você apresentou algum dos itens abaixo nas últimas 6 semanas:
- Dor no peito.
- Dificuldade para respirar, que seja nova ou tenha piorado.
- Desmaios.
O que fazer uma semana antes do procedimento
Pare de tomar certas medicações
Se você toma aspirina, pergunte ao provedor de assistência médica que a prescreve se você pode parar de tomar uma semana antes do procedimento. Aspirina e medicações que contêm aspirina podem causar hemorragia. Leia How To Check if a Medicine or Supplement Has Aspirin, Other NSAIDs, Vitamin E, or Fish Oil para saber mais.
Se seu provedor de assistência médica não quiser que você pare de tomar aspirina, informe ao provedor de assistência médica que fará o procedimento de ESD pelo menos 10 dias antes do procedimento.
Peça para alguém levar você para casa
Se o médico não puder fazer a ESD durante o procedimento, você deverá ter um parceiro responsável para levá-lo para casa depois. Um parceiro de cuidados responsável é alguém que possa ajudá-lo a chegar em casa com segurança. Ele deve ser capaz de entrar em contato com sua equipe de cuidados se tiver alguma dúvida. Certifique-se de planejar isso antes do dia do procedimento.
Se não tiver um parceiro de cuidados responsável para levá-lo para casa, ligue para uma das agências abaixo. Eles enviarão alguém para ir para casa com você. Há uma taxa para esse serviço e você precisará fornecer o transporte. Não há problema em pegar um táxi ou usar um serviço de aplicativo, mas ainda assim você precisa de um parceiro de cuidados responsável com você.
| Agências em Nova York | Agências em Nova Jersey |
| VNS Health: 888-735-8913 | Caring People: 877-227-4649 |
| Caring People:877-227-4649 |
O que fazer 3 dias antes do procedimento
Um enfermeiro de endoscopia ligará para você no horário entre 8h e 18h três dias antes do procedimento. Ele repassará as instruções deste guia com você e fará perguntas sobre seu histórico médico. O enfermeiro também analisará suas medicações e lhe dirá quais você deve tomar na manhã do procedimento.
O que fazer 2 dias antes do procedimento
Se você faz suplementação de ferro, você deverá parar de tomar 2 dias antes do procedimento. Os suplementos de ferro podem causar manchas escuras no trato digestivo (GI), o que pode impedir que o provedor de assistência médica tenha uma visão clara.
O que fazer no dia anterior ao procedimento
Observe a hora de seu procedimento
Um membro da equipe ligará para você após o meio-dia (12h) do dia anterior ao seu procedimento. Se seu procedimento estiver marcado para uma segunda-feira, eles ligarão para você na sexta-feira anterior. Se não receber uma ligação até as 19h, ligue para 212-639-5014, ou para o Escritório de internações no número 212-639-7882.
O membro da equipe lhe dirá a que horas chegar ao hospital para o procedimento. Ele também vai lembrá-lo aonde ir.
Se você precisar cancelar seu procedimento, ligue para o escritório de agendamento do GI no número 212-639-5020.
Instruções sobre alimentação
Pare de comer à meia-noite (0:00 h) da noite anterior à cirurgia ou ao procedimento. Isso inclui doces e gomas de mascar.
Seu provedor de assistência médica pode ter dado instruções diferentes sobre quando parar de comer. Nesse caso, siga as instruções fornecidas pelo seu provedor. Algumas pessoas precisam fazer jejum (não comer) por mais tempo antes da cirurgia ou procedimento.
O que fazer no dia do procedimento
Instruções sobre a ingestão de bebidas
Entre a meia-noite (0:00 h) e 2 horas antes de seu horário de chegada, beba somente os líquidos da lista abaixo. Não coma nem beba mais nada. Pare de ingerir bebidas 2 horas antes do horário de chegada.
- Água.
- Suco de maçã claro, suco de uva claro ou suco de cranberry claro.
- Gatorade ou Powerade.
-
Café puro ou chá puro. Tudo bem adicionar açúcar. Não adicione mais nada.
- Não adicione nenhum tipo de leite ou creme. Isso inclui leites e cremes à base de plantas.
- Não adicione nenhum xarope aromatizado.
Se você tem diabetes, preste atenção à quantidade de açúcar nas bebidas que consome. Será mais fácil controlar seus níveis de açúcar no sangue se você incluir versões dessas bebidas sem açúcar, com baixo teor de açúcar ou sem adição de açúcar.
É útil manter-se hidratado antes de cirurgias e procedimentos, então beba se estiver com sede. Não beba mais do que precisa. Você receberá líquidos intravenosos (IV) durante a cirurgia ou procedimento.
Pare de ingerir bebidas 2 horas antes do horário de chegada. Isso inclui água.
Seu provedor de assistência médica pode ter dado instruções diferentes sobre quando parar de beber. Nesse caso, siga as instruções fornecidas pelo seu provedor.
Lembretes importantes
- Tome somente as medicações que lhe disseram para tomar na manhã do procedimento. Tome os remédios com poucos goles d’água.
- Não passe loções, cremes ou talco no peito ou braços.
- Remova joias, incluindo piercings.
- Deixe itens valiosos, como cartões de crédito e joias, em casa. Não haverá armários disponíveis para guardar objetos de valor.
- Se você usa lentes de contato, prefira óculos.
O que trazer
- Seu inalador de resgate (como albuterol (Ventolin®) para asma), se você tiver um.
- Um estojo para os óculos.
- O formulário Health Care Proxy, se você o tiver preenchido.
- Se você tiver um marca-passo ou um cardioversor-desfibrilador (CDI) implantado, traga o cartão de identificação.
Aonde ir
Seu procedimento será realizado em um dos locais a seguir:
David H. Koch Center
530 East 74th Street
New York, NY 10021
Pegue o elevador até o 8o andar.
Endoscopy Suite no Memorial Hospital (hospital principal do MSK)
1275 York Avenue (entre as ruas East 67 e East 68)
New York, NY 10065
Pegue o elevador B até o 2o andar. Vire à direita e entre no Surgery and Procedural Center pelas portas de vidro.
Acesse www.msk.org/parking para obter informações sobre estacionamento nesses locais.
O que esperar quando chegar
Quando chegar a hora do procedimento, um membro da equipe de cuidados levará você até a sala do procedimento. A equipe de cuidados ligará o equipamento para monitorar seu coração, respiração e pressão arterial. Você receberá oxigênio por um tubo fino que fica abaixo do nariz. Eles também colocarão um protetor bucal para proteger os dentes.
O enfermeiro ou anestesiologista colocará um acesso intravenoso (IV) em uma veia, geralmente no braço ou na mão. Você receberá anestesia pelo acesso intravenoso, que o fará adormecer. Quando você adormecer, o médico começará o procedimento. Normalmente, o procedimento leva de 1 a 3 horas, mas algumas vezes pode ser mais longo.
O que fazer após o procedimento de ESD
Na Sala de Recuperação Pós-Anestésica (PACU).
Quando acordar, você estará na PACU. O enfermeiro continuará a monitorar seu coração, respiração e pressão arterial.
Caso o médico tenha feito uma ESD, você precisará passar a noite no hospital para que o enfermeiro possa monitorá-lo. Você será transferido para uma cama de paciente hospitalizado quando houver uma disponível. Se você não tiver problemas durante a noite, poderá deixar o hospital no dia seguinte.
Caso o médico não tenha feito uma ESD, você poderá ir para casa no mesmo dia. Você deverá ter um parceiro de cuidados responsável para levá-lo para casa depois.
Em casa
Nos primeiros 7 dias após o procedimento:
- Não beba álcool.
- Não faça exercícios extenuantes (como corrida ou tênis).
- Não levante nada mais pesado que 4,5 kg.
- Tente permanecer nos arredores e não viaje longas distâncias, como para fora do país.
A maioria das pessoas pode voltar a trabalhar 7 dias após esse procedimento, mas cada pessoa é diferente, então pode ser mais ou menos tempo para você. Se você precisar levantar muito peso no trabalho, converse com seu provedor de assistência médica antes de voltar a trabalhar.
Acompanhamento médico
Você terá uma consulta de acompanhamento com seu provedor de assistência médica duas semanas após o procedimento. Durante a consulta, ele conversará com você sobre os resultados e apresentar um plano de tratamento.
Quando ligar para seu médico
Ligue para seu provedor de assistência médica se você tiver:
- Febre de 38,3 °C (101 °F) ou superior.
- Dor intensa, rigidez ou inchaço no abdômen (barriga).
- Sangue no vômito.
- Dor intensa na garganta que não passa.
- Fraqueza, desmaio ou ambos.
- Fezes escuras (cocô) ou sangue nas fezes.
- Quaisquer outras dúvidas ou preocupações.
Se tiver dor no peito ou dificuldade para respirar, ligue para 911 ou vá para o atendimento de urgência mais próximo de você.
Informações de contato
Se tiver dúvidas ou preocupações, ligue para o consultório do Dr. Nishimura no número 212-639-6029, ou do Dr. Beauvais no número 212-639-5909. Você pode contatar um membro da equipe de segunda a sexta, das 9h às 17h. Após as 17h, nos finais de semana e feriados, ligue para 212-639-2000 e peça para falar com o médico de GI de plantão.
Learn about our Health Information Policy.
