Эта информация поможет вам подготовиться к бронхоскопии гибким эндоскопом в центре MSK. Из нее вы также узнаете, чего ожидать до, во время и после процедуры.
Информация о бронхоскопии гибким эндоскопом
Бронхоскопия — это процедура, с помощью которой врач может увидеть внутреннюю поверхность дыхательных путей, используя бронхоскоп. Бронхоскоп — это тонкая гибкая трубка с источником света и с камерой на конце.
Врач введет бронхоскоп вам в рот или в нос. Он будет осторожно продвигать его вдоль глотки и введет его в легкие через трахею (дыхательное горло).
Во время бронхоскопии гибким эндоскопом врач может сделать биопсию. Это процедура получения образцов тканей. Он может взять образцы ткани:
- из дыхательных путей;
- из лимфоузлов за пределами дыхательных путей;
- из легких.
Врач также может выполнить промывание солевым раствором, чтобы очистить дыхательные пути или легкие.
Вместе с бронхоскопией гибким эндоскопом вам могут проводить и другие процедуры, например:
- ультразвуковое исследование (диагностический метод, предполагающий использование звуковых волн для создания изображений внутренних органов);
- медицинскую лазерную процедуру для удаления тканей;
- установку стента (полой трубки, которая помогает держать дыхательные пути открытыми). Если вам необходимо установить стент, ознакомьтесь с материалом Размещение трахеального или бронхиального стента.
Ваш медицинский сотрудник предоставит вам информацию и обсудит с вами то, чего стоит ожидать во время проведения процедуры. Он также сообщит, где будет проводиться процедура. Он отметит галочкой соответствующее поле ниже, чтобы вам было легче запомнить.
Ваша бронхоскопия будет проводиться в одном из этих отделений:
-
Отделение эндоскопии в Memorial Hospital (основная больница центра MSK)
1275 York Ave. (между East 67th Street и East 68th Street)
New York, NY 10065
Поднимитесь на лифте B на 2-й этаж. Поверните направо и войдите через стеклянные двери в хирургический и процедурный центр (Surgery and Procedural Center). -
Операционная в Memorial Hospital (основная больница центра MSK)
1275 York Ave. (между East 67th Street и East 68th Street)
New York, NY 10065
Поднимитесь на лифте B в центр дооперационной подготовки (Presurgical Center, PSC) на 6-м этаже. -
MSK Monmouth
480 Red Hill Road
Middletown, NJ 07748
Войдите в здание через вход, ведущий в нижний вестибюль. Сотрудник направит вас в хирургическую регистратуру (surgical check-in) на 2-м этаже.
Чтобы получить информацию о парковке и указания о том, как добраться до всех отделений центра MSK, перейдите по ссылке www.msk.org/parking.
Что делать перед бронхоскопией гибким эндоскопом
Поговорите с медсестрой/медбратом и спланируйте ваше лечение
Перед проведением процедуры вы поговорите с медсестрой/медбратом и обсудите план ухода за вами во время процедуры. Содержание вашего разговора будет зависеть от того, где проводится процедура. Ваш медицинский сотрудник расскажет вам, чего ожидать.
Дооперационное исследование (PST)
Ваш медицинский сотрудник сообщит вам о необходимости проведения дооперационного исследования (presurgical testing (PST)) перед процедурой. PST — это обычный медицинский осмотр. Он также может включать другие медицинские исследования, которые предоставят вашей лечащей команде важную информацию о состоянии вашего здоровья. PST помогает вашей лечащей команде определить, возможно ли проведение процедуры при вашем состоянии здоровья.
Если вам необходимо выполнение PST, вы будете записаны на прием в течение 30 дней (1 месяца) до процедуры. Дата, время и место его проведения будут указаны в напоминании, которое вы получите в офисе вашего медицинского сотрудника. В день приема вы можете принимать пищу и лекарства как обычно.
Вы поможете нам, если на прием по поводу PST возьмете с собой следующее:
- список всех лекарств, которые вы принимаете, включая рецептурные и безрецептурные лекарства, пластыри и кремы;
- результаты всех исследований, которые вы проходили вне центра MSK, например кардиограммы с нагрузкой, эхокардиограммы или допплерографии сонной артерии;
- Имена и телефонные номера ваших медицинских сотрудников.
Во время дооперационного исследования вы познакомитесь с медсестрой/медбратом высшей квалификации. Это медицинский сотрудник, работающий с анестезиологами (медицинскими сотрудниками, прошедшими специальную подготовку, которые будут делать анестезию во время процедуры). Медсестра/медбрат высшей квалификации вместе с вами просмотрит медицинскую карту и вашу историю хирургических операций. Возможно, для планирования процедуры вам потребуются некоторые обследования, например:
- электрокардиограмма (electrocardiogram (EKG)) для проверки вашего сердечного ритма;
- рентген грудной клетки;
- исследования крови;
Медсестра/медбрат высшей квалификации может порекомендовать вам обратиться к другим медицинским специалистам, а также скажет, какие лекарства принять утром в день процедуры.
Подготовка к процедуре
Вы и ваша лечащая команда будете готовиться к процедуре вместе. Помогите нам обеспечить вашу безопасность: скажите нам, соответствует ли какое-либо из этих утверждений вашей ситуации, даже если вы не совсем в этом уверены.
Возможно, перед процедурой вам придется соблюдать специальные указания, связанные с принимаемыми вами лекарствами и пищевыми добавками. В случае несоблюдения этих указаний процедура может быть перенесена или отменена.
-
Я принимаю какие-либо рецептурные лекарства. Рецептурное лекарство — это лекарство, которое можно получить только по рецепту врача. Сюда входят:
- лекарства, которые вы глотаете;
- лекарства, которые вводятся в виде инъекций (уколов);
- лекарства, которые вы вдыхаете;
- лекарства, которые вы наносите на кожу в виде пластыря или крема.
- Я принимаю безрецептурные лекарства, включая пластыри и кремы. Безрецептурное лекарство — это лекарство, которое можно купить без рецепта.
- Я принимаю пищевые добавки, например, травы, витамины, минералы, а также натуральные или домашние лечебные средства.
- У меня есть кардиостимулятор, автоматический имплантируемый кардиовертер-дефибриллятор (automatic implantable cardioverter-defibrillator, AICD) или другой прибор для стимуляции работы сердца.
- В прошлом у меня были проблемы с анестезией. Анестезия — это лекарство, под действием которого вы заснете во время процедуры.
- У меня аллергия на некоторые лекарства или материалы, в том числе латекс.
- Я не хочу, чтобы мне делали переливание крови.
- Я употребляю рекреационные наркотики, например, марихуану.
Об употреблении алкоголя
Очень важно сообщить медицинским сотрудникам, сколько алкоголя вы употребляете. Это поможет нам спланировать ваше лечение.
Если вы употребляете алкоголь регулярно, существует риск возникновения проблем во время и после проведения процедуры. Они включают кровотечение, инфекции, проблемы с сердцем и более длительное стационарное лечение.
Если вы регулярно употребляете алкоголь, резкое прекращение его употребления может спровоцировать судорожные припадки, алкогольный делирий и привести к летальному исходу. Если мы будем знать, что вы подвержены риску возникновения этих проблем, мы сможем назначить вам лекарства для их предотвращения.
Чтобы предотвратить возможные проблемы, перед процедурой сделайте следующее:
- Честно сообщить медицинским сотрудникам, в каком количестве вы употребляете алкоголь.
-
После назначения процедуры попытайтесь прекратить употребление алкогольных напитков. Немедленно сообщите своему медицинскому сотруднику, если вы:
- испытываете головную боль;
- чувствуете тошноту (как будто вас вот-вот вырвет);
- испытываете тревогу (нервозность или беспокойство) сильнее, чем обычно;
- не можете спать.
- Сообщить медицинскому сотруднику, если вы не в силах прекратить употребление алкоголя.
- Задайте медицинскому сотруднику вопросы о том, как может повлиять употребление алкоголя на ваш организм в связи с процедурами. Как всегда, мы обеспечим конфиденциальность всех ваших медицинских данных.
О курении
Если вы курите или пользуетесь электронным устройством для курения, во время процедуры у вас могут возникнуть проблемы с дыханием. Примерами электронных устройств для курения являются вэйпы и электронные сигареты. Прекращение курения даже за несколько дней до процедуры может помочь предотвратить проблемы с дыханием во время процедуры и после нее.
Если вы курите, ваш медицинский сотрудник направит вас к специалистам нашей программы лечения табакозависимости (Tobacco Treatment Program). Вы также можете обратиться в эту программу по телефону 212-610-0507.
Информация о приступах апноэ во сне
Приступы апноэ во сне — это распространенная проблема с дыханием. Во время приступа апноэ во сне вы ненадолго перестаете дышать. Самый распространенный вид — синдром обструктивного апноэ во сне (obstructive sleep apnea (OSA)). При OSA дыхательные пути полностью блокируются во время сна.
OSA может послужить причиной возникновения серьезных проблем во время и после процедуры. Сообщите нам, если у вас случаются или, как вы думаете, могут случаться приступы апноэ во сне. Если вы используете дыхательный аппарат (например, СИПАП [CPAP]), возьмите его с собой в день проведения процедуры.
Спросите о ваших лекарствах
Возможно, перед процедурой вам придется прекратить прием некоторых лекарств или принять другую дозу (количество). Перед процедурой обсудите со своим медицинским сотрудником, как принимать лекарства. Не меняйте способ приема лекарств без консультации с медицинским сотрудником.
В этом разделе приведены лишь некоторые примеры лекарств, но существуют и другие. Обязательно расскажите своей лечащей команде обо всех принимаемых вами лекарствах, включая рецептурные и безрецептурные лекарства и диетические добавки. Рецептурное лекарство — это лекарство, которое можно получить только по рецепту врача. Безрецептурное лекарство — это лекарство, которое можно купить без рецепта.
Очень важно правильно принимать лекарства и добавки в период перед процедурой. Если вы не выполните это требование, нам, возможно, придется перенести вашу процедуру.
Лекарства, разжижающие кровь
Антикоагулянты — это лекарства, которые влияют на свертываемость крови. Если вы принимаете какие-либо антикоагулянты, спросите проводящего процедуру медицинского сотрудника, как вам лучше поступить. Он может рекомендовать прекратить прием лекарств. Это будет зависеть от типа предстоящей вам процедуры и причины, по которой вы принимаете антикоагулянты.
Ниже приведены примеры лекарств, разжижающих кровь. Существуют и другие, поэтому обязательно сообщите своей лечащей команде обо всех принимаемых вами лекарствах. Не прекращайте прием лекарства, разжижающего кровь, не посоветовавшись со специалистом вашей лечащей команды.
|
|
Прекратите принимать нестероидные противовоспалительные лекарства (nonsteroidal anti-inflammatory drug, NSAID).
Такие нестероидные противовоспалительные лекарства, как ibuprofen (Advil® и Motrin®) и naproxen (Aleve®), могут вызвать кровотечение. Прекратите принимать их за 2 дня до процедуры. Если от медицинского сотрудника вы получили другие указания, тогда следуйте только им.
Для получения более подробной информации ознакомьтесь с материалом Как проверить, содержит ли лекарство или добавка aspirin, другие НПВП, витамин Е или рыбий жир.
Лекарства для лечения диабета
Если вы принимаете insulin или другие лекарства для лечения диабета, поговорите с медицинским сотрудником центра MSK и медицинским сотрудником, который назначил их. Спросите, что вам нужно делать перед операцией или процедурой. Возможно, вам придется прекратить прием лекарства или принять другую его дозу (количество). Вполне вероятно, что вам будет необходимо соблюдать другие указания по употреблению пищи и напитков перед операцией или процедурой. Выполняйте инструкции своего медицинского сотрудника.
Ваша лечащая команда будет контролировать ваш уровень сахара в крови во время операции или процедуры.
Лекарства GLP-1 для снижения массы тела
Важно уведомить вашего медицинского сотрудника, если вы принимаете лекарство GLP-1. Вам придется соблюдать специальные указания по приему пищи и напитков перед операцией или процедурой. Крайне важно соблюдать эти инструкции. Без их соблюдения операция или процедура может быть отложена или отменена.
- За день до операции или процедуры соблюдайте нулевую лечебную диету. Не употребляйте твердую пищу. Для получения дополнительной информации ознакомьтесь с материалом Нулевая лечебная диета.
- Ничего не пейте за 8 часов до прибытия. После этого времени ничего не ешьте и не пейте, включая прозрачные жидкости. Вы можете запить лекарства глотком воды.
Для получения дополнительной информации ознакомьтесь с материалом Употребление пищи и напитков перед операцией или процедурой при приеме лекарств GLP-1.
Ниже перечислены примеры лекарств типа GLP-1. Существуют и другие, поэтому обязательно сообщите своей лечащей команде обо всех принимаемых вами лекарствах. Иногда их назначают для лечения диабета или других заболеваний, а также для снижения массы тела.
|
|
Диуретики (мочегонные таблетки)
Диуретик — это лекарство, которое помогает контролировать накопление жидкости в организме. Диуретики часто назначают для лечения гипертонии (высокого артериального давления) или отеков (припухлостей). Они также могут быть назначены для лечения некоторых проблем с сердцем или почками.
Если вы принимаете какие-либо диуретики, спросите проводящего процедуру медицинского сотрудника, что вам нужно сделать перед процедурой. Возможно, вам потребуется прекратить их прием в день проведения процедуры.
Ниже мы привели примеры распространенных диуретиков. Существуют и другие, поэтому обязательно сообщите своей лечащей команде обо всех принимаемых вами лекарствах.
|
|
При необходимости возьмите у своего врача справку
Если у вас установлен автоматический имплантируемый кардиовертер-дефибриллятор (automatic implantable cardioverter-defibrillator (AICD)), то перед проведением процедуры вам нужно проконсультироваться с кардиологом (врачом, который лечит сердце). Возможно, перед процедурой вам потребуется взять у него справку о допуске к процедуре. Справка о допуске — это документ, в котором сказано, что вы можете пройти процедуру. Выполняйте указания вашей лечащей команды.
Договоритесь с кем-нибудь, чтобы вас отвезли домой
У вас должен быть ответственный сопровождающий, который отвезет вас домой после процедуры. Ответственный сопровождающий — это человек, который поможет вам безопасно добраться домой. Этот человек должен иметь возможность связаться с вашей лечащей командой в случае возникновения каких-либо опасений. Договоритесь об этом заранее, до дня процедуры.
Если вам не удалось найти ответственного сопровождающего, который отвезет вас домой, позвоните в одно из указанных ниже агентств. Вам предоставят сопровождающего, который отвезет вас домой. Такие услуги платные, и вам потребуется обеспечить транспорт. Можно взять такси или арендовать машину, однако в этом случае все равно потребуется, чтобы с вами был ответственный сопровождающий.
| Агентства в Нью-Йорке | Агентства в Нью-Джерси |
| VNS Health: 888-735-8913 | Caring People: 877-227-4649 |
| Caring People: 877-227-4649 |
Что делать за день до бронхоскопии гибким эндоскопом
Запишите время, на которое назначена процедура
Сотрудник отделения позвонит вам после 14:00 накануне дня процедуры. Если проведение процедуры запланировано на понедельник, вам позвонят в предшествующую пятницу. Если до 19:00 с вами никто не свяжется, позвоните по номеру 212-639-5014.
Вам скажут, в какое время вам нужно прибыть для проведения процедуры. Вам также напомнят, как пройти в отделение.
Инструкции по приему пищи
Не ешьте после полуночи (12 часов ночи) накануне операции или процедуры. Это также относится к леденцам и жевательной резинке.
Ваш медицинский сотрудник может дать вам другие указания о том, когда следует прекратить принимать пищу. В этом случае выполняйте полученные указания. Некоторым людям перед операцией или процедурой необходимо воздерживаться от приема пищи (не есть) в течение более длительного периода времени.
Что делать в день бронхоскопии гибким эндоскопом
Инструкции по употреблению напитков
В период между полуночью и за 2 часа до времени прибытия в больницу пейте только те жидкости, которые указаны в списке ниже. Не пейте и не ешьте ничего другого. Ничего не пейте за 2 часа до прибытия.
- Вода
- Прозрачный яблочный сок, прозрачный виноградный сок или прозрачный клюквенный сок
- Напитки Gatorade или Powerade
-
Черный кофе или чай без каких-либо добавок (можно положить сахар, но больше ничего не добавляйте)
- Нельзя добавлять ни молоко, ни сливки ни в каких количествах; это относится и к растительному молоку, и к заменителям молока и сливок.
- Не добавляйте ароматизированный сироп.
Если у вас диабет, обратите внимание на количество сахара в своих напитках. Если вы включите в свой рацион эти напитки без сахара, с низким содержанием сахара или без добавления сахара, вам будет легче контролировать уровень сахара в крови.
Перед операциями и процедурами необходимо избегать обезвоживания, поэтому пейте, если испытываете жажду. Не пейте больше, чем вам нужно. Во время операции или процедуры вам будут вводить жидкости внутривенно.
Ничего не пейте за 2 часа до прибытия. Это также относится и к воде.
Ваш медицинский сотрудник может дать вам другие указания о том, когда следует прекратить пить. В этом случае выполняйте полученные указания.
Что необходимо запомнить
- Соблюдайте указания медицинского сотрудника по приему лекарств утром в день процедуры. Вы можете запить их несколькими маленькими глотками воды.
- Наденьте удобную одежду свободного покроя.
- Если вы носите контактные линзы, по возможности наденьте вместо них очки. Если вы не носите очков, захватите с собой в больницу футляр для контактных линз.
- Не наносите какой-либо лосьон, крем, дезодорант, макияж, пудру, духи или одеколон.
- Снимите все ювелирные украшения, включая пирсинг на теле.
- Оставьте все ценные вещи, такие как кредитные карты и ювелирные украшения, дома.
- Перед процедурой вам потребуется снять слуховой аппарат, зубные и другие протезы, парик и религиозные атрибуты.
Что взять с собой
- Список всех лекарств, которые вы принимаете дома, включая пластыри и мази.
- Ингалятор для экстренной помощи (например, albuterol от астмы), если вы им пользуетесь, или любые другие лекарства для облегчения дыхания.
- Мобильный телефон и зарядное устройство.
- Небольшую сумму денег, которая может вам понадобиться для небольших покупок, например, для приобретения газеты.
- Сумку для хранения личных вещей, если они у вас есть. К ним относятся очки или контактные линзы слуховые аппараты, зубные и другие протезы, парик или религиозные атрибуты.
- Бланк доверенности на принятие решений о медицинской помощи и другие предварительные распоряжения, если вы их заполнили.
- Свой дыхательный аппарат для профилактики приступов апноэ во сне, например, аппарат СИПАП (CPAP)), при его наличии. (если вы не можете взять свой аппарат, мы предоставим вам такой же аппарат для использования во время пребывания в больнице).
- Если у вас есть имплантированный кардиостимулятор или автоматический имплантируемый кардиовертер-дефибриллятор (AICD), возьмите с собой карточку-памятку.
Куда идти
Процедура будет проводиться в одном из следующих отделений:
Отделение эндоскопии в Memorial Hospital (основная больница центра MSK)
1275 York Ave. (между East 67th Street и East 68th Street)
New York, NY 10065
Поднимитесь на лифте B на 2-й этаж. Поверните направо и войдите через стеклянные двери в хирургический и процедурный центр (Surgery and Procedural Center).
Операционная в Memorial Hospital (основная больница центра MSK)
1275 York Ave. (между East 67th Street и East 68th Street)
New York, NY 10065
Поднимитесь на лифте B в центр дооперационной подготовки (Presurgical Center, PSC) на 6-м этаже.
MSK Monmouth
480 Red Hill Road
Middletown, NJ 07748
После парковки автомобиля войдите в здание через вход, ведущий в нижний вестибюль. Сотрудник направит вас в хирургическую регистратуру (surgical check-in) на 2-м этаже.
Чтобы получить информацию о парковке и указания о том, как добраться до всех отделений центра MSK, перейдите по ссылке www.msk.org/parking.
Что будет происходить, когда вы приедете в больницу
Врачи, медсестры/медбратья и другой медицинский персонал попросят вас назвать и продиктовать по буквам ваше имя, а также дату рождения. Это необходимо для вашей безопасности. Возможно, люди с похожим или точно таким же именем проходят процедуру в тот же день.
Когда придет время переодеться для процедуры, вам выдадут больничную рубашку и нескользящие носки. Вам нужно снять очки или контактные линзы, слуховые аппараты, зубные и другие протезы, парик или религиозные атрибуты, если есть.
Встреча с медсестрой/медбратом
Перед процедурой вы встретитесь с медсестрой/медбратом. Сообщите ей/ему дозы всех лекарств, которые вы принимали после полуночи, а также время их приема. Обязательно укажите рецептурные и безрецептурные лекарства, пластыри и кремы.
Медсестра/медбрат может поставить внутривенную (intravenous, IV) капельницу в одну из вен, обычно на руке или кисти. Если медсестра/медбрат не поставит капельницу, ваш анестезиолог сделает это, когда вы будете в процедурном кабинете.
Внутривенный катетер будет использоваться для введения жидкостей и анастезии (лекарства, чтобы вы уснули) во время процедуры. Введение жидкостей через внутривенный катетер возможно и перед процедурой.
Встреча с анестезиологом
Вы также встретитесь с анестезиологом. Анестезиолог — это врач, имеющий специальную подготовку в области анестезии. Он будет делать вам анестезию во время процедуры. Анестезиолог также:
- просмотрит медицинскую карту вместе с вами;
- спросит, были ли у вас ранее проблемы с анестезией, таких как тошнота (ощущение подступающей рвоты) или боль;
- поговорит с вами о комфорте и безопасности во время процедуры;
- расскажет о типе анестезии, которую вы получите;
- ответит на вопросы об анестезии, которые могут у вас возникнуть.
Встреча с врачом
Перед процедурой вы поговорите со своим врачом. Вам разъяснит процедуру и ответят на ваши вопросы.
Чего стоит ожидать во время бронхоскопии гибким эндоскопом
Когда придет время процедуры, вы пройдете в процедурный кабинет и вам помогут лечь на стол для осмотра. Ваш медицинский сотрудник установит оборудование для контроля сердцебиения, дыхания и артериального давления. Кроме того, вы будете получать кислород через тонкую трубочку, которая располагается под носом.
Затем медицинский сотрудник обезболит горло, чтобы остановить рвотный рефлекс во время процедуры. На заднюю стенку глотки вам нанесут обезболивающее аэрозольное лекарство, вас попросят прополоскать рот обезболивающим раствором, или же сделать и то, и другое.
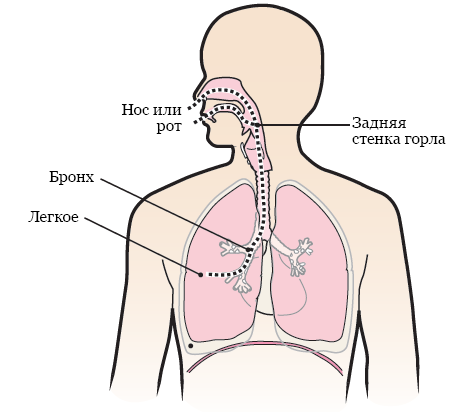
Затем вам введут анестезию через катетер внутривенного введения. Когда вы заснете, врач введет бронхоскоп в полость вашего носа или рта. Он будет осторожно продвигать бронхоскоп вдоль задней стенки глотки и введет его в легкие через дыхательные пути (см. рисунок 1).
Если врачу необходимо сделать биопсию, он может использовать рентгеноскопию (рентген в режиме реального времени) или ультразвуковое исследование, чтобы лучше рассмотреть ткани.
Врач также может установить стент, чтобы помочь дыхательным путям оставаться открытыми.
Обычно бронхоскопия гибким эндоскопом занимает примерно от 45 до 60 минут.
Чего стоит ожидать после бронхоскопии гибким эндоскопом
В палате пробуждения
После проведения процедуры вы проснетесь в палате пробуждения (Post Anesthesia Care Unit, PACU).
Медсестра/медбрат будет следить за температурой вашего тела, а также за пульсом, артериальным давлением и уровнем кислорода. Если вам провели биопсию легких, возможно, вам потребуется сделать рентген грудной клетки, чтобы убедиться в том, что легкое не повреждено. Это крайне редкий тип травмы.
Когда вы окончательно проснетесь, медсестра/медбрат может принести вам попить и перекусить. Она/он снимет вашу капельницу внутривенного введения. Врач поговорит с вами и с человеком, который отвезет вас домой после процедуры, о том, как прошла процедура.
Если перед проведением процедуры вы прекратили прием каких-либо лекарств, спросите врача о том, когда можно снова начать их принимать.
Перед выпиской медсестра/медбрат даст вам и человеку, который отвезет вас домой, рекомендации на период после выписки. Если у вас был установлен стент, вам расскажут, как за ним ухаживать.
Дома
-
После процедуры у вас может не быть ни одного из этих эффектов, а могут возникнуть некоторые из них или все сразу:
- боль в горле;
- субфебрильная лихорадка (температура ниже 101 °F или 38,3 °C);
- кашель с небольшим количеством крови.
Эти побочные эффекты должны исчезнуть в течение 3 дней. Боль в горле можно облегчить употреблением мягких продуктов и рассасыванием кусочков льда или лекарственных леденцов для горла. Воздержитесь от употребления острой пищи и курения.
- Вы можете откашливать немного крови. Это нормальное явление после такой процедуры. Если вы откашливаете более 1 чайной ложки крови, позвоните своему медицинскому сотруднику.
- После процедуры вы можете вернуться к привычному образу жизни.
- Медсестра/медбрат позвонит вам на следующий день после процедуры, чтобы узнать, как вы себя чувствуете.
-
Если во время бронхоскопии гибким эндоскопом вам проводили исследования, позвоните медицинскому сотруднику через несколько дней, чтобы узнать результаты.
- Если у вас есть учетная запись в MSK MyChart, вы сможете увидеть свои результаты сразу, как только они будут готовы. Вы можете увидеть их раньше, чем ваш медицинский сотрудник. Некоторые результаты легко понять, другие могут смущать или вызывать беспокойство. Вы можете посмотреть свои результаты, но мы рекомендуем подождать до беседы с вашим медицинским сотрудником. Они могут объяснить, что означают ваши результаты.
Когда следует обращаться к своему медицинскому сотруднику
Позвоните своему медицинскому сотруднику, если:
- температура 101°F (38,3°C) или выше.
- затрудненное дыхание или одышка;
- боль в груди или ощущение давления в грудной клетке.
-
Во время кашля:
- отходит более 1 чайной ложки крови;
- наблюдается выделение крови через 3 дня и позже после процедуры;
- появилась очень сильная боль или боль, которая не проходит дольше 2 дней.
Learn about our Health Information Policy.
