Эта информация поможет вам подготовиться к процедуре эмболизации воротной вены в центре MSK.
Что такое воротная вена?
Воротная вена — это вена, по которой кровь поступает в печень. Там она разделяется на левую и правую воротные вены, а те, в свою очередь, разветвляются на более мелкие кровеносные сосуды. По кровеносным сосудам кровь распределяется по всей печени (см. рисунок 1).
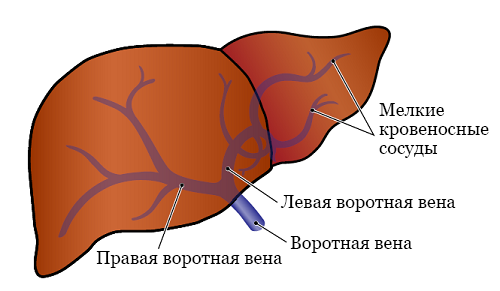
Что такое эмболизация воротной вены (Portal Vein Embolization, PVE)
PVE — это процедура, в ходе которой блокируется ток крови к опухолям печени. В результате та часть печени, в которой находятся опухоли, уменьшается. Больше крови поступает в непораженную часть печени, от чего она начинает расти. Примерно через 3–4 недели после процедуры эмболизации воротной вены вам сделают операцию резекции печени. В ходе нее безопасным образом удаляется уменьшившаяся часть печени с опухолями.
Во время процедуры эмболизации вам введут контрастное вещество (также называемое контрастом). Контраст — это жидкость, которая используется при рентгенографии. Она позволяет врачу лучше увидеть внутренние органы и ток крови. Если ранее у вас возникала аллергическая реакция на контрастное вещество, сообщите об этом своему медицинскому сотруднику. Для получения дополнительной информации ознакомьтесь с материалом Предотвращение аллергической реакции на контрастное вещество.
Для проведения процедуры вам сделают общую анестезию (введут лекарство, под действием которого вы заснете). Ваш медицинский сотрудник обезболит правую сторону шеи, а также:
- левую сторону живота рядом с селезенкой, или
- правую сторону живота рядом с печенью, если не сможет получить доступ к левой стороне вашего живота.
Эмболизацию воротной вены выполнит интервенционный радиолог (ИР-доктор). ИР-доктор — это специалист по проведению процедур под визуальным контролем.
Для осуществления визуального контроля за процедурой эмболизации врач будет использовать флюороскопию (рентген в режиме реального времени). С помощью этих изображений он осуществит доступ к воротной вене и примет решение, какую из ее ветвей следует заблокировать. Эти изображения также помогут ему провести катетер (небольшую гибкую трубку) по воротной вене. Затем он введет в воротную вену крошечные частицы (см. рисунок 2). Эти частицы перекроют ток крови к соответствующей части печени.
Процедура эмболизации длится около 2–3 часов.
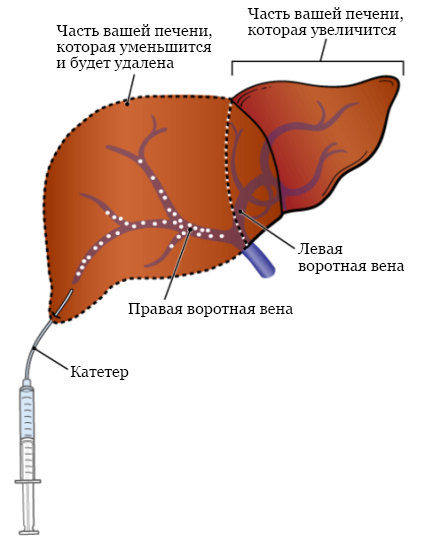
Что нужно сделать перед PVE
Спросите о ваших лекарствах
Возможно, перед процедурой вам придется прекратить прием некоторых лекарств или принять другую дозу (количество). Перед процедурой обсудите со своим медицинским сотрудником, как принимать лекарства. Не меняйте способ приема лекарств без консультации с медицинским сотрудником.
В этом разделе приведены лишь некоторые примеры лекарств, но существуют и другие. Обязательно расскажите своей лечащей команде обо всех принимаемых вами лекарствах, включая рецептурные и безрецептурные лекарства и диетические добавки. Рецептурное лекарство — это лекарство, которое можно получить только по рецепту врача. Безрецептурное лекарство — это лекарство, которое можно купить без рецепта.
Очень важно правильно принимать лекарства и добавки в период перед процедурой. Если вы не выполните это требование, нам, возможно, придется перенести вашу процедуру.
Лекарства, разжижающие кровь (антикоагулянты)
Лекарства, разжижающие кровь — это лекарства, влияющие на свертываемость крови. Лекарства, разжижающие кровь, часто назначаются для предупреждения сердечного приступа, инсульта или других проблем, вызванных образованием тромбов.
Если вы принимаете антикоагулянты, спросите своего медицинского сотрудника о том, что делать перед процедурой. Вам могут посоветовать прекратить прием лекарства за несколько дней до процедуры. Это будет зависеть от типа предстоящей вам процедуры и причины, по которой вы принимаете лекарства, разжижающие кровь.
Ниже приведены примеры лекарств, разжижающих кровь. Существуют и другие, поэтому обязательно сообщите своей лечащей команде обо всех принимаемых вами лекарствах. Не прекращайте прием лекарства, разжижающего кровь, не посоветовавшись со специалистом вашей лечащей команды.
|
|
Другие лекарства и добавки могут изменить процесс свертываемости крови. В качестве примера можно привести витамин Е, рыбий жир и нестероидные противовоспалительные лекарства (nonsteroidal anti-inflammatory drugs (NSAID)). Ознакомьтесь с материалом Как проверить, содержит ли лекарство или добавка aspirin, другие НПВП, витамин Е или рыбий жир. Это поможет вам узнать, каких лекарств и добавок вам, возможно, следует избегать перед процедурой.
Лекарства для лечения диабета
Если вы принимаете insulin или другие лекарства для лечения диабета, поговорите с медицинским сотрудником центра MSK и медицинским сотрудником, который назначил их. Спросите, что вам нужно делать перед операцией или процедурой. Возможно, вам придется прекратить прием лекарства или принять другую его дозу (количество). Вполне вероятно, что вам будет необходимо соблюдать другие указания по употреблению пищи и напитков перед операцией или процедурой. Выполняйте инструкции своего медицинского сотрудника.
Ваша лечащая команда будет контролировать ваш уровень сахара в крови во время операции или процедуры.
Лекарства GLP-1 для снижения массы тела
Важно уведомить вашего медицинского сотрудника, если вы принимаете лекарство GLP-1. Вам придется соблюдать специальные указания по приему пищи и напитков перед операцией или процедурой. Крайне важно соблюдать эти инструкции. Без их соблюдения операция или процедура может быть отложена или отменена.
- За день до операции или процедуры соблюдайте нулевую лечебную диету. Не употребляйте твердую пищу. Для получения дополнительной информации ознакомьтесь с материалом Нулевая лечебная диета.
- Ничего не пейте за 8 часов до прибытия. После этого времени ничего не ешьте и не пейте, включая прозрачные жидкости. Вы можете запить лекарства глотком воды.
Для получения дополнительной информации ознакомьтесь с материалом Употребление пищи и напитков перед операцией или процедурой при приеме лекарств GLP-1.
Ниже перечислены примеры лекарств типа GLP-1. Существуют и другие, поэтому обязательно сообщите своей лечащей команде обо всех принимаемых вами лекарствах. Иногда их назначают для лечения диабета или других заболеваний, а также для снижения массы тела.
|
|
Диуретики (мочегонные таблетки)
Диуретик — это лекарство, которое помогает контролировать накопление жидкости в организме. Диуретики часто назначают для лечения гипертонии (высокого артериального давления) или отеков (припухлостей). Они также могут быть назначены для лечения некоторых проблем с сердцем или почками.
Если вы принимаете какие-либо диуретики, спросите проводящего процедуру медицинского сотрудника, что вам нужно сделать перед процедурой. Возможно, вам потребуется прекратить их прием в день проведения процедуры.
Ниже мы привели примеры распространенных диуретиков. Существуют и другие, поэтому обязательно сообщите своей лечащей команде обо всех принимаемых вами лекарствах.
|
|
Снимите установленные у вас устройства
Вы можете носить определенные устройства на теле. Перед процедурой, операцией или сканированием производители некоторых устройств рекомендуют снять следующее:
- глюкометр непрерывного действия (Continuous glucose monitor (CGM));
- инсулиновая помпа.
Обратитесь к своему медицинскому сотруднику, чтобы назначить визит ближе к дате плановой замены устройства. Убедитесь в том, что вы взяли с собой запасное устройство, которое вы можете надеть после процедуры, операции или сканирования.
Возможно, вы не знаете, как контролировать уровень глюкозы (сахара) в крови, когда ваше устройство выключено. В этом случае перед приемом поговорите с медицинским сотрудником, у которого вы наблюдаетесь по поводу сахарного диабета.
Договоритесь с кем-нибудь, чтобы вас отвезли домой
У вас должен быть ответственный сопровождающий, который отвезет вас домой после процедуры. Ответственный сопровождающий — это человек, который поможет вам безопасно добраться домой. Этот человек должен иметь возможность связаться с вашей лечащей командой в случае возникновения каких-либо опасений. Договоритесь об этом заранее, до дня процедуры.
Если вам не удалось найти ответственного сопровождающего, который отвезет вас домой, позвоните в одно из указанных ниже агентств. Вам предоставят сопровождающего, который отвезет вас домой. Такие услуги платные, и вам потребуется обеспечить транспорт. Можно взять такси или арендовать машину, однако в этом случае все равно потребуется, чтобы с вами был ответственный сопровождающий.
| Агентства в Нью-Йорке | Агентства в Нью-Джерси |
| VNS Health: 888-735-8913 | Caring People: 877-227-4649 |
| Caring People: 877-227-4649 |
Сообщите нам, если вы заболели
Если вы заболели (повышение температуры, простуда, боль в горле или грипп) перед процедурой, позвоните своему интервенционному радиологу. Вы можете связаться с врачом с понедельника по пятницу с 9:00 до 17:00.
После 17:00, а также в выходные и праздничные дни звоните по номеру 212-639-2000. Позовите к телефону дежурного специалиста отделения интервенционной радиологии.
Запишите время назначенного приема
Сотрудник отделения позвонит вам за два рабочих дня до процедуры. Если проведение процедуры запланировано на понедельник, вам позвонят в предыдущий четверг. Сотрудник сообщит, когда вам следует приехать в больницу на процедуру. Вам также напомнят, как пройти в отделение.
Если с вами не связались до обеда в рабочий день, предшествующий дню проведения процедуры, позвоните по номеру телефона 646-677-7001. Если по какой-либо причине вам нужно отменить процедуру, сообщите об этом медицинскому сотруднику, который запланировал ее проведение.
Что нужно сделать за день до PVE
Инструкции по приему пищи
Не ешьте после полуночи (12 часов ночи) накануне операции или процедуры. Это также относится к леденцам и жевательной резинке.
Ваш медицинский сотрудник может дать вам другие указания о том, когда следует прекратить принимать пищу. В этом случае выполняйте полученные указания. Некоторым людям перед операцией или процедурой необходимо воздерживаться от приема пищи (не есть) в течение более длительного периода времени.
Что нужно сделать в день PVE
Инструкции по употреблению напитков
В период между полуночью и за 2 часа до времени прибытия в больницу пейте только те жидкости, которые указаны в списке ниже. Не пейте и не ешьте ничего другого. Ничего не пейте за 2 часа до прибытия.
- Вода
- Прозрачный яблочный сок, прозрачный виноградный сок или прозрачный клюквенный сок
- Напитки Gatorade или Powerade
-
Черный кофе или чай без каких-либо добавок (можно положить сахар, но больше ничего не добавляйте)
- Нельзя добавлять ни молоко, ни сливки ни в каких количествах; это относится и к растительному молоку, и к заменителям молока и сливок.
- Не добавляйте ароматизированный сироп.
Если у вас диабет, обратите внимание на количество сахара в своих напитках. Если вы включите в свой рацион эти напитки без сахара, с низким содержанием сахара или без добавления сахара, вам будет легче контролировать уровень сахара в крови.
Перед операциями и процедурами необходимо избегать обезвоживания, поэтому пейте, если испытываете жажду. Не пейте больше, чем вам нужно. Во время операции или процедуры вам будут вводить жидкости внутривенно.
Ничего не пейте за 2 часа до прибытия. Это также относится и к воде.
Ваш медицинский сотрудник может дать вам другие указания о том, когда следует прекратить пить. В этом случае выполняйте полученные указания.
Что необходимо запомнить
- Утром перед процедурой примите только те лекарства, которые вам рекомендовал ваш медицинский сотрудник. Запейте их несколькими маленькими глотками воды.
- Не пользуйтесь кремом или вазелином (Vaseline®). Вы можете использовать дезодоранты или легкие лосьоны для увлажнения кожи.
- Не наносите макияж на глаза.
- Снимите все ювелирные украшения, включая пирсинг на теле.
- Оставьте все ценные вещи дома. К ним относятся кредитные карты и ювелирные украшения.
- Если вы носите контактные линзы, по возможности наденьте вместо них очки.
Что взять с собой
- Лекарства для лечения проблем с дыханием, включая ингаляторы и/или лекарства от боли в груди.
- Запасной глюкометр непрерывного действия (continuous glucose monitor, CGM) или инсулиновую помпу, если вы их носите и вынуждены снять перед процедурой.
- Футляр для очков или контактных линз, если вы их носите.
- Бланк доверенности на принятие решений о медицинской помощи и другие предварительные распоряжения, если вы их заполнили.
- Аппарат СИПАП (CPAP) или аппарат двухфазной вентиляции с положительным давлением в дыхательных путях (BiPAP), если вы его используете. Если вы не можете взять с собой свой аппарат, мы предоставим вам такой же аппарат для использования во время пребывания в больнице.
Чего стоит ожидать по прибытии
Различные представители персонала попросят вас назвать и продиктовать по буквам ваше имя и дату рождения. Это необходимо для вашей безопасности. В этот же день могут быть назначены процедуры для нескольких людей с одинаковыми или похожими именами.
Когда наступит время переодеться, вам выдадут больничную рубашку, халат, хирургический головной убор и нескользящие носки. Вам нужно будет снять протезы, парик и религиозные атрибуты, если они у вас есть.
Встреча с медсестрой/медбратом
Перед процедурой вы встретитесь с медсестрой/медбратом. Сообщите ей/ему дозы всех лекарств, которые вы принимали после полуночи, а также время их приема. Обязательно укажите рецептурные и безрецептурные лекарства, пластыри и кремы.
Медсестра/медбрат может поставить внутривенную (intravenous, IV) капельницу в одну из вен, обычно на руке или кисти. Если медсестра/медбрат не поставит капельницу, ваш анестезиолог сделает это, когда вы будете в процедурном кабинете.
Встреча с интервенционным радиологом
Перед процедурой эмболизации воротной вены вы поговорите со своим интервенционным радиологом. Он расскажет вам о процедуре и ответит на любые ваши вопросы, прежде чем вы подпишете форму информированного согласия. Подписание этой формы означает, что вы согласны на проведение процедуры и понимаете связанные с нею риски.
Встреча с анестезиологом
Вы также встретитесь с анестезиологом. Анестезиолог — это врач, имеющий специальную подготовку в области анестезии. Он будет делать вам анестезию во время процедуры. Анестезиолог также:
- просмотрит медицинскую карту вместе с вами;
- спросит, были ли у вас ранее проблемы с анестезией, таких как тошнота (ощущение подступающей рвоты) или боль;
- поговорит с вами о комфорте и безопасности во время процедуры;
- расскажет о типе анестезии, которую вы получите;
- ответит на вопросы об анестезии, которые могут у вас возникнуть.
Перед процедурой
Перед процедурой вам потребуется снять слуховой аппарат, очки и зубные протезы при их наличии. Вы пройдете в процедурный кабинет самостоятельно, или сотрудник центра отвезет вас туда на каталке.
В процедурном кабинете
Член лечащей команды поможет вам лечь на стол. На голени вам могут надеть компрессионные ботинки. Они будут плавно надуваться и сдуваться для улучшения тока крови в ногах.
Когда вы удобно расположитесь на столе, анестезиолог введет анестезию через внутривенную капельницу, и вы заснете. Через внутривенную капельницу вам также будут вводить жидкости во время и после процедуры.
Ваш медицинский сотрудник очистит вашу кожу антисептиком. Это жидкость, используемая для уничтожения микроорганизмов и бактерий. После процедуры ваша лечащая команда очистит кожу в этой области. На короткий период времени ваша кожа может обрести оранжевый оттенок. Это пройдет в течение дня.
Ваш ИР-доктор даст вам местную анестезию. Это лекарство, которое обезболит область, где вам будут вводить иглу под кожу. Он будет использовать ультразвук, чтобы контролировать введение иглы. Затем ИР-доктор проведет вам PVE.
После процедуры он удалит катетер и наложит повязку на место, где игла вошла под кожу.
После PVE
В палате пробуждения
Когда вы проснетесь после процедуры, вы будете находиться в палате пробуждения. Медсестра/медбрат будет следить за вашей температурой, пульсом, артериальным давлением и уровнем кислорода. Возможно, вы будете получать кислород через трубку, которая будет располагаться под носом, или через маску, закрывающую нос и рот. Кроме того, на голени будут надеты компрессионные ботинки.
Сообщите своей медсестре/медбрату, если у вас появилась боль. Она/он может дать вам лекарство для облегчения боли.
Ваша лечащая команда скажет вам, когда вы можете идти домой. У вас должен быть ответственный сопровождающий.
Последующий уход
Через 3–4 недели после процедуры вам проведут исследование методом компьютерной томографии (computed tomography, CT). Это позволит медицинскому сотруднику увидеть, как изменилась ваша печень.
Заблокированная часть печени должна уменьшиться в размере. Другая часть печени должна увеличиться. Это позволит безопасным образом выполнить операцию по удалению той части печени, в которой имеются опухоли. Примерно в это время специалисты вашей лечащей команды назначат вам операцию по резекции печени.
Когда следует обращаться к своему медицинскому сотруднику
Позвоните своему медицинскому сотруднику, если наблюдается что-то из перечисленного ниже:
- температура 100,4°F (38,0°C) или выше;
- возникла или усилилась боль, которая не проходит после приема обезболивающего лекарства;
- одышка или проблемы с дыханием;
- боль в груди;
- головокружение;
- синяк;
- тошнота (ощущение подступающей рвоты) или рвота;
- более частое сердцебиение, чем обычно;
- любые новые симптомы.
Learn about our Health Information Policy.
