Этот материал поможет вам понять, что такое сахарный диабет 1 типа (Type 1 Diabetes Mellitus, T1DM) и как его контролировать. В нем объясняется, как иммунотерапия или удаление поджелудочной железы могут вызвать T1DM, а также приведена информация об основных навыках и важных мерах предосторожности, необходимых для безопасного контроля T1DM.
Информация о сахарном диабете
Диабет — это хроническое состояние, которое влияет восприятие сахара (глюкозы) крови вашим организмом. Глюкоза — это основной источник энергии для клеток, она поступает из продуктов, которые мы едим. Специальные клетки поджелудочной железы производят гормон инсулин, который помогает организму эффективно регулировать и использовать глюкозу.
При диабете организм либо не вырабатывает достаточно инсулина, либо не может эффективно использовать инсулин. В некоторых случаях организм полностью перестает вырабатывать инсулин. Это приводит к повышению уровня глюкозы в крови. Со временем это может привести к повреждению органов и тканей в организме.
Диабет влияет практически на все органы и системы организма и может привести к серьезным осложнениям, если его не лечить должным образом. Прием инсулина и изменение образа жизни помогут вам контролировать T1DM и поддерживать уровень сахара в крови на безопасном уровне.
Общие вопросы о диабете
У меня много дел в связи с лечением рака, и я чувствую, что не могу со всем этим справиться. Можно ли отложить лечение диабета 1 типа?
Чувство подавленности во время лечения рака — это нормально, но вашему организму нужен инсулин, чтобы выжить. Важно сразу же начать лечение T1DM. Позднее начало лечения T1DM может привести к серьезным проблемам со здоровьем, которые могут быть смертельными. Тяжелое заболевание также может помешать лечению рака.
Ваша лечащая команда будет поддерживать вас и вместе с вами разработает план, который будет соответствовать вашему графику лечения.
Как я могу предотвратить другие проблемы со здоровьем, вызванные диабетом?
Лекарств для лечения диабета не существует. Поддержание здоровой массы тела помогает организму легче использовать инсулин. Это также помогает организму регулировать уровень глюкозы в крови.
Контроль уровня глюкозы в крови — это лучший способ предотвратить другие проблемы со здоровьем, вызванные диабетом. Этого можно добиться, принимая инсулин по назначению врача.
Осведомленность о своем уровне глюкозы в крови — это первый шаг к предупреждению гипергликемии. Регулярно проверяйте уровень глюкозы в крови. Для получения дополнительной информации ознакомьтесь с материалом Информация о гипергликемии (повышении уровня сахара в крови).
Ведите здоровый образ жизни, соблюдайте диету и выполняйте физические упражнения. Для получения дополнительной информации о здоровом питании позвоните по телефону 212-639-7312 и проконсультируйтесь с клиническим врачом-диетологом.
О впервые диагностированном сахарном диабете 1 типа
Эта информация поможет вам понять, что такое сахарный диабет 1 типа (type 1 diabetes mellitus (T1DM)) и каковы его причины, а также как контролировать T1DM после его диагностики.
Информация о сахарном диабете 1 типа
Cахарный диабет 1 типа также называют T1DM. Это аутоиммунное заболевание, при котором организм атакует собственные здоровые ткани и органы.
При T1DM ваш организм уничтожает клетки поджелудочной железы, которые вырабатывают инсулин. Ваш организм больше не может самостоятельно вырабатывать инсулин. Инсулин — это гормон, который помогает переносить глюкозу (сахар) в клетки и обеспечивать их энергией. Без инсулина уровень глюкозы в крови может стать очень высоким и нанести вам вред. Это состояние называется гипергликемией, его также называют высоким уровнем сахара в крови.
Аутоиммунный T1DM часто начинается в детстве, но может возникнуть в любом возрасте.
T1DM является хроническим заболеванием (не поддается излечению). Вам придется принимать лекарства всю жизнь. Люди с T1DM должны делать инъекции инсулина (уколы), чтобы заменить инсулин, который их организм не может вырабатывать. Для получения дополнительной информации ознакомьтесь с материалом Об инсулине для лечения диабета или гипергликемии, связанной с лечением.
Виды лечения, которые могут вызвать T1DM
Иммунотерапия
Иммунотерапия — это лечение, которое укрепляет вашу иммунную систему, помогая бороться с такими заболеваниями как рак. Некоторые лекарства для иммунотерапии могут также воздействовать на клетки, вырабатывающие инсулин в поджелудочной железе, одновременно борясь с раковыми клетками.
T1DM является редким, но серьезным побочным эффектом этих методов лечения. T1DM развивается примерно у 1 из 100 человек, получающих иммунотерапию.
Тотальная панкреатэктомия
Тотальная панкреатэктомия — это операция по удалению всей поджелудочной железы. Иногда ее проводят для лечения предраковых заболеваний (которые могут перерасти в рак).
Поджелудочная железа — единственный орган, вырабатывающий инсулин, и у людей, перенесших эту операцию, инсулин больше не вырабатывается. Это приводит к развитию T1DM.
Как контролировать T1DM
Диабет может стать причиной долгосрочных проблем со здоровьем. Важно контролировать диабет во время лечения рака.
Если вам диагностировали T1DM недавно, вам очень важно узнать, как поддержать свое здоровье и обеспечить безопасность. Ниже представлены некоторые советы и напоминания, которые помогут вам обезопасить себя.
Проверяйте уровень глюкозы в крови
Вам следует поддерживать уровень глюкозы в крови (blood glucose (BG)) в пределах 100–200 миллиграмм/децилитр (мг/дл). Для проверки уровня глюкозы вы будете использовать прибор для измерения уровня сахара в крови или глюкометр непрерывного действия (continuous glucose monitor (CGM)).
Большинство людей проверяют уровень глюкозы сразу после пробуждения, перед приемами пищи и перед сном. Это поможет вам решить, как контролировать уровень глюкозы в крови.
- У вас всегда должно быть все необходимое. Даже если вы используете CGM, в качестве запасного варианта всегда имейте при себе прибор для измерения уровня сахара в крови и расходные материалы для анализа, а именно: скарификатор, тест-полоски и ланцеты. Анализ крови из пальца поможет вам убедиться в правильности показаний CGM, и вы сможете принять решение о том, как контролировать уровень глюкозы. Для получения дополнительной информации ознакомьтесь с материалом Информация о глюкометре непрерывного действия.
- Часто проверяйте уровень глюкозы в крови. В период бодрствования, интервал между процедурами проверки уровня глюкозы в крови не должен превышать 6 часов.
- Следите за расходными материалами. Регулярно проверяйте расходные материалы, чтобы они не закончились. Возможно, по рецепту вы сможете приобрести их по более низкой цене. Узнайте у своего медицинского сотрудника по лечению диабета о возможности получения рецепта на такие расходные материалы. Если у вас закончились тест-полоски для определения уровня глюкозы в крови, вы можете купить их без рецепта.
Используйте инсулин с осторожностью
Люди с T1DM должны принимать инсулин как короткого, так и длительного действия. «Короткого действия» означает, что он начинает действовать сразу же. Инсулин короткого действия помогает контролировать повышение уровня глюкозы в крови, которое происходит после приема пищи. «Длительного действия» означает, что он действует в течение длительного времени. Инсулин длительного действия помогает регулировать уровень глюкозы в крови между приемами пищи и во время сна.
Соблюдайте указания медицинского сотрудника по приему инсулина. Для получения дополнительной информации ознакомьтесь с материалом Информация о глюкометре непрерывного действия «Информация об инсулине для лечения диабета или гипергликемии, связанной с лечением» (About Insulin for Diabetes or Treatment-Related Hyperglycemia).
У вас всегда должен быть как минимум 1 запасной инсулиновый шприц-ручка. Храните эти шприцы в холодильнике до использования. Для получения дополнительной информации ознакомьтесь с материалом Как пользоваться шприц-ручкой для введения инсулина.
Инсулин короткого действия
Большинство людей принимают инсулин короткого действия несколько раз в день перед каждым приемом пищи. Инсулин короткого действия работает в течение 4 часов. Принимайте инсулин короткого действия за 15 минут до еды с интервалом не менее 4 часов.
Ваш медицинский сотрудник по лечению диабета может рекомендовать вам прием корректирующей дозы инсулина независимо от приема пищи. В этом случае обязательно соблюдайте полученные указания. Корректирующая доза — это дополнительная доза инсулина короткого действия. Она помогает снизить уровень глюкозы в крови и контролировать гипергликемию.
При приеме инсулина короткого действия старайтесь не пропускать приемы пищи. В этом случае вы все равно должны проверять уровень глюкозы в крови. Чтобы предупредить гипогликемию (низкий уровень сахара в крови), при приеме инсулина короткого действия во время приема пищи вы должны съесть как минимум 30 грамм углеводов. Для получения дополнительной информации ознакомьтесь с материалом Как контролировать уровень глюкозы (сахара) в крови с помощью питания.
Инсулин длительного действия
Инсулин длительного действия помогает поддерживать стабильный уровень глюкозы в крови, когда вы не едите, например, между приемами пищи и во время сна. Большинство людей принимают инсулин длительного действия один или два раза в день.
Если вы принимаете инсулин длительного действия один раз в день, принимайте дозу в одно и то же время каждый день.
Если вы принимаете инсулин длительного действия дважды в день, принимайте дозы с разницей в 12 часов в одно и то же время каждый день.
Контролируйте гипергликемию
Гипергликемия — это состояние, когда уровень глюкозы в крови превышает 200 мг/дл. Это может произойти, если вы едите слишком много углеводов или принимаете недостаточное количество инсулина.
Симптомами гипергликемии являются частые позывы к мочеиспусканию, сильная жажда и сухость во рту. Для получения дополнительной информации ознакомьтесь с материалом Информация о гипергликемии (повышении уровня сахара в крови).
Если вы можете перекусить между приемами пищи, не принимайте дополнительный инсулин. Слишком частый прием доз инсулина может вызвать гипогликемию.
Чтобы предупредить гипергликемию, ограничьте количество углеводов в перекусе, а съешьте что-нибудь с высоким содержанием белка или овощи, которые не содержат крахмал. Перекусы с высоким содержанием белка включают порцию сыра, арахисового масла или греческого йогурта. К овощам, которые не содержат крахмал, относятся шпинат, грибы, брокколи и перец.
Старайтесь предупредить диабетический кетоацидоз (diabetic ketoacidosis (DKA))
Диабетический кетоацидоз — это экстренное медицинское состояние, которое возникает при недостатке инсулина в организме. DKA может представлять опасность для жизни (привести к смерти). Если у вас DKA или вы думаете, что у вас DKA, немедленно обратитесь за медицинской помощью. Для получения дополнительной информации ознакомьтесь с материалом Диабетический кетоацидоз и анализ мочи на содержание кетонов.
Симптомами DKA являются:
- частое мочеиспускание;
- сильная жажда (даже после употребления большого количества жидкости);
- фруктовый запах изо рта;
- глубокое и быстрое дыхание;
- чувство растерянности;
- боль в брюшной полости (животе).
Чтобы предупредить DKA:
- Никогда не пропускайте дозу инсулина длительного действия. Если у вас низкий уровень глюкозы в крови и вы обеспокоены, позвоните своему медицинскому сотруднику по лечению диабета. Вам дадут нужные указания или обсудят с вами оптимальный план.
- Будьте готовы контролировать свой диабет в период болезни. Никогда не прекращайте прием инсулина без предварительной консультации со своим медицинским сотрудником по лечению диабета.Для получения дополнительной информации ознакомьтесь с материалом Как контролировать диабет во время болезни .
Контролируйте гипогликемию (пониженное содержание сахара в крови)
Гипогликемия — это состояние, когда уровень глюкозы в крови опускается ниже 70 мг/дл. Она может возникнуть, когда вы съели недостаточное количество пищи или ведете более активный образ жизни, чем обычно.Симптомы гипогликемии включают шаткость, учащенное сердцебиение, головокружение и потливость. Для получения дополнительной информации ознакомьтесь с материалом О гипогликемии (пониженном содержании сахара в крови).
Важно сразу же начать лечение гипогликемии. Для лечения гипогликемии всегда имейте при себе что-нибудь, содержащее 15 г сахара быстрого действия. Это могут быть таблетки глюкозы или 4 унции (120 мл) сока. При возникновении гипогликемии обратитесь к медицинскому сотруднику, который назначил вам лекарство от диабета.
Если вам была проведена тотальная панкреатэктомия, симптомы гипогликемии могут проявляться не всегда. Старайтесь по возможности получать одинаковое количество углеводов с каждым приемом пищи. Это обеспечит баланс уровня глюкозы в крови, а также поможет вашему медицинскому сотруднику понять, сколько инсулина вам нужно.
Старайтесь предупредить гипогликемию
Лучше всего предупредить гипогликемию до того, как уровень глюкозы в крови опустится ниже 70 мг/дл. Когда уровень глюкозы в крови составляет 70–99 мг/дл, очень важным является сбалансированный перекус. Ваш перекус должен включать:
- что-нибудь с высоким содержанием белка, например, порция сыра, арахисового масла или греческого йогурта;
- одну порцию углеводов, например, небольшое яблоко, половину банана, тост или 6 маленьких крекеров (порция углеводов составляет 15 грамм).
Воздержитесь от употребления быстродействующих сахаров, таких как соки и газированные напитки. Они могут привести к слишком высокому уровню глюкозы в крови. Для получения дополнительной информации ознакомьтесь с материалом Как контролировать уровень глюкозы (сахара) в крови с помощью питания.
Нечувствительность к развитию гипогликемии
Ваш организм подает предупреждающие сигналы, когда уровень сахара в крови падает слишком низко. Это может быть дрожь, потливость, чувство голода, головокружение или тревога. Эти сигналы подскажут вам, что что-то не так, и вы сможете сразу же поднять уровень сахара в крови.
Нечувствительность к развитию гипогликемии — это состояние, когда организм перестает подавать предупреждающие сигналы. Сахар в крови может упасть до опасного уровня, и вы об этом не узнаете. Это часто встречается у людей, страдающих диабетом в течение многих лет, а также у людей, у которых часто наблюдается низкий уровень глюкозы в крови.
Со временем ваш организм привыкает к гипогликемии и перестает реагировать на нее так, как должен. Вы можете потерять сознание без каких-либо других признаков или симптомов.
Это очень опасно и может привести к экстренной медицинской ситуации, если вам не будет оказана немедленная помощь. Вот почему важно регулярно проверять уровень глюкозы в крови. Соблюдайте указания вашего медицинского сотрудника по лечению диабета о том, как часто вам нужно проверять уровень глюкозы в крови.
Что нужно купить при наличии T1DM
Контролировать T1DM вам поможет следующее:
- тест-полоски для определения уровня кетоновых тел – используйте их для измерения содержания кетонов в моче;
-
браслет для вызова неотложной медицинской помощи – он поможет сотрудникам скорой помощи оказать вам необходимую помощь при возникновении экстренной ситуации (на браслете должна быть указана следующая информация:
- T1DM
- Тип 1DM
- Диабет 1 типа);
- таблетки глюкозы или глюкозный гель – их удобно носить с собой, когда вы не дома;
- пищевые весы – они помогут вам определить размер порций и узнать, сколько продуктов содержится в одной порции.
Вы можете купить все необходимое через Интернет или в местной аптеке. Эти средства продаются без рецепта.
Как измерить уровень сахара в крови с помощью глюкометра
Этот материал поможет вам понять, как измерить уровень глюкозы в крови с помощью глюкометра.
В этом материале описан глюкометр Contour® Next One и скарификатор Microlet® Next. При использовании глюкометра и скарификатора другого типа соблюдайте прилагаемые к ним инструкции. Все глюкометры и скарификаторы немного отличаются друг от друга.
Информация о скарификаторе Microlet Next
В скарификаторе предусмотрен ланцет (игла) для прокола пальца. Скарификатор состоит из 6 основных компонентов (см. рисунок 1).
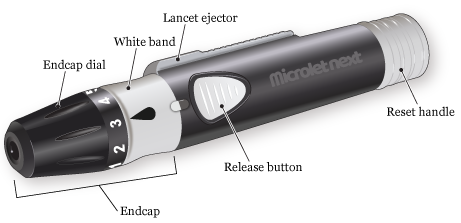
- Ланцет закрыт крышкой до момента его использования.
- Шкала на крышке позволяет контролировать глубину прокола пальца ланцетом.
- Белая полоса соединяет крышку с корпусом скарификатора. Крышка прикреплена к корпусу скарификатора, когда черная капля находится на одной линии со спусковой кнопкой.
- При нажатии спусковой кнопки конец ланцета выдвигается и прокалывает палец.
- Рукоятка сброса возвращает ланцет в исходное положение, если вам нужно уколоть палец еще раз.
- Эжектор ланцета выталкивает ланцет из скарификатора после его использования.
Для скарификатора Microlet Next используются ланцеты Microlet. Ланцеты Microlet Next выпускаются разных цветов, но они ничем не отличаются.
Информация о глюкометре Contour Next One
Глюкометр применяется для измерения уровня сахара в крови. Он состоит из 3 основных компонентов (см. рисунок 2).
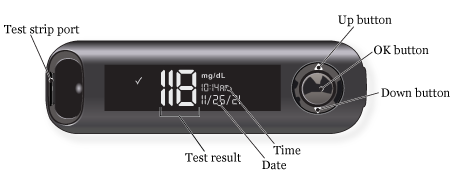
- Порт для тест-полоски — это отверстие в глюкометре, куда вставляется тест-полоска. Для глюкометра Contour Next One используются только тест-полоски Contour Next.
- На экране отображается информация, такая как состояние глюкометра, уровень глюкозы в крови, время и дата.
-
Кнопки служат для управления глюкометром.
- Чтобы прокрутить изображение вверх, нажмите кнопку со стрелкой вверх. Удерживайте ее, чтобы продолжить прокрутку.
- Чтобы прокрутить изображение вниз, нажмите кнопку со стрелкой вниз. Удерживайте ее, чтобы продолжить прокрутку.
- Чтобы принять выбор, нажмите кнопку OK.
- Чтобы включить или выключить глюкометр, удерживайте кнопку OK.
Перед первым использованием глюкометра его необходимо настроить.
Для этого выполните следующие действия:
- Установите целевой диапазон уровня глюкозы в крови 70–180 миллиграммов на децилитр (мг/дл).
- Настройте время.
- Настройте дату.
Ваш глюкометр не будет работать, пока вы его не настроите.
Посмотрите видеоролик Contour® Next One Video: Doing Your First Test, чтобы узнать, как настроить глюкометр.
Не погружайте глюкометр под воду. Если глюкометр загрязнится, вытрите его влажной или спиртовой салфеткой.
Приложение Contour Diabetes
Приложение Contour Diabetes предназначено для глюкометра Contour Next One. Оно позволяет делать заметки, устанавливать напоминания, просматривать результаты на графике и делиться отчетами. Если вы хотите использовать это приложение, вы можете скачать его с Apple App Store® или Google Play™ Маркет.
Если вы не хотите пользоваться приложением Contour Diabetes, вы можете не скачивать его. Глюкометр Contour Next One может работать без приложения.
Руководство пользователя глюкометра Contour Next One
Для получения дополнительной информации о глюкометре Contour Next One и приложении Contour Diabetes ознакомьтесь с руководством пользователя глюкометра Contour Next One. Вы можете прочитать копию руководства, поставляемую с глюкометром, или найти его в Интернете по адресу www.contournextone.com/getting-started
Инструкции по измерению уровня сахара в крови
Ваш медицинский сотрудник скажет, как часто вам следует измерять уровень глюкозы в крови, а также какой уровень глюкозы в крови у вас должен быть. Это называется целевым диапазоном глюкозы в крови. Ваши допустимые пределы уровня глюкозы в крови зависят от вашего общего состояния здоровья и текущего плана лечения.
Когда вы будете готовы приступить к измерению, вымойте руки водой с мылом. Тщательно вытрите их. Коснувшись тест-полоски глюкометра влажными руками, вы можете повредить ее или сделать результаты менее точными.
Подготовьте все необходимое
Подготовьте все необходимое на чистой поверхности. Лучше разложить все принадлежности в порядке их использования (см. рисунок 3).

Вам понадобятся:
- скарификатор;
- новый ланцет;
- глюкометр;
- тест-полоски для измерения уровня глюкозы в крови;
- спиртовая салфетка (если у вас нет доступа к раковине, чтобы помыть руки);
- сухая тканевая или марлевая салфетка (если у вас нет доступа к раковине, чтобы помыть руки);
- журнал измерений уровня глюкозы в крови;
- мусорная корзина;
- прочный контейнер для утилизации использованного ланцета, например пластиковый флакон с крышкой из-под жидкого средства для стирки. Для получения дополнительной информации о выборе контейнера ознакомьтесь с материалом Хранение и утилизация бытовых медицинских игл.
Когда вы достанете тест-полоску из контейнера, положите ее на глюкометр. Это поможет сохранить ее чистой и сухой, а также ее будет удобнее брать. Плотно закройте упаковку тест-полосок для измерения уровня глюкозы. Влажный воздух может повредить полоски.
Подготовьте скарификатор
-
Поверните белую полосу скарификатора вправо, чтобы открыть крышку (см. рисунок 4).
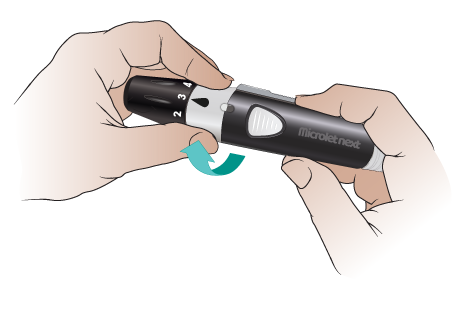
Рисунок 4. Поверните белую полосу вправо - Снимите крышку (см. рисунок 5).
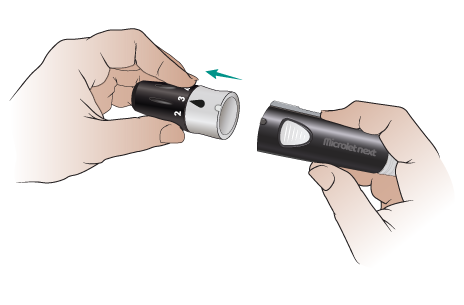
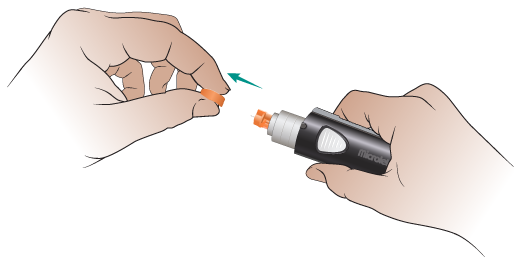
- Аккуратно поверните круглый язычок 3 раза. Делайте это осторожно, чтобы не погнуть его. Снимите язычок и отложите в сторону для дальнейшего использования (см. рисунок 6). На месте язычка вы увидите небольшую иглу.
- Установите крышку обратно на скарификатор в открытом положении (см. рисунок 7).
-
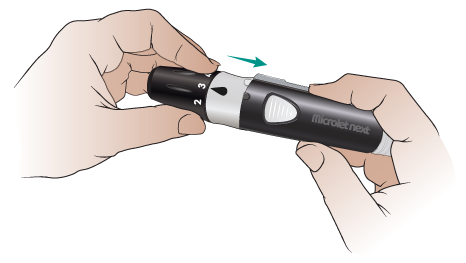
Поверните белую полосу влево, чтобы зафиксировать крышку (см. рисунок 8).
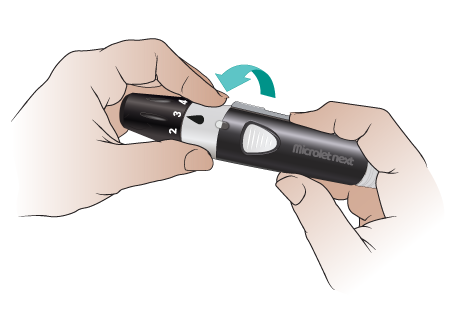
Рисунок 8. Поверните белую полосу влево -
Поверните черную часть крышки со шкалой, чтобы установить глубину прокола (см. рисунок 9). Лучше всего начать с положения 1 или 2. Вы можете установить большую глубину, если капля крови получится недостаточного размера.

Рисунок 9. Установите глубину прокола
Теперь скарификатор готов. Отложите его в сторону. Возьмите глюкометр и тест-полоску.
Подготовьте глюкометр
- Возьмите тест-полоску, держите ее стороной с рисунком к себе.
- Возьмите глюкометр, держите его экраном и кнопками к себе.
-
Вставьте тест-полоску в порт глюкометра концом с серым квадратом вперед (см. рисунок 10).

Рисунок 10. Вставьте тест-полоску в порт
Когда вы вставите тест-полоску в порт, глюкометр должен издать звуковой сигнал и включиться. Если этого не произошло:
- убедитесь, что тест-полоска вставлена до упора;
- убедитесь, что тест-полоска вставлена в порт концом с серым квадратом вперед;
- убедитесь, что тест-полоска повернута стороной с рисунком к вам.
Теперь глюкометр готов. Он будет оставаться включенным в течение 3 минут после того, как вы вставите тест-полоску. Если в течение этого времени не нанести каплю крови на конец тест-полоски, глюкометр издаст звуковой сигнал и выключится. Если это произошло, извлеките тест-полоску и вставьте ее в порт еще раз.
Не наносите кровь на тест-полоску, если она не вставлена в глюкометр или если глюкометр выключен. В этом случае тест-полоска будет испорчена. Вам придется начать процедуру заново с новой тест-полоской.
Проколите себе палец
-
Выберите, какой палец проколоть. Мы рекомендуем использовать боковую поверхность кончика пальца (см. рисунок 11). Центр и верх кончика пальца более чувствительны.
- Каждый раз выбирайте разные точки. Это поможет предотвратить образование болевых точек. Помните, что вы можете использовать обе стороны каждого пальца.
- Если вы еще не вымыли руки, протрите выбранную область спиртовой салфеткой. Высушите ее чистой тканевой или марлевой салфеткой.

Рисунок 11. Плотно прижмите скарификатор к боковой поверхности пальца -
Плотно прижимая скарификатор к боковой поверхности пальца (см. рисунок 12), нажмите спусковую кнопку. Затем сразу отведите скарификатор от пальца. Посмотрите, где выступила кровь.Возможно, вам понадобится аккуратно помассировать или сдавить палец (см. рисунок 12). Не прикладывайте слишком большое усилие. В противном случае результаты могут быть неточными.Если капля крови слишком маленькая, проколите палец еще раз. Можно использовать тот же ланцет.

Рисунок 12. Аккуратно сдавите палец, чтобы получить каплю крови
Вытяните белую рукоятку сброса скарификатора до щелчка (см. рисунок 13).
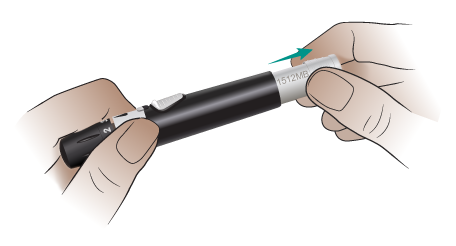
b. Поверните шкалу крышки на одно деление, чтобы увеличить глубину прокола.
c. Убедитесь, что скарификатор плотно прижат к боковой поверхности пальца.
d. Нажмите спусковую кнопку. Затем сразу отведите скарификатор от пальца.
e. Посмотрите, где выступила кровь. Возможно, вам понадобится аккуратно помассировать палец. Если капля крови больше, чем вам нужно, уменьшите глубину прокола на одно деление при следующем использовании скарификатора. После этого ланцет не будет прокалывать палец настолько глубоко.
Прикоснитесь к капле крови тест-полоской для измерения уровня глюкозы в крови
-
Когда капля крови достигнет нужного размера, коснитесь ее кончиком тест-полоски (см. рисунок 14). Тест-полоска втянет кровь. Нанесение крови на верхнюю, нижнюю или боковую поверхность тест-полоски не сработает.
- Если при первой попытке крови будет недостаточно, глюкометр дважды издаст звуковой сигнал, а на экране замигает капля крови. Вы можете добавить еще немного крови на тест-полоску в течение 60 секунд.
- Если вы не нанесете достаточное количество крови в течение 60 секунд, на глюкометре отобразится сообщение с кодом ошибки. Если это произошло, извлеките тест-полоску и выбросьте ее. Начните процедуру заново с новой тест-полоской. При необходимости увеличьте глубину прокола на скарификаторе.
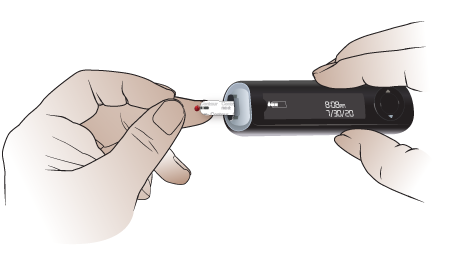
Рисунок 14. Коснитесь кончика тест-полоски -
Когда вы нанесете на тест-полоску достаточное количество крови, глюкометр издаст звуковой сигнал и начнет обратный отсчет от 5. Уровень глюкозы в крови отобразится на экране, и вы увидите цветовой сигнал рядом с портом для тест-полоски. Это называется целевым сигналом или smartLIGHT. Если результат находится в допустимых пределах, вы увидите зеленый цветовой сигнал, если значение слишком высокое — желтый, а если слишком низкое — красный.
- При первом использовании глюкометра Contour Next One допустимые пределы уровня сахара в крови составляют от 70 до 180 мг/дл.
- Если ваш медицинский сотрудник по лечению диабета дал вам другие допустимые пределы, вы можете настроить их в приложении Contour Diabetes.
- Если вы не хотите пользоваться функцией smartLIGHT, вы можете отключить ее в приложении Contour Diabetes.
Запишите ваш уровень сахара в крови
Запишите уровень глюкозы в крови в журнал измерений уровня глюкозы в крови. Результат будет отображаться на экране, пока вы не извлечете тест-полоску или пока не истечет 3 минуты.
При чтении показаний глюкометра важно держать его в правильном положении. Чтобы быстро проверить правильность положения глюкометра, убедитесь, что дату и время можно прочитать.
Выбросьте тест-полоску и использованный ланцет
-
Извлеките тест-полоску из глюкометра, приложив усилие (см. рисунок 15). Выбросьте ее в мусорное ведро. Ее можно выбросить с бытовым мусором.
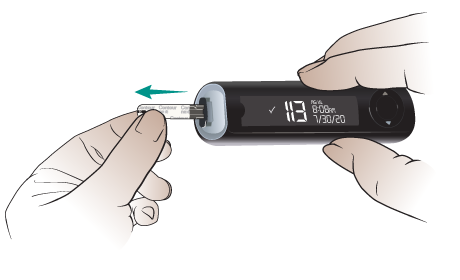
Рисунок 15. Извлеките тест-полоску из глюкометра - Поверните белую полосу скарификатора вправо, чтобы открыть крышку. Снимите крышку.
-
Положите круглый пластиковый язычок, который вы сняли с конца ланцета ранее, на плоскую поверхность. Воткните конец ланцета в пластиковый язычок, приложив усилие (см. рисунок 16). Язычок закроет ланцет, чтобы вы случайно не укололись.

Рисунок 16. Воткните конец ланцета в пластиковый язычок -
Держите ланцет над пластиковым контейнером для медицинских игл. Сдвиньте эжектор ланцета вперед, чтобы ланцет выпал в пластиковый контейнер для медицинских игл (см. рисунок 17).
- Не вытягивайте ланцет пальцами. Пластиковый язычок может соскочить. Если это случится, вы можете уколоться иглой.

Рисунок 17. Вытолкните ланцет в пластиковый контейнер для медицинских игл - Сдвиньте эжектор ланцета обратно. Установите крышку обратно на скарификатор. Поверните белую полосу влево, чтобы закрыть крышку.
Отслеживание результатов
- Ваш медицинский сотрудник расскажет вам, как следить за уровнем глюкозы в крови и дозой лекарства. Следуйте полученным рекомендациям.
- Приходя на прием к врачу, каждый раз берите с собой журнал измерения уровня глюкозы в крови. Эти данные помогут вашему медицинскому сотруднику решить, нужно ли вносить изменения в ваш план лечения. Если у вас возникли вопросы об измерении уровня глюкозы в крови, обратитесь к своему медицинскому сотруднику.
Где купить все необходимое
Обратитесь к вашему медицинскому сотруднику по лечению диабета, чтобы получить повторный рецепт на тест-полоски для измерения глюкозы в крови и ланцеты. Пополнять запасы вы будете в вашей местной аптеке. В аптеке для амбулаторных пациентов центра MSK таких принадлежностей нет.
Если ваш глюкометр работает от батареек, всегда держите их в запасе. Глюкометр Contour Next One работает от 2 батареек CR-2032. Такие батарейки можно купить в Интернете или в ближайшем магазине электроники, хозяйственном магазине или супермаркете.
Видеоролик об использовании Contour Next One — Проведение первого анализа
Информация о гипергликемии (повышении уровня сахара в крови)
В данном материале описана гипергликемия, ее причины, а также способы распознавания, профилактики и лечения. В нем также приведена информация о различных типах диабета.
Что такое гипергликемия?
Гипергликемия — это накопление слишком большого количества глюкозы (сахара) в крови. Это может привести к появлению чувства усталости, слабости или болезни.
Существует 2 типа гипергликемии:
- Острая гипергликемия возникает при резком скачке уровня глюкозы в крови в течение нескольких дней или недель.
- Хроническая гипергликемия возникает при медленном повышении уровня глюкозы в крови в течение длительного времени.
Причины гипергликемии
Гипергликемия может возникнуть в том случае, если ваш организм не вырабатывает достаточного количества инсулина или не может легко использовать вырабатываемый инсулин. Инсулин — это гормон, который позволяет глюкозе поступать из кровотока в клетки. Если в организме недостаточно инсулина, глюкоза задерживается в крови и вызывает гипергликемию.
Гипергликемия, связанная с лечением
Некоторые виды лечения рака, в том числе химиотерапия и лечение стероидами, могут повышать уровень глюкозы в крови и вызывать гипергликемию. Питание через зонд или полное парентеральное питание (total parenteral nutrition, TPN) также могут вызвать гипергликемию.
Во время некоторых видов лечения вам может потребоваться поддерживать уровень глюкозы в крови в определенном диапазоне. Для достижения оптимального уровня глюкозы ваш медицинский сотрудник может назначить вам insulin или пероральные (принимаемые через рот) препараты для лечения диабета. Он также объяснит, каким образом и как часто следует проверять уровень сахара в крови.
Гипергликемия, связанная с лечением, обычно проходит после окончания лечения. Если этого не происходит, то, возможно, до лечения у вас были проблемы с уровнем глюкозы в крови. Продолжайте проверять уровень глюкозы в крови и принимать лекарства до тех пор, пока ваш медицинский сотрудник не скажет вам прекратить прием.
Факторы риска развития гипергликемии
Гипергликемия может возникнуть, если:
- у вас сахарный диабет (СД) 1 или 2 типа или предиабет;
- вы не принимаете достаточное количество лекарств от диабета для контроля уровня глюкозы в крови;
- вы не вводите insulin надлежащим образом;
- вы используете просроченный или испорченный insulin. Это может произойти при перегреве или переохлаждении insulin;
- вы не ведете активный образ жизни;
- вы едите слишком много углеводов. Для получения дополнительной информации ознакомьтесь с материалом Как контролировать уровень глюкозы (сахара) в крови с помощью питания.
- вы получаете питание через зонд или TPN;
- вы больны или у вас обнаружена инфекция;
- у вас физический стресс, например, травма или операция;
- у вас эмоциональный стресс, например, в связи с лечением или проблемами в личной жизни;
- у вас частично или полностью удалена поджелудочная железа;
-
вы принимаете определенные лекарственные средства: Примеры таких средств:
- стероиды, например, prednisone или dexamethasone (Decadron®);
- иммунодепрессанты, например, tacrolimus и sirolimus;
- некоторые виды химиотерапии, таргетной терапии, иммунотерапии или гормональной терапии. Для получения дополнительной информации проконсультируйтесь со своим медицинским сотрудником.
Признаки и симптомы гипергликемии
Для нормальной работы клеткам организма необходима глюкоза. Например, если клеткам мышц не хватает энергии, вы можете чувствовать усталость и слабость. Если белым кровяным тельцам не хватает энергии, организму трудно бороться с инфекцией.
Признаки и симптомы повышенного уровня сахара в крови могут варьироваться от легких до тяжелых (очень тяжелых). Они могут возникать внезапно при наличии определенных внешних факторов. К ним относятся развитие сахарного диабета 1 типа (СД1) или стероид-индуцированной гипергликемии (повышение уровня сахара в крови под действием стероидов).
У людей с сахарным диабетом 2 типа (СД2) симптомы обычно начинаются легко и развиваются медленно в течение длительного времени. Легкие признаки и симптомы трудно распознать, и они могут ощущаться не всеми одинаково. В связи с этим обнаружение и диагностика СД2 может занять несколько лет.
Острая гипергликемия
Острая гипергликемия возникает внезапно. Признаками и симптомами острой гипергликемии являются:
- чувство сильной жажды;
- сухость во рту;
- частые позывы к мочеиспусканию;
- сухая кожа;
- более сильное, чем обычно, чувство голода;
- нечеткое зрение;
- чувство сонливости.
Гипергликемия тяжелой степени
Острая гипергликемия может усугубляться, если ее не лечить. Она может привести к появлению такого экстренного диабетического состояния, как диабетический кетоацидоз (diabetic ketoacidosis, DKA).
DKA может представлять опасность для жизни. Если у вас DKA или вы думаете, что у вас DKA, немедленно обратитесь за медицинской помощью. Позвоните своему медицинскому сотруднику по лечению диабета, обратитесь в ближайший пункт скорой медицинской помощи или позвоните по телефону 911. Для получения дополнительной информации ознакомьтесь с материалом Диабетический кетоацидоз и анализ мочи на содержание кетонов.
Признаками и симптомами DKA являются:
- чувство растерянности;
- одышка;
- сухость во рту;
- слабость;
- боль в брюшной полости (животе);
- тошнота (ощущение подступающей рвоты) или рвота;
- кома.
Хроническая (продолжительная) гипергликемия
Хроническая гипергликемия развивается в течение длительного времени. Признаками и симптомами хронической гипергликемии являются:
- более медленное заживление ран;
- более частое возникновение или обострение инфекций;
- недостаток или отсутствие энергии;
- нейропатия (покалывание или потеря чувствительности в пальцах рук и ног);
- изменения кожи, такие как папиллярно-пигментная дистрофия кожи. Это темные плотные участки мягкой кожи. Обычно они образуются на задней поверхности шеи, в подмышечных впадинах или паховой области;
- пародонтит, признаками которого являются красные, болезненные, раздраженные десны;
- какие-либо или все признаки и симптомы острой гипергликемии.
Как предупредить гипергликемию
Проверяйте уровень глюкозы в крови
Осведомленность о своем уровне глюкозы в крови — это первый шаг к предупреждению гипергликемии. Проверка уровня глюкозы в крови позволяет определить, находится ли уровень глюкозы в пределах целевого диапазона. Целевой диапазон — это когда уровень глюкозы не слишком высокий или не слишком низкий.
Ваш медицинский сотрудник или инструктор по диабету:
- расскажет, как часто следует проверять уровень глюкозы в крови;
- определит целевой диапазон, исходя из состояния здоровья и плана лечения;
- использует ваши показатели глюкозы крови для корректировки лекарственных препаратов по мере необходимости.
Какой диапазон содержания глюкозы в крови является безопасным?
В центре MSK целевой диапазон глюкозы крови для людей, получающих лечение от рака, обычно составляет 100–200 миллиграммов на децилитр (мг/дл). Ваш медицинский сотрудник по лечению диабета может дать вам другие рекомендации.
Как проверить уровень глюкозы в крови в домашних условиях
Вы можете проверить уровень глюкозы в крови в домашних условиях с помощью одного из этих устройств:
- Измеритель уровня глюкозы в крови (или глюкометр). Его можно приобрести в местной аптеке по рецепту или без рецепта. Для получения дополнительной информации ознакомьтесь с материалом Как измерить уровень глюкозы (сахара) в крови с помощью глюкометра.
- глюкометр непрерывного действия (CGM); Для получения дополнительной информации ознакомьтесь с материалом Информация о глюкометре непрерывного действия.
Следите за результатами измерения уровня глюкозы в крови и лекарствами
Вносите результаты анализа крови на глюкозу и дозы insulin в журнал измерений уровня глюкозы в крови. Это поможет вашему медицинскому сотруднику по лечению диабета безопасно скорректировать ваши лекарства.
Ведите здоровый и активный образ жизни
Лучший способ предотвратить гипергликемию и регулировать уровень глюкозы в крови — это вести здоровый и активный образ жизни. Используйте показания уровня глюкозы в крови для корректировки образа жизни, чтобы достичь целевого диапазона. Поговорите со своим медицинским сотрудником по лечению диабета о том, как сделать это безопасно.
Ниже приведены несколько советов по регулированию уровня глюкозы в крови в домашних условиях:
Придерживайтесь принципов здорового питания
Соблюдайте принципы здорового питания, не нарушая режим приема пищи. Мы рекомендуем придерживаться углеводного режима питания, что означает наличие определенного количества углеводов в каждом приеме пищи. Для получения дополнительной информации ознакомьтесь с материалом Как контролировать уровень глюкозы (сахара) в крови с помощью питания.
Пейте достаточное количество жидкости
Пейте достаточное количество жидкости, чтобы избежать обезвоживания. Соблюдайте указания вашего медицинского сотрудника относительно количества выпиваемой жидкости.
Пейте жидкости, не содержащие сахара
Пейте воду без сахара, ароматизированную воду, газированную воду (сельтерскую) или другие напитки с нулевой калорийностью. Откажитесь от обычной газировки и фруктовых соков, приготовленных из свежих фруктов. Обычно они содержат много сахара и могут повышать уровень глюкозы в крови.
Поддерживайте достаточный уровень физической активности
Физическая активность помогает поддерживать нормальный уровень глюкозы в крови. Соблюдайте указания вашего медицинского сотрудника относительно того, какие виды физической активности являются безопасными для вас.
Принимайте лекарства для лечения диабета по назначению врача
Соблюдайте указания вашего медицинского сотрудника по лечению диабета, связанные с приемом лекарств для лечения диабета. Он расскажет вам о том, что нужно делать, если вы пропустите прием лекарства.
Когда следует звонить своему медицинскому сотруднику по лечению диабета
Центр MSK рекомендует поговорить со своим медицинским сотрудником по лечению диабета в течение 10 дней после выписки из больницы. Позвоните ему в следующих случаях:
- У вас новый случай гипергликемии.
- Вам только что диагностирован диабет.
- Ваши лекарства для лечения диабета изменились.
- В течение последних 2–3 дней уровень глюкозы в крови большую часть времени превышает целевой диапазон.
- Уровень глюкозы в крови ниже 70 мг/дл или выше 400 мг/дл. Это может быть опасно.
- У вас рвота или диарея более 3 раз за 24 часа (1 день).
- У вас DKA или вы думаете, что у вас DKA.
- Вы плохо себя чувствуете и не уверены, стоит ли принимать лекарства для лечения диабета.
- Температура тела 101° F (38,3° C) или выше.
Если вы не можете немедленно связаться со своим медицинским сотрудником по лечению диабета, обратитесь в ближайший пункт скорой медицинской помощи или позвоните по телефону 911.
О гипогликемии (пониженном содержании сахара в крови)
В этом материале описано, что такое гипогликемия и какие у нее признаки. Из него вы также сможете узнать, как лечить это состояние и как предотвратить его появление.
Что такое гипогликемия?
Гипогликемия — это состояние, когда уровень глюкозы (сахара в крови) становится слишком низким. Обычно это происходит, когда уровень сахара у вас в крови опускается ниже 70 миллиграмм/децилитр (мг/дл).
Основным источником энергии для вашего организма является глюкоза. При недостаточном количестве глюкозы в крови у вас могут возникнуть проблемы с ясным мышлением и безопасным выполнением привычных задач. Это возможно, если вы съели недостаточное количество пищи или ведете более активный образ жизни, чем обычно.
Важно сразу же начать лечение гипогликемии. Если вы принимаете лекарства от диабета, ваш медицинский сотрудник может изменить их дозировку. При возникновении гипогликемии обратитесь к врачу, который назначил вам лекарство от диабета.
Признаки гипогликемии и на что следует обратить внимание
У разных людей могут быть разные признаки, сигнализирующие о низком уровне глюкозы в крови. У других людей они могут вообще не появляться.
К тревожным признакам гипогликемии относятся следующие:

Сделайте анализ на гипогликемию, измерив уровень глюкозы в крови в домашних условиях. Для получения дополнительной информации ознакомьтесь с материалом Как измерить уровень глюкозы (сахара) в крови с помощью глюкометра. Вы также можете посмотреть видеоролик Как измерить уровень глюкозы (сахара) в крови с помощью глюкометра.
Как лечить гипогликемию
Если уровень сахара в крови ниже 70 мг/дл и вы остаетесь в сознании и можете ясно мыслить, следуйте правилу «15/15».
Правило «15/15»
- Съешьте 15 граммов сахара. Если уровень сахара в крови ниже 70 мг/дл, выберите простой сахар быстрого действия. Это продукты и напитки, основным ингредиентом которых является глюкоза, декстроза или сахар. В них практически нет жиров и белков. Ваш организм быстрее усваивает эти продукты. Это помогает быстро повысить уровень сахара в крови.
Выберите один из этих простых сахаров быстрого действия в указанных количествах:
- съешьте 4 больших таблетки глюкозы (вы можете купить их в местной аптеке без рецепта);
- выпейте 4 унции (120 мл) фруктового сока или любого газированного (не диетического) напитка;
- съешьте 5–6 жевательных конфет или леденцов, например, LifeSavers®;
- съешьте 1 столовую ложку меда или сиропа (содержащего сахар).
Для лечения низкого уровня глюкозы в крови не ешьте шоколад, печенье, обычную пищу или закуски. Ваш организм не сможет усвоить эти продукты очень быстро. Они могут сначала понизить уровень сахара в крови, а через 1–2 часа сделать его слишком высоким.
- Подождите 15 минут, после чего снова измерьте уровень сахара в крови. Повторно измерьте уровень сахара в крови через 15 минут. Если уровень сахара по-прежнему ниже 70 мг/дл, съешьте еще 15 г сахара. Проведите повторное измерение через 15 минут. Повторяйте эти действия, пока уровень глюкозы в крови не поднимется до 70 мг/дл или выше.
Когда уровень глюкозы в крови составляет 70 мг/дл или более, следующий прием пищи или небольшой перекус должен состояться в течение 1 часа. Например, небольшой перекус может включать один из следующих продуктов:
- арахисовое масло или сыр с 4–5 крекерами;
- половина бутерброда и 4 унции (120 мл) молока;
- одна порция греческого йогурта.
Что такое тяжелая гипогликемия?
При отсутствии лечения состояние при гипогликемии может быстро ухудшится. Когда уровень глюкозы в крови опускается ниже 54 мг/дл или когда вы не можете позаботиться о себе, возникает тяжелая гипогликемия.
К признакам тяжелой гипогликемии относятся следующие:
- сильная спутанность сознания;
- проблемы с выполнением указаний или простых повседневных задач;
- проблемы с речью или невнятная речь;
- нечеткое зрение или двоение в глазах;
- потеря равновесия или трудности при ходьбе;
- внезапное ощущение сильной слабости или сонливости.
Поговорите со своей семьей и друзьями о признаках низкого уровня сахара в крови. Объясните им, что нужно делать, если у вас будет предобморочное состояние или спутанное сознание. Если вы потеряете сознание, кто-нибудь должен позвонить по номеру 911 и вызвать скорую помощь.
Как лечить тяжелую гипогликемию
Если уровень сахара в крови ниже 54 мг/дл, вместо 15 грамм простого сахара быстрого действия съешьте 24 грамма. Выберите один из вариантов ниже:
- съешьте 6 больших таблеток глюкозы (вы можете купить их в местной аптеке без рецепта);
- выпейте 6 унций(180 мл) фруктового сока или любого газированного (не диетического) напитка;
- съешьте 8–9 жевательных конфет или леденцов, например, LifeSavers®;
- съешьте 1,5 столовых ложки меда или сиропа (содержащего сахар).
Подождите 15 минут, после чего снова измерьте уровень глюкозы в крови. Повторяйте эти действия, пока уровень глюкозы в крови не поднимется до 70 мг/дл или выше.
Когда уровень глюкозы в крови составляет 70 мг/дл или более, следующий прием пищи или небольшой перекус должен состояться в течение 1 часа. Например, вы можете выбрать один из следующих вариантов:
- арахисовое масло или сыр с 4–5 крекерами;
- половина бутерброда и 4 унции (120 мл) молока;
- одна порция греческого йогурта.
Экстренное лечение глюкагоном
Экстренное лечение глюкагоном представляет собой использование рецептурного лекарства для лечения тяжелой гипогликемии. Ваш медицинский сотрудник может назначить его, если у вас очень высокий риск тяжелой гипогликемии.
Если ваш медицинский сотрудник назначил вам экстренное лечение глюкагоном, для получения дополнительной информации ознакомьтесь с материалом Об экстренном лечении глюкагоном.
Как предупредить гипогликемию
Всегда лучше предупредить гипогликемию до того, как она возникнет. Для этого рекомендуется сбалансировать прием лекарств, питание и уровень активности. Соблюдать этот баланс не всегда просто. Чтобы снизить риск гипогликемии, вы можете консультироваться с вашим врачом, инструктором по диабету и диетологом.
Выполните следующие действия, чтобы снизить риск гипогликемии:
- Чаще проверяйте уровень сахара в крови, особенно если раньше у вас была гипогликемия.
- Если вы принимаете лекарства от диабета, убедитесь, что вы едите достаточно. Не пропускайте приемы пищи.
-
Поговорите с вашим врачом перед тем как:
- изменить прием лекарств;
- начать новую программу тренировок – физические упражнения заставляют ваш организм расходовать дополнительное количество глюкозы;
- изменить количество потребляемой пищи.
- Если вы употребляете алкоголь, поговорите с вашим медицинским сотрудником о том, как делать это максимально безопасно.
Когда следует обращаться к своему медицинскому сотруднику
Позвоните своему медицинскому сотруднику в любое время, если у вас возникнет гипогликемия. Возможно, он назначит вам другое лекарство.
Информация об инсулине для лечения диабета или гипергликемии, связанной с лечением
Этот материал поможет вам понять, что такое инсулин, как он работает и какие виды инсулина существуют. В нем также рассказывается о том, что такое сахарный диабет 1 и 2 типа и как его контролировать. В этом материале вы найдете ответы на частые вопросы об инсулине и сахарном диабете.
Информация об инсулине
Инсулин — это гормон, помогающий переносить глюкозу (сахар) из кровотока к другим клеткам организма. Ваша поджелудочная железа вырабатывает инсулин и выбрасывает его в кровь.
Вашим клеткам нужна глюкоза для выработки энергии. Если в организме недостаточно инсулина, глюкоза остается в крови и вызывает гипергликемию (повышение уровня сахара в крови).
При гипергликемии вы можете чувствовать себя усталым или больным. Это состояние также может затруднить борьбу организма с инфекцией. Для получения дополнительной информации ознакомьтесь с материалом Информация о гипергликемии (повышении уровня сахара в крови).
Информация о сахарном диабете 1 и 2 типа
При сахарном диабете 1 типа (T1DM) поджелудочная железа не вырабатывает инсулин.
При сахарном диабете 2 типа (T2DM) поджелудочная железа вырабатывает недостаточное количество инсулина. Со временем ваша поджелудочная железа может вырабатывать меньше инсулина. У вас также может быть инсулинорезистентность. Это означает, что ваши клетки не реагируют на инсулин, который вырабатывает организм. В результате глюкоза остается в крови, а не поступает в клетки.
Как контролировать сахарный диабет 1 и 2 типа
Люди с T1DM всегда должны принимать экзогенный инсулин. Экзогенный инсулин — это лекарство, которое вы вводите себе сами (делаете укол). Он действует подобно инсулину и заменяет инсулин, который ваш организм не может вырабатывать.
Людям с T2DM для контроля уровня глюкозы в крови могут понадобиться пероральные лекарства (лекарства, которые вы глотаете). Поскольку поджелудочная железа вырабатывает меньше инсулина, со временем вам может понадобиться экзогенный инсулин.
Некоторые лекарства для лечения диабета заставляют поджелудочную железу вырабатывать больше инсулина. Но они не помогут, если ваша поджелудочная железа не может вырабатывать большее количество инсулина. В этом случае вам придется использовать экзогенный инсулин для контроля уровня глюкозы в крови. Поговорите со своим медицинским сотрудником о том, как контролировать уровень глюкозы в крови.
Когда следует принимать инсулин
Важно принимать инсулин в определенное время. Ваш медицинский сотрудник по лечению диабета скажет вам, сколько и когда его принимать. Слишком частый прием доз инсулина и других лекарств для лечения диабета может повысить риск гипогликемии (пониженного содержания сахара в крови). Для получения дополнительной информации ознакомьтесь с материалом О гипогликемии (пониженном содержании сахара в крови).
Это помогает наладить режим приема инсулина. Если вы пропустили дозу инсулина, дождитесь следующей запланированной дозы. Не принимайте пропущенную дозу, если на это нет указаний медицинского сотрудника по лечению диабета.
Что обсудить с медицинским сотрудником по лечению диабета
Предоставьте своему медицинскому сотруднику по лечению диабета важную информацию о своем здоровье.
- была ли у вас раньше аллергическая реакция на лекарства для лечения диабета;
- есть ли у вас проблемы с печенью или почками;
- есть ли у вас пелена перед глазами или изменения, которые влияют на четкость зрения;
- есть ли у вас острая (очень сильная) инфекция;
- получаете ли вы лечение по поводу сердечной недостаточности или недавно перенесли сердечный приступ;
- есть ли у вас проблемы с кровообращением (кровотоком), включая нейропатию (покалывание или потерю чувствительности в пальцах рук и ног);
- наблюдается ли у вас затрудненное дыхание;
- употребляете ли вы алкоголь.
Типы инсулина
Инсулин короткого действия
Снижение уровня глюкозы в крови начинается примерно через 15 минут после приема инсулина короткого действия. Для снижения уровня глюкозы в крови его можно принимать во время еды. Его также можно использовать для регулирования повышенного уровня глюкозы в крови без приема пищи.
Дозы инсулина короткого действия хватает примерно на 4 часа.
Примеры инсулина короткого действия:
- Aspart (Novolog®, Fiasp®);
- Lispro (Humalog®, Lyumjev™);
- Glulisine (Apidra®).
Слишком частый прием доз инсулина может вызвать гипогликемию. Принимайте дозы инсулина короткого действия с интервалом не менее 4 часов. Если ваш медицинский сотрудник по лечению диабета дает вам другие указания, следуйте им.
Доза инсулина для приема пищи
Когда вы едите, уровень глюкозы в крови быстро повышается. Инсулин короткого действия часто называют дозой инсулина для приема пищи, поскольку он регулирует уровень глюкозы в крови во время еды. Если у вас нет возможности поесть после приема дозы инсулина для приема пищи, это может вызвать гипогликемию.
Принимайте дозу инсулина для приема пищи максимум за 15 минут до еды. Лучше всего дождаться, когда вы уже будете готовы к приему пищи. Это поможет предотвратить гипогликемию.
Корректирующая доза инсулина
Корректирующая доза инсулина — это применение инсулина короткого действия для регулирования высокого уровня глюкозы в крови без приема пищи. Эта доза обычно ниже, чем доза инсулина для приема пищи.
Быстродействующий инсулин
Действие быстродействующего инсулина начинается через 1 час и продолжается в течение 6–8 часов. Если вы принимаете его перед едой, это нужно сделать за 30 минут до еды. Этого времени достаточно для начала действия инсулина.
Примерами быстродействующего инсулина являются обычный человеческий инсулин (Humulin R и Novolin® R).
Инсулин средней продолжительности действия
Инсулин средней продолжительности действия обычно начинает действовать через 2 часа. Его хватает примерно на 12 часов. Инсулин средней продолжительности действия часто используется для лечения стероид-индуцированной гипергликемии. Это гипергликемия, вызванная стероидами, например, такими лекарствами как prednisone или dexamethasone.
Если вы принимаете инсулин средней продолжительности действия для лечения гипергликемии, вызванной стероидами, принимайте инсулин и стероиды одновременно. Не принимайте инсулин без стероидов, если на это нет указаний вашего медицинского сотрудника по лечению диабета.
Сообщите своему медицинскому сотруднику по лечению диабета, если доза стероидов изменится, будет поддерживаться на определенном уровне или будет внезапно отменена. Он может отменить прием инсулина или скорректировать его дозу.
Примером инсулина средней продолжительности действия является инсулин Neutral Protamine Hagedorn (Humulin N и Novolin® N). Neutral Protamine Hagedorn также называется NPH.
Инсулин длительного действия
Инсулин длительного действия также называют базальным или периферическим инсулином. Действие такого инсулина начинается медленно в течение длительного периода времени. Он помогает поддерживать стабильный уровень глюкозы, когда вы не принимаете пищу, например, между приемами пищи или во время сна. Инсулин длительного действия не используется для контроля быстрого повышения уровня глюкозы, вызванного приемом пищи.
Эффект от приема инсулина длительного действия наступит примерно через 2 часа. Некоторые виды инсулина действуют от 20 до 24 часов. К ним относится glargine (Lantus®, Basaglar®, Semglee® и Rezvoglar™). Действие других видов инсулина, таких как glargine U-300 (Toujeo®) и degludec (Tresiba®), длится от 36 до 42 часов.
Принимайте инсулин длительного действия в одно и то же время каждый день, если ваш медицинский сотрудник не дал вам другие указания. Рекомендуем установить будильник или напоминание на смартфоне.
Частые вопросы о диабете и инсулине
Появится ли у меня зависимость от экзогенного инсулина?
Нет. Инъекции (уколы) экзогенного инсулина не приводят к меньшей выработке инсулина вашим организмом. Если ваш организм вырабатывает инсулин, он будет продолжать вырабатывать его так же, как и раньше.
Вы можете использовать экзогенный инсулин в течение коротких периодов времени, например, во время лечения.
Некоторые лекарства вызывают гипергликемию, но только пока вы их принимаете. К ним относятся стероиды и некоторые лекарства для химиотерапии. По окончании курса приема этих лекарств уровень глюкозы в крови возвращается к прежнему.
Сообщите своему медицинскому сотруднику, если изменится доза стероидов или лекарства для химиотерапии. Возможно, вам также придется изменить дозу принимаемого инсулина. Соблюдайте указания вашего медицинского сотрудника по лечению диабета.
Какие побочные эффекты могут возникать при введении экзогенного инсулина?
Экзогенный инсулин очень похож на инсулин, который вырабатывает ваш организм. Это означает, что у него нет большого количества побочных эффектов.
Наиболее распространенным побочным эффектом экзогенного инсулина является гипогликемия. Вы можете предотвратить это состояние, если будете принимать инсулин по назначению врача, контролировать уровень глюкозы в крови и не пропускать приемы пищи.
Сообщите своему медицинскому сотруднику, если у вас появилась сыпь. Это случается редко, но может быть признаком аллергии.
Почему я не могу просто принять таблетку?
Пероральное лекарство для лечения диабета лишь поможет вашему организму лучше справляться со своими обычными задачами. Оно не может заставить ваш организм делать то, что он уже не может делать. Например, если ваша поджелудочная железа не может вырабатывать больше инсулина, вам могут понадобиться инъекции инсулина. Для получения дополнительной информации ознакомьтесь с материалом О пероральных и инъекционных неинсулиновых препаратах для лечения диабета.
Может ли прием экзогенного инсулина вызвать проблемы со зрением? Может ли он повлиять на работу моих почек? Могу ли я из-за этого потерять пальцы рук, стоп или ноги?
Некоторые люди не хотят начинать прием инсулина до тех пор, пока не смогут больше откладывать его прием. Но слишком долгое ожидание может привести к другим проблемам со здоровьем. Неконтролируемое высокое содержание глюкозы в крови в течение длительного времени может привести к потере зрения. Оно также может повлиять на работу ваших почек. Вы можете потерять пальцы рук, стоп и ноги.
Лучше всего контролировать уровень глюкозы в крови сразу же, пока не начались другие проблемы со здоровьем.
У вас может измениться зрение, так как инсулин контролирует уровень глюкозы в крови. Если это произойдет, сообщите своему медицинскому сотруднику.
Это моя вина, что мне нужно принимать инсулин? Это из-за плохой заботы о себе?
Ваша генетика является одной из основных причин развития диабета. Со временем диабет снижает способность организма вырабатывать достаточное количество инсулина. В большинстве случаев это не зависит от вас. Вы не виноваты в том, что ваш организм теряет клетки, вырабатывающие инсулин. Употребление слишком большого количества сахара не приводит к появлению диабета.
Как регулировать уровень сахара в крови с помощью питания
Эта информация поможет понять, как отрегулировать уровень глюкозы в крови с помощью питания. Из нее вы также узнаете, как справиться с побочными эффектами лечения рака и одновременно контролировать уровень глюкозы в крови.
Информация об уровне глюкозы в крови и о вашем питании
Глюкоза — это простой сахар. Она является основным источником энергии для клеток и поступает из продуктов, которые вы едите. На уровень глюкозы в крови могут влиять многие факторы, например:
- стресс;
- лекарства;
- изменения в питании;
- физическая активность и нагрузка.
Некоторые виды лечения рака и их побочные эффекты также могут вызывать повышение или понижение уровня глюкозы в крови. Контроль уровня глюкозы в крови является важной частью лечения рака, и мы готовы помочь вам в этом.
Важной частью контроля уровня глюкозы является правильное питание. Это может показаться чрезмерно сложным. Клинический врач-диетолог или инструктор по диабету поможет вам составить план, который будет наилучшим для вас. Специализированные рекомендации будут основаны на состоянии вашего здоровья и поставленных целях. Если вы хотите поговорить с клиническим врачом-диетологом или инструктором по диабету, обратитесь к своему медицинскому сотруднику.
Оптимальный режим питания для каждого человека является индивидуальным. Идеальный режим питания зависит от состояния здоровья, плана лечения рака, целевого уровня глюкозы в крови и личных предпочтений. Важно также стараться придерживаться сбалансированного рациона питания, обеспечивающего организм необходимыми питательными элементами.
Информация об углеводах
Существует 3 основных типа питательных элементов:
- углеводы;
- жиры;
- белки.
Эти основные питательные элементы иногда называют макроэлементами или макросами. Многие продукты питания содержат все три питательных элемента. Каждый из этих питательных элементов может быть преобразован в глюкозу, но с углеводами этот процесс происходит гораздо легче и быстрее. Поэтому организм использует углеводы в качестве основного источника энергии.
В таблице ниже приведены примеры продуктов питания и напитков, содержащих углеводы, и продуктов питания, не содержащих углеводы.
| Продукты питания, содержащие углеводы | Продукты питания, не содержащие углеводы |
|
|
Как углеводы влияют на уровень глюкозы в крови
Очень важно включать углеводы в свой рацион. Ваш организм расщепляет углеводы до глюкозы. Затем глюкоза поступает в кровоток, где клетки могут использовать ее в качестве источника энергии.
Хотя углеводы дают организму энергию, они также влияют на уровень глюкозы в крови. Не все углеводы одинаково повышают уровень глюкозы в крови. Некоторые делают это очень быстро, а другие — медленнее (см. рисунок 1). Это может затруднить контроль уровня глюкозы в крови.

Употребление слишком большого количества углеводов может увеличить риск повышения уровня сахара в крови (гипергликемия). Важно не допускать слишком высокого или слишком низкого (гипогликемия) уровня глюкозы в крови.
Необходимое количество углеводов является индивидуальным для каждого человека. Например, если у вас сахарный диабет 1 типа (type 1 diabetes mellitus, T1DM), в вашем рационе должны быть углеводы. Вы и ваш медицинский сотрудник определите целевые показатели уровня глюкозы в крови и потребность в углеводах.
Ваш медицинский сотрудник или инструктор по диабету определит целевые значения уровня глюкозы в крови. Поддержание уровня глюкозы в крови на уровне целевых значений является важной частью лечения.
Информация о пищевой клетчатке
Клетчатка — это вид углеводов, которые замедляют скорость усвоения сахара организмом, а также помогают контролировать уровень глюкозы в крови.
Существует два разных вида клетчатки.
- Растворимая клетчатка расщепляется в воде, образуя гель. Вашему организму легче ее переваривать. Растворимая клетчатка помогает контролировать уровень глюкозы в крови, замедляя скорость потребления углеводов организмом.
- Нерастворимая клетчатка не расщепляется в воде, поэтому она способствует продвижению каловых масс по организму.
Советы, которые помогут вам контролировать уровень глюкозы в крови с помощью питания
Контролируйте уровень глюкозы в крови с помощью углеводов
Ниже указаны несколько способов контролировать количество углеводов в вашем рационе.
Метод «тарелки»
Вы можете контролировать количество углеводов с помощью метода «тарелки» (см. рисунок 2). Это означает, что:
- Половину вашей тарелки должны составлять некрахмалистые овощи, такие как шпинат, брокколи или перец.
- На четверть ваша тарелка должна быть заполнена нежирными белками, такими как курица, индейка или морепродукты, включая моллюски.
- На четверть ваша тарелка должна быть заполнена углеводами с высоким содержанием клетчатки, такими как коричневый рис, сладкий картофель или киноа.

Ограничьте количество углеводов в пище, когда это необходимо
Если уровень глюкозы в крови повышен, то употребление продуктов с меньшим количеством углеводов поможет вернуть его в целевой диапазон. Важным является употребление всех углеводов, особенно если вы принимаете insulin. Отсутствие некоторых видов углеводов в рационе питания может привести к слишком низкому уровню глюкозы в крови. Проконсультируйтесь со своим медицинским сотрудником, чтобы получить дополнительную информацию.
Ниже приводятся некоторые способы уменьшить количество углеводов в пище:
- Во время еды должен быть 1 основной источник углеводов вместо 2. Например, можно съесть либо цельнозерновой рис, либо бобовые, а не оба продукта.
- Сделайте бутерброд на одном ломтике хлеба вместо двух.
- Вместо фруктовых соков или газированных напитков пейте ароматизированную воду без сахара и газированную воду. Фруктовый сок, приготовленный из натуральных фруктов, обычно содержит много сахара.
- Замените или добавьте больше белка, например, яйцо, в свой завтрак вместо хлеба или фруктов.
- Ограничьте потребление рафинированных злаков, таких как макаронные изделия в коробках или некоторые виды круп и хлопьев.
- По возможности выбирайте цельные продукты вместо обработанных. Например, выбирайте яблоки вместо яблочного пюре.
Информация для людей, принимающих лекарства от диабета
Если вы принимаете лекарства от диабета, то перед снижением количества углеводов в пище и напитках проконсультируйтесь со своим медицинским сотрудником или инструктором по диабету. При чрезмерном снижении количества потребляемых углеводов может возникнуть риск понижения уровня глюкозы в крови (гипогликемия). Более подробная информация представлена в материале О гипогликемии (пониженном содержании сахара в крови).
Подсчет углеводов для контроля уровня глюкозы в крови
Подсчет углеводов — это планирование и отслеживание приемов пищи, содержащих определенное количество углеводов в граммах на один прием пищи. Подсчет углеводов помогает контролировать уровень глюкозы в крови с помощью питания. Такой план питания часто рекомендуется людям, принимающим insulin.
При подсчете углеводов используйте показатель в строке Total Carbohydrate (Общее количество углеводов) на этикетках Nutrition Facts (Пищевая ценность) (см. рисунок 3). Стремитесь к тому, чтобы общее количество углеводов в каждом приеме пищи составляло 45–60 г. Если ваш эндокринолог или инструктор по диабету рекомендует другое количество, соблюдайте полученные указания. См. раздел «Примеры меню» в конце этого материала, где указаны примерные блюда, соответствующие этим целям по углеводам.

Во время лечения врач может рекомендовать вам следить за количеством потребляемых углеводов или изменить его. Это поможет вам контролировать уровень глюкозы в крови. Перед изменением количества углеводов в рационе обязательно проконсультируйтесь с клиническим врачом-диетологом, инструктором по диабету или своим врачом.
Разница между показателями в граммах на этикетках с указанием пищевой ценности
Иногда и размер порции, и количество углеводов в ней измеряются в граммах. Но это не одно и то же.
- Показатель в граммах (г), указанный как Serving Size (Размер порции), означает вес продукта в граммах. Если вы используете пищевые весы, вы можете использовать эту информацию для определения размера порции (см. рисунок 4).
- Показатель в граммах (г), указанный как Total Carbohydrate (Общее количество углеводов), означает количество углеводов в одной порции продукта (см. рисунок 3).

Этапы подсчета углеводов
Этап 1. Обсудите со специалистами лечащей команды, какое количество углеводов должно быть в каждом приеме пищи.
Этап 2. Включите в свой рацион продукты, содержащие углеводы. Используйте примеры из раздела «Информация об углеводах» этого материала. Для получения дополнительной информации проконсультируйтесь с врачом-диетологом или инструктором по диабету.
Этап 3. Рассчитайте количество углеводов в граммах (на порцию) для потребляемого продукта. Для этого найдите на этикетке Nutrition Facts (Пищевая ценность продукта) информацию о размере порции и общем количестве углеводов в одной порции (см. рисунок 4).
Этап 4. Рассчитайте общее количество углеводов, сложив показатели каждого источника углеводов в граммах. Например, порция хлопьев Cheerios и 1 стакан молока жирностью 1% содержат 41 грамм углеводов (см. рисунок 5).

Углеводы в 1 порции (1 ½ чашки или 32 г) Cheerios = 29 г
Углеводы в 1 порции (1 стакан) молока 1% с низким содержанием жира = 12 г
Общее количество углеводов (29 г + 12 г) = 41 г
Этап 5. Отмеряйте количество продукта в соответствии с размером порции, указанным на этикетке (см. рисунок 4). Можно использовать мерный стакан или кухонные весы. На начальном этапе важно измерять порции, чтобы привыкнуть к их размеру, но после того как вы привыкнете к тому, как выглядит порция, ее размер можно определять визуально. Он может слегка варьироваться. Более подробную информацию о размерах порций можно узнать у врача-диетолога.
Что делать, если этикетка с указанием пищевой ценности отсутствует
Если на продукте нет этикетки с указанием пищевой ценности или вы едите не дома, найдите информацию об углеводах в Интернете. Некоторые сайты, например www.CalorieKing.com и www.MyFitnessPal.com, также имеют мобильные приложения для смартфона или планшета. Для получения дополнительной информации проконсультируйтесь с врачом-диетологом.
Информация для людей, принимающих insulin
Если вы принимаете insulin, ваш медицинский сотрудник может показать вам, как определять дозу insulin для каждого приема пищи. Для получения дополнительной информации проконсультируйтесь с медицинским сотрудником или инструктором по диабету.
Как контролировать уровень глюкозы в крови с помощью клетчатки
Еще один способ контролировать уровень глюкозы в крови — выбирать углеводы, содержащие больше клетчатки и меньше сахара. Выбирайте продукты, содержащие более 3 граммов (г) клетчатки на порцию. Это может быть овес, горох, фасоль, яблоки, цитрусовые и ячмень.
Важно употреблять в пищу продукты с высоким содержанием растворимой клетчатки, такие как:
- ¾ — 1 чашка хлопьев из нескольких видов злаков;
- ½ чашки вареных бобов или чечевицы;
- 3 чашки воздушной кукурузы;
- 1 средний картофель, обычный или сладкий.
Иногда трудно питаться только углеводами с высоким содержанием клетчатки. Старайтесь как можно чаще заменять продукты с низким содержанием клетчатки продуктами с высоким содержанием клетчатки.
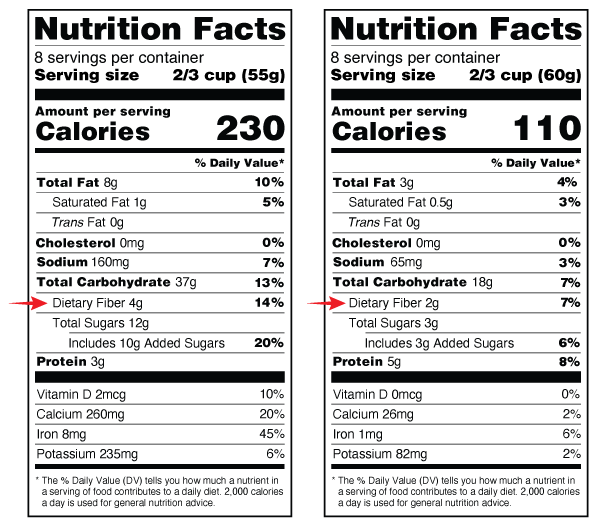
Количество клетчатки в упакованных продуктах указано на этикетке с указанием пищевой ценности. На этикетке с указанием пищевой ценности приводится информация о содержании определенных питательных элементов в продукте или напитке. Содержание клетчатки указано в строке «Dietary Fiber» (см. рисунок 6).
Как контролировать питание во время лечения рака
Во время лечения рака побочные эффекты могут ограничивать возможность полноценного питания. Такими побочными эффектами могут быть тошнота (ощущение подступающей рвоты), изменение вкуса или потеря аппетита (нежелание есть).
Невозможность принимать пищу может повысить риск потери массы тела. Это также повышает риск недостаточного питания (когда организм не получает всех необходимых питательных элементов).
Более подробная информация об общих рекомендациях по питанию во время лечения рака представлена в материале Правильное питание во время лечения рака.
Если во время лечения вам трудно принимать пищу, посоветуйтесь со своими медицинскими сотрудниками и врачом-диетологом. Для получения необходимых питательных элементов может потребоваться изменение рациона питания. Иногда специалисты рекомендуют не подсчитывать количество углеводов.
Более частое питание небольшими порциями может облегчить достижение целей в области питания. Ваш врач-диетолог поможет определить необходимое количество углеводов для каждого небольшого приема пищи. Сосредоточьтесь на потреблении большего количества белка и полезных жиров. Это поможет вам получать необходимые питательные элементы и контролировать уровень глюкозы в крови.
Ниже приведены примеры продуктов, содержащих белки и полезные жиры:
- орехи и ореховое масло;
- семечки, например, тыквенные семечки или семена льна;
- авокадо;
- несладкий (без наполнителей) йогурт и сыр;
- нежирный белок, такой как рыба, курица, яйца и тофу;
- оливковое масло и масло канолы.
Изменения в рационе питания могут помочь, но вам также могут потребоваться лекарства, чтобы справиться с побочными эффектами. Если вам назначены лекарства, обязательно соблюдайте инструкции по их приему.
Как контролировать потерю аппетита во время лечения рака
Потеря аппетита означает уменьшение желания есть. Это очень распространенный побочный эффект лечения. Если пропадает аппетит, возможно, вы захотите съесть что-то «комфортное», чтобы почувствовать себя лучше. Это может нарушить баланс питания и контроль уровня глюкозы в крови.
Советы ниже могут помочь вам получить наибольшую пользу от каждого приема пищи, когда вы не можете много есть:
- Добавьте в свой рацион больше белка, например, курицу, рыбу, яйца или тофу.
- Выпейте протеиновый коктейль или пищевую добавку с высоким содержанием белка и низким содержанием углеводов. Некоторые из них представляют собой высококалорийные, готовые к употреблению напитки с добавленными в них витаминами и минералами. Другие выпускаются в виде порошков, которые можно добавлять в еду и напитки. Большинство из таких добавок также не содержат лактозы, т. е. вы можете употреблять их, даже если вы не переносите лактозу (испытываете проблемы с перевариванием молочных продуктов). Посоветуйтесь с врачом-диетологом.
- Обсудите свои симптомы со своим медицинским сотрудником. Вам могут выписать рецепт на лекарство, помогающее улучшить аппетит.
В процессе лечения рака трудно контролировать уровень глюкозы в крови. Иногда требуется нечто большее, чем правильное питание и физические нагрузки. При появлении проблем с контролем уровня глюкозы в крови поговорите со специалистом лечащей команды.
Примеры меню
Ваша лечащая команда может порекомендовать вам употреблять 45–60 г углеводов за один прием пищи. Выполняйте указания вашей лечащей команды. Не употребляйте более 60 г углеводов за один прием пищи.
Старайтесь, чтобы в каждом приеме пищи содержалось примерно одинаковое количество углеводов:
- 3–4 порции (45–60 г) углеводов на завтрак;
- 3–4 порции (45–60 г) углеводов на обед;
- 3–4 порции (45–60 г) углеводов на ужин.
Ниже приведены примерные меню с идеями для блюд и закусок, которые соответствуют этим целям по углеводам. Эти меню приведены в качестве примера, и в каждом меню указано, сколько граммов углеводов содержится в каждом блюде.
| Время приема пищи | Пример меню 1 | Пример меню 2 |
Завтрак (из расчета 45–60 г углеводов)
| 1 маленький апельсин (15 г) ½ авокадо (10 г) Яичница-болтунья из 2 яиц (0 г) 1 цельнозерновой английский маффин (22 г) 1 чайная ложка сливочного масла (0 г) 1 чашка кофе (0 г) | 2 чашки Cheerios (40 г) 1 стакан молока 1% (12 г) 1 столовая ложка арахисового масла (0 г) 1 чашка кофе (0 г) |
| Обед (из расчета 45–60 г углеводов) | Гамбургер массой 4 унции (120 г) (0 г) 1 ломтик американского сыра (0 г) 1 лист салата, помидор (1 г) 1 булочка для гамбургера (22 г) 1 маленькое яблоко (15 г) 1 унция (30 г) соленых твердых кренделей (22 г) 1 стакан воды (0 г) | 4 унции (120 г) индейки (0 г) 1 лист салата, помидор (1 г) 2 ломтика ржаного хлеба (32 г) 1 унция (30 г) печеных картофельных чипсов Lays (24 г) 12 унций (350 мл) газированной воды с долькой лайма (0 г) |
| Ужин (из расчета 45–60 г углеводов) | 4 унции (120 г) запеченного куриного филе в панировке (10 г) 1 чашка белого риса (44 г) 2 чашки брокколи (0 г) 12 унций (350 мл) газированной воды (0 г) | 2 унции (60 г) приготовленной пасты зити (44 г) ½ стакана томатного соуса с базиликом (10 г) 2 чашки овощного салата (0 г) 1 чашка смешанных сырых овощей для салата (0 г) 1 столовая ложка растительного масла (0 г) 1 столовая ложка уксуса (0 г) |
Об экстренном лечении глюкагоном
Эта информация поможет вам узнать, что такое глюкагон и как подготовиться к экстренному лечению. В ней также представлены инструкции для лиц, ухаживающих за пациентами, которым может понадобиться экстренное лечение глюкагоном.
- Глюкагон — это гормон, который заставляет вашу печень выделять сахар в кровь. Это быстро повышает уровень сахара в крови.
- Гипогликемия — это состояние, когда уровень сахара в крови становится слишком низким.
-
Тяжелая гипогликемия — это состояние, когда происходит какое-либо из этих явлений:
- Уровень сахара вашей крови опускается ниже 54 миллиграммов на децилитр (мг/дл).
- У вас наблюдается головокружение, слабость, граничащая с обмороком, или спутанность сознания, и вы не можете позаботиться о себе из-за слишком низкого уровня сахара в крови.
Об экстренном лечении глюкагоном
Экстренное лечение глюкагоном представляет собой использование лекарства для лечения тяжелой гипогликемии. Ваша печень накапливает сахар, чтобы использовать его в качестве энергии или для повышения низкого уровня сахара в крови. Экстренное лечение глюкагоном заставляет вашу печень выделять сахар в кровь. Это помогает повысить уровень сахара в крови до нормального уровня (70 мг/дл).
Для получения более подробной информации о гипогликемии и ее лечении прочтите материал О гипогликемии (пониженном содержании сахара в крови).
Когда проводить экстренное лечение глюкагоном
Для лечения гипогликемии лучше всего съесть или выпить сахар быстрого действия, например, сок или таблетки глюкозы. Сахара быстрого действия — это продукты и напитки, основным ингредиентом которых является глюкоза, декстроза или сахар. Если вы не можете есть или пить, используйте экстренное лечение глюкагоном.
Если у вас наблюдается спутанность сознания, лечение должен проводить другой человек. Заранее поделитесь этой информацией с членами семьи, друзьями и коллегами. Они должны знать, что делать, чтобы помочь вам в экстренной ситуации. Попросите их прочитать раздел «Руководство для лиц, ухаживающих за пациентами, по применению экстренного лечения глюкагоном» данного ресурса для получения дополнительной информации.
Как подготовиться к экстренному лечению глюкагоном
Проконсультируйтесь со своим медицинским сотрудником
Сообщите своему медицинскому сотруднику, если у вас:
- Феохромоцитома. Это небольшая опухоль надпочечников.
- Инсулинома. Это опухоль, которая выделяет инсулин.
- Глюкагонома. Это опухоль, которая выделяет глюкагон.
Сообщите своему медицинскому сотруднику, если вы не можете есть или пить в течение одной недели или дольше. Это может привести к снижению уровня сахара в печени. Когда это происходит, глюкагон может не действовать. Для лечения гипогликемии вам может понадобиться ввести декстрозу (вид сахара) через капельницу внутривенного введения.
Хранение лекарства для экстренного лечения глюкагоном
Храните лекарство для экстренного лечения глюкагоном при комнатной температуре (от 68 °F до 77 °F, или от 20 °C до 25 °C). Не охлаждайте и не замораживайте его. Храните его в плотно закрытом контейнере. Скажите родственникам, друзьям и коллегам, где хранится ваше лекарство.
Проверка срока годности лекарства для экстренного лечения глюкагоном
Установите напоминание в телефоне или сделайте отметку в календаре для регулярной проверки срока годности. Получите новый рецепт у своего медицинского сотрудника и замените лекарство до истечения срока его годности.
Руководство для лиц, ухаживающих за пациентами, по применению экстренного лечения глюкагоном
Эта информация поможет вам узнать, когда следует проводить экстренное лечение глюкагоном. Из нее вы также узнаете о различных типах наборов для экстренного лечения глюкагоном. Прочитайте раздел «Типы экстренного лечения глюкагоном» в этом материале для получения дополнительной информации о лечении в каждой ситуации.
Ознакомьтесь с этим материалом заранее, не ждите наступления экстренной ситуации. Подготовьтесь к экстренной ситуации, заранее выполнив эти действия:
- Ознакомьтесь с материалом О гипогликемии (пониженном содержании сахара в крови).
- Узнайте, когда и как применять экстренное лечение глюкагоном.
- Обсудите с пациентом о том, где он хранит свой глюкагон для экстренного применения.
Когда проводить экстренное лечение глюкагоном
Если у человека тяжелая гипогликемия и он не может позаботиться о себе, ему понадобится экстренное лечение глюкагоном. Проводите экстренное лечение глюкагоном только в том случае, если человек не может есть или пить.
Если он может безопасно есть или пить, соблюдайте правило «15/15». Если человек начинает кашлять или испытывает трудности с глотанием, не давайте ему ничего есть или пить.
- Немедленно проведите экстренное лечение глюкагоном.
- После оказания помощи поверните человека на бок. После приема глюкагона возможна рвота. Это может быть опасно, если он лежит на спине.
- Позвоните по номеру 911 и вызовите скорую помощь.
Что делать после экстренного лечения глюкагоном
Проверьте уровень сахара в крови человека через 15 минут после введения лекарства. Обычно человек приходит в сознание через 15 минут.
Если человек пришел в сознание через 15 минут:
- Если уровень сахара в его крови все еще ниже 70 мг/дл, соблюдайте правило «15/15».
-
Если уровень сахара в крови составляет 70 мг/дл или более, следующий прием пищи или небольшой перекус должен состояться в течение 1 часа. Прием пищи предупредит повторное падение уровня сахара в крови. Небольшой перекус может включать один из следующих продуктов:
- Арахисовое масло или сыр с 4–5 крекерами.
- Половина бутерброда и 4 унции (120 мл) молока.
- Одна порция греческого йогурта.
Если человек не пришел в сознание через 15 минут:
- Введите вторую дозу лекарства, если она имеется.
- Дождитесь прибытия скорой помощи.
Типы экстренного лечения глюкагоном
Существуют различные типы устройств для экстренного лечения глюкагоном. Мы рекомендуем ознакомиться с типом устройства, имеющимся у пациента, до того, как вам придется его использовать. Соблюдайте инструкции, прилагаемые к лекарству.
Gvoke HypoPen®
Gvoke HypoPen — это устройство для инъекции глюкагона при экстренной ситуации. Лекарство вводится подкожно в руку, в живот или в бедро. Подкожная инъекция — это инъекция, которая вводится под кожу.
Gvoke Pre-filled syringe®
Gvoke Pre-filled syringe — это устройство для инъекции глюкагона при экстренной ситуации. Лекарство вводится подкожно в руку, в живот или в бедро. Подкожная инъекция — это инъекция, которая вводится под кожу.
BAQSIMI®
BAQSIMI — это глюкагон в виде порошка для применения в экстренной ситуации. Он распыляется в нос, как и другие назальные спреи.
Набор для инъекции глюкагона при экстренной ситуации
Набор для инъекции глюкагона при экстренной ситуации — это лекарство для внутримышечного введения. Внутримышечная инъекция (укол) — это инъекция, которая вводится непосредственно в мышцу. Набор для инъекции глюкагона при экстренной ситуации не поставляется готовым к использованию, как некоторые другие лекарства. Вам нужно будет подготовить его непосредственно перед использованием.
Как безопасно утилизировать набор для инъекции глюкагона при экстренной ситуации
Каждое устройство для экстренного лечения глюкагоном должно использоваться только один раз. После использования выбросьте его. Если человеку требуется повторное лечение, используйте новое устройство.
Не выбрасывайте иглы и шприцы прямо в мусорное ведро и не смывайте их в унитаз. Положите их в контейнер для острых предметов или твердый пластиковый контейнер с завинчивающейся крышкой, например, бутылку от моющих средств. Напишите на контейнере «Бытовые острые медицинские предметы — не для переработки». Для получения дополнительной информации ознакомьтесь с материалом Хранение и утилизация бытовых медицинских игл.
Диабетический кетоацидоз и анализ мочи на содержание кетонов
Эта информация поможет вам понять, что такое диабетический кетоацидоз (diabetic ketoacidosis, DKA) и как проверить мочу на наличие кетонов. В ней также описаны симптомы DKA и меры, которые можно предпринять для его предупреждения.
Что такое диабетический кетоацидоз?
Причины диабетического кетоацидоза
ДКА — это экстренное медицинское состояние, которое возникает, когда вашему организму не хватает инсулина. Инсулин — это гормон, помогающий переносить глюкозу (сахар) из кровотока к другим клеткам организма. Клетки вашего организма используют глюкозу для выработки энергии, необходимой для их функционирования.
Если в организме недостаточно инсулина, глюкоза не может попасть в клетки. Она остается в крови, где может вызвать гипергликемию (повышение уровня сахара в крови).
Если организм не может использовать глюкозу для получения энергии, то вместо нее он использует жир. Это происходит медленно, поэтому может вызвать чувство усталости и упадка сил. В процессе преобразования жира в энергию в организме образуются кетоны (кислоты крови), которые попадают в кровоток. Кетоны выводятся из организма с мочой.
Уровень кетонов в организме можно определить в домашних условиях с помощью тест-полосок для определения кетонов в моче. Для получения дополнительной информации ознакомьтесь с разделом «Проверка уровня кетонов».
Кетоз
Кетоз — это состояние, когда в крови накапливается некоторое количество кетонов. Это может произойти, если вы внезапно потеряете аппетит или похудеете. Такое состояние характерно для людей, проходящих курс лечения от рака.
Наличие некоторого количества кетонов в крови может быть нормальным явлением и не всегда означает наличие DKA. Обсудите со своим медицинским сотрудником по лечению диабета, какой уровень кетонов является безопасным и когда следует обращаться за медицинской помощью.
Некоторые диеты, например «кето-диета», используют кетоз в качестве инструмента для снижения веса. Это может быть небезопасно для больных или страдающих диабетом. Обсудите с медицинским сотрудником, безопасна ли для вас кето-диета.
Кетоацидоз
Кетоацидоз — это состояние, когда в крови накапливается слишком много кетонов. В результате кровь становится кислой, что может быть опасно.
Факторы риска развития диабетического кетоацидоза
Вы можете быть подвержены повышенному риску развития DKA, если:
- У вас недавно диагностирован диабет 1 типа (type 1 diabetes, T1DM). Для людей с онкологическими заболеваниями T1DM может быть редким побочным эффектом некоторых видов иммунотерапии.
- Вы пропустили дозу insulin или вашему организму требуется большая доза insulin. Соблюдайте указания медицинского сотрудника по приему insulin. Никогда не изменяйте дозу insulin без предварительной консультации со своим медицинским сотрудником.
- Ваш insulin просрочен или испортился. Это может произойти при перегреве или переохлаждении insulin.
- Ваша инсулиновая помпа перестает работать должным образом.
- Вы принимаете стероидные препараты, такие как prednisone или dexamethasone.
- У вас инфекция или стрессовое состояние. Например, DKA может возникнуть после операции, которая является стрессовой процедурой.
DKA чаще встречается у людей с T1DM. Гораздо реже DKA может развиться при диабете 2 типа (type 2 diabetes, T2DM). Это может произойти при наличии одного или нескольких из следующих условий:
- у вас тяжелый панкреатит — воспаление (отек) поджелудочной железы;
- вы принимаете стероидные препараты;
-
вы принимаете ингибитор натрий-глюкозного котранспортера-2 (sodium-glucose cotransporter-2, SGLT2) или комбинированный препарат, в состав которого входят:
- Invokana® (canagliflozin)
- Farxiga® (dapagliflozin)
- Jardiance® (empagliflozin)
- Steglatro® (ertugliflozin)
- Brenzavvy® (bexagliflozin)
Для получения дополнительной информации ознакомьтесь с разделом «Эугликемический DKA (EDKA)» данного материала.
Признаки и симптомы диабетического кетоацидоза
Часто DKA наступает быстро, иногда в течение нескольких часов. Вы можете почувствовать себя плохо очень быстро даже без каких-либо симптомов.
Обсудите со своим медицинским сотрудником возможность получения отпуска по болезни в этот день. Соблюдайте его указания по проверке уровня глюкозы в крови и приему лекарств от диабета при плохом самочувствии. Для получения дополнительной информации ознакомьтесь с материалом Как контролировать диабет во время болезни .
Высокий уровень глюкозы в крови часто является одним из первых признаков DKA. Другими ранними симптомами диабетического кетоацидоза являются:
- сухость во рту;
- Сухость кожи.
- сильная жажда (даже после употребления большого количества жидкости);
- частое мочеиспускание;
При отсутствии лечения симптомы DKA могут усугубляться, что может привести к появлению следующих состояний:
- внезапное ощущение сильной слабости или усталости;
- тошнота (ощущение подступающей рвоты) или рвота;
- боль в животе;
- спутанность сознания или проблемы с мышлением;
- фруктовый запах изо рта;
- проблемы с дыханием;
- покраснение кожи (теплая на ощупь, красная или пятнистая кожа).
Эугликемический DKA
Эугликемический DKA (еuglycemic DKA, EDKA) является редким состоянием. Оно возникает при DKA, но с нормальным или почти нормальным уровнем глюкозы в крови (менее 250 мг/дл). При нормальном или почти нормальном уровне глюкозы в крови можно легко пропустить диагноз EDKA.
Риск возникновения EDKA выше, если:
- вы принимаете ингибитор SGLT2;
- у вас T1DM, и вы пропускаете дозы insulin или принимаете слишком маленькие дозы insulin.
Если вы принимаете ингибитор SGLT2 и у вас появились признаки или симптомы DKA, немедленно сообщите об этом своему медицинскому сотруднику по лечению диабета. Делайте это даже в том случае, если уровень глюкозы в крови нормальный или почти нормальный.
Ингибиторы SGLT2 и диабетический кетоацидоз
Если у вас обнаружен диабет, ваш медицинский сотрудник может назначить вам ингибиторы SGLT2. Они помогают организму избавиться от лишней глюкозы, вызывая учащенное мочеиспускание. Это помогает снизить уровень глюкозы в крови.
При учащенном мочеиспускании возможно обезвоживание организма. Это может повысить риск возникновения EDKA. Обсудите со своим медицинским сотрудником возможность употребления большего количества жидкости во время приема ингибиторов SGLT2.
Риск возникновения EDKA также повышается, если вы принимаете ингибиторы SGLT2 и:
- Употребляете гораздо меньше пищи и жидкости, чем обычно. Это может произойти при воздержании от приема пищи перед операцией или если у вас плохой аппетит, тошнота или рвота.
- Вы перенесли общую операцию или другую процедуру, например, колоноскопию.
Если вам предстоит хирургическое вмешательство или процедура, соблюдайте указания вашего медицинского сотрудника по приему ингибитора SGLT2. Возможно, вам придется прекратить прием препарата за несколько дней до операции или процедуры.
Анализ на содержание кетонов
Кетоны обычно содержатся в моче или крови. Они выводятся из организма с мочой. Медицинский сотрудник может сделать анализ на содержание кетонов в крови. Вы также можете проверить уровень кетонов в организме в домашних условиях с помощью тест-полосок для определения кетонов в моче. (вы можете купить их в местной аптеке без рецепта);
Когда делать анализ на содержание кетонов
Вам следует сделать анализ на содержание кетонов, если к вам применимо что-либо из перечисленного:
- У вас есть симптомы DKA.
- Сразу после пробуждения и до приема пищи уровень глюкозы в крови превышает 250 мг/дл.
- Уровень глюкозы в крови превышает 250 мг/дл при выполнении 2 анализов подряд, например, перед завтраком и обедом.
- Вы не можете принять свою обычную дозу insulin, потому что не едите и не пьете, как обычно.
- Вы не можете принять свою обычную дозу insulin из-за плохого самочувствия, например, при простуде, инфекции, тошноте или рвоте.
- Вы принимаете ингибитор SGLT2, не едите и не пьете, даже если уровень глюкозы в крови не превышает 250 мг/дл.
Как проверить уровень кетонов
Ниже приведены общие рекомендации по проверке уровня кетонов. Соблюдайте указания, приведенные на флаконе или на коробке с тест-полосками, если они не соответствуют следующим этапам:
- Соберите свежий образец мочи.
- Погрузите тест-полоску для определения кетонов в образец мочи.
- Подождите указанное в инструкции время. При наличии кетонов в моче цвет индикатора на полоске изменится.
-
Сравните его цвет с цветовой таблицей на флаконе или на коробке (см. рисунок 1). Результаты теста будут либо отрицательными, либо положительными.
- Отрицательный результат означает отсутствие кетонов в моче.
- Положительный результат означает наличие кетонов в моче. Положительный результат измеряется как небольшой, умеренный или высокий уровень кетонов.
Что делать, если уровень кетонов повышен
- Пейте больше воды или некалорийных напитков.
- Воздержитесь от употребления сахаросодержащих напитков, таких как соки и газированные напитки.
- Пациентам с T1DM следует оформить отпуск по болезни в этот день, т. к. необходимо часто проверять уровень глюкозы в крови и выполнять анализ на содержание кетонов каждые 3–4 часа или в соответствии с указаниями.
- Принимайте insulin в соответствии с инструкциями.
- Если вы принимаете ингибитор SGLT2, не увеличивайте его дозу. Немедленно позвоните своему медицинскому сотруднику по лечению диабета. Он скажет вам, что делать при получении положительного результата анализа на содержание кетонов.
- Не выполняйте физические упражнения, если уровень глюкозы в крови превышает 250 мг/дл и результат анализа на содержание кетонов положительный.
Как предупредить DKA
- Сообщите своему медицинскому сотруднику по лечению диабета, если уровень глюкозы в крови превышает 200 мг/дл в течение 3 дней подряд.
- Всегда точно соблюдайте указания вашего медицинского сотрудника по лечению диабета в отношении приема лекарств.
- Часто проверяйте уровень глюкозы в крови. Соблюдайте указания вашего медицинского сотрудника по лечению диабета.
- Никогда не прекращайте употребление всех углеводов без контроля со стороны лечащей команды. Примерами углеводов являются хлеб, рис, фрукты и макаронные изделия.
- Если вы принимаете insulin или ингибитор SGLT-2, сообщите своему медицинскому сотруднику по лечению диабета, если у вас запланированы какие-либо операции или процедуры.
Для людей с диабетом 1 типа (T1DM)
Совместно с медицинским сотрудником по лечению диабета запланируйте оформление отпуска по болезни. Он может порекомендовать вам часто принимать insulin в небольших дозах, даже если вы не можете есть или пить. Обсудите с ним все планируемые процедуры.
Когда следует обращаться к своему медицинскому сотруднику
Немедленно позвоните медицинскому сотруднику по лечению диабета при появлении каких-либо из перечисленных ниже симптомов:
- Анализ мочи показывает умеренное или высокое содержание кетонов.
- Уровень глюкозы в крови превышает 400 мг/дл.
- У вас рвота или диарея более 3 раз за 24 часа (1 день).
- Вы не уверены, следует ли вам принимать лекарства от диабета, потому что вы плохо себя чувствуете.
- температура тела 101 °F (38,3 °C) или выше;
Если вы не можете немедленно связаться со своим медицинским сотрудником по лечению диабета, обратитесь в ближайший пункт скорой медицинской помощи или позвоните по телефону 911.
Как контролировать диабет во время болезни
В этом материале приводятся рекомендации о том, как контролировать диабет, когда вы плохо себя чувствуете. Он также поможет вам узнать, как подготовить все необходимое на случай болезни.
Следуйте этим рекомендациям, если у вас:
- простуда;
- грипп;
- инфекция;
- какое-либо заболевание или побочный эффект, который влияет на вашу способность принимать пищу и напитки.
Что нужно сделать до болезни
Очень важно составить план действий заранее. Если вы подготовитесь до того как заболеете, вам будет проще ухаживать за собой, когда вы плохо себя чувствуете.
Спланируйте дни болезни
Обсудите план ваших действий на случай заболевания с медицинским сотрудником, занимающимся лечением диабета. Медицинский сотрудник, занимающийся лечением диабета, — это врач, который контролирует уровень глюкозы (сахара) в крови. Вам предоставят дополнительную информацию по планированию дней болезни.
План действий на случай заболевания должен включать в себя нижеперечисленные инструкции.
- Когда обращаться к медицинскому сотруднику.
- Как часто нужно проверять уровень глюкозы в крови.
- Как принимать лекарства для лечения диабета.
- Какие безрецептурные лекарства можно принимать. Некоторые лекарства могут повышать уровень глюкозы в крови или влиять на действие лекарств, которые вы обычно принимаете. Безрецептурное лекарство — это лекарство, которое можно купить без рецепта.
- Нужно ли вам сдавать анализ мочи на кетоновые тела и когда это нужно делать.
- Когда следует звонить в службу экстренной медицинской помощи.
Составьте список всех ваших медицинских сотрудников с указанием номеров телефонов. Обязательно запишите, как вы можете связаться с ними в нерабочее время.
Сделайте запас лекарств и всего необходимого
Когда ваш организм находится в состоянии стресса, уровень глюкозы может повыситься. Это может произойти и если вы заболели. Вам придется контролировать диабет более тщательно, чем обычно.
Важно поддерживать уровень глюкозы в крови в целевом диапазоне, даже если вы не можете есть или пить. Целевой диапазон — это когда уровень глюкозы не слишком высокий или не слишком низкий. Возможно, вам придется принимать больше лекарств, чем обычно.
У вас всегда должен быть запас лекарств и всего необходимого на несколько недель или больше. Примеры приведены ниже.
-
Лекарства для лечения диабета и необходимые принадлежности, такие как:
- Пероральные лекарства для лечения диабета. Это лекарства, которые нужно глотать.
- Инъекционные лекарства для лечения диабета. Это лекарства, которые вводятся в виде уколов.
- Иглы для шприц-ручки с инсулином.
-
Принадлежности для контроля, такие как:
- тест-полоски для измерения уровня глюкозы в крови;
- ланцеты;
- тест-полоски для определения уровня кетоновых тел – Они вам потребуются, если:
- у вас высокий риск развития диабетического кетоацидоза (diabetic ketoacidosis (DKA));
- ваш медицинский сотрудник по лечению диабета рекомендует вам сдать анализ на кетоновые тела.
-
Другие лекарства и необходимые принадлежности, такие как:
- термометр;
- лекарства от тошноты (ощущения подступающей рвоты), которые вам назначила ваша лечащая команда;
- обезболивающие лекарства и лекарства от простуды, например acetaminophen (Tylenol®) или ibuprofen (Advil® и Motrin®);
- лекарство от диареи (жидкий или водянистый стул), например loperamide (Imodium®) или bismuth subsalicylate (Pepto-Bismol® и Kaopectate®);
- лекарство от запоров (когда опорожнение кишечника происходит реже, чем обычно), например milk of magnesia (Phillips’® Milk of Magnesia), polyethylene glycol (MiraLAX®) или bisacodyl (Dulcolax®);
- лекарство от изжоги или расстройства желудка, например антациды (Mylanta® или Maalox®).
Перед приемом каких-либо безрецептурных лекарств проконсультируйтесь со своим медицинским сотрудником. Некоторые лекарства могут влиять на действие лекарств, которые вы обычно принимаете.
Сделайте запас продуктов и напитков
У вас также должны быть продукты для быстрого и простого перекуса. Примеры приведены ниже.
- Соленые крекеры или крендели.
- Яблочное пюре без добавления сахара.
- Каши быстрого приготовления, например овсяная каша или пшеничная Cream of Wheat®.
- Консервированные супы.
- Бульон (обычный или с низким содержанием натрия) в упаковках, банках или пакетах.
- Пудинг быстрого приготовления или стаканчики с готовым пудингом.
- Обычное желе (с сахаром, а не с заменителем), например Jell-O®.
- Обычные безалкогольные напитки, например имбирный эль или Sprite®.
- Диетические безалкогольные напитки (безалкогольные напитки без содержания калорий), например диетический имбирный эль или Sprite без сахара.
- Электролитные напитки с содержанием калорий, например Gatorade® или vitaminwater®.
- Электролитные напитки без содержания калорий, например G-Zero или vitaminwater Zero.
- Фруктовый сок в пакетах или баночках.
- Чай.
- Диетические напитки для людей с диабетом, например Glucerna® или BOOST Glucose Control®.
Что делать, когда вы заболели
- Соблюдайте указания вашего медицинского сотрудника, занимающегося лечением диабета, о том, как часто вам нужно проверять уровень глюкозы в крови.
- Соблюдайте указания вашего медицинского сотрудника по лечению диабета, связанные с приемом лекарств для лечения диабета.
- Достаточно отдыхайте.
- Сообщите о вашей болезни родственнику или другу. При необходимости они могут навещать вас, чтобы убедиться, что у вас все хорошо. Они должны знать, где найти список ваших медицинских сотрудников и их номеров телефонов.
Прием пищи и питье
Старайтесь продолжать есть и пить много жидкости без калорий во время болезни. Если вы не можете есть обычную еду, часто ешьте небольшими кусочками и пейте маленькими глотками.
Старайтесь употреблять с пищей или жидкостями примерно 50 граммов углеводов каждые 3–4 часа во время бодрствования. Посмотрите на этикетку «Пищевая ценность продукта» (см. рисунок 1), чтобы узнать, сколько углеводов содержится в одной порции. Этикетки «Пищевая ценность продукта» также помогут вам сравнить пищевую ценность различных продуктов.

Профилактика обезвоживания
Обезвоживание — это недостаточное содержание жидкости в организме. Обезвоживание продолжительностью даже менее 24 часов может привести к развитию почечной недостаточности.
Во время болезни крайне важно употреблять достаточное количество жидкости. Старайтесь выпивать примерно 8–10 стаканов (объемом 8 унций (240 мл)) жидкости (около 2 литров) каждый день.
Если у вас появились какие-либо из этих признаков обезвоживания, немедленно обратитесь к вашему медицинскому сотруднику.
- Головокружение, особенно когда вы стоите.
- Более редкое, чем обычно, мочеиспускание.
- Моча темно-янтарного цвета.
- Более сильная жажда.
- Головная боль.
- Мышечные судороги.
- Сухость во рту или потрескавшиеся губы.
- Учащенное неритмичное сердцебиение.
- Потеря аппетита.
Когда следует обращаться к своему медицинскому сотруднику
Позвоните своему медицинскому сотруднику, если у вас наблюдается:
- Наблюдаются перечисленные выше признаки обезвоживания.
- Ваш уровень глюкозы в крови упал ниже 70 миллиграммов на децилитр (мг/дл). Для получения дополнительной информации о том, как контролировать низкий уровень глюкозы в крови, ознакомьтесь с материалом «Информация о гипогликемии (низком уровне сахара в крови)» (About Hypoglycemia (Low Blood Sugar)).
- Уровень глюкозы в крови превышает 250 мг/дл даже после приема более высоких доз лекарства в соответствии с указаниями вашего медицинского сотрудника, занимающегося лечением диабета.
- у вас поднялась температура до 100,4°F (38°C) и выше;
- В течение последних 4 часов у вас наблюдается рвота каждый раз после употребления жидкости.
- У вас рвота и/или диарея в течение более 6 часов.
- В течение последних 24 часов у вас наблюдается рвота каждый раз после употребления пищи.
- Вы считаете, что вы не сможете ухаживать за собой, и у вас нет кого-либо, кто мог бы вам помочь.
Вы можете принять одно из этих лекарств:
- Metformin (Glucophage®).
-
Ингибитор SGLT-2, Сюда входят:
- Invokana®;
- Jardiance®;
- Farxiga®;
- Steglatro®.
- Лекарства, в состав которых входит metformin или ингибитор SGLT-2.
Позвоните своему медицинскому сотруднику, если вы принимаете одно из перечисленных выше лекарств и:
- у вас наблюдается непрекращающаяся рвота и/или диарея;
- вы употребляете гораздо меньше пищи и жидкости, чем обычно;
- вам назначена какая-либо операция;
- у вас инфекция;
- вы принимаете гораздо меньше инсулина, чем обычно.
Если вы являетесь пациентом центра MSK и вам нужно обратиться к медицинскому сотруднику после 17:00, в выходные или праздничные дни, позвоните по номеру 212-639-2000.
Когда следует обращаться в отделение неотложной помощи
Позвоните своему медицинскому сотруднику и обратитесь в отделение неотложной помощи, если:
- Вам постоянно хочется спасть и вы не можете ясно мыслить. В этом случае кто-либо должен отвезти вас в отделение неотложной помощи и позвонить вашему медицинскому сотруднику.
- Ваш уровень глюкозы в крови опустился ниже 70 мг/дл, и вы не можете есть или пить, чтобы восстановить нормальный уровень.
-
У вас наблюдаются признаки диабетического кетоацидоза, такие как:
- фруктовый запах изо рта;
- учащенное или затрудненное дыхание;
- боль в брюшной полости (животе);
- чувство растерянности;
- средний или высокий уровень кетоновых тел в моче.
Последующий уход
В течение 1 недели после выписки
Важно сообщать медицинскому сотруднику по амбулаторному лечению диабета об уровне глюкозы в крови в течение 7 дней после выписки. Вам может потребоваться его консультация раньше, если:
- Вам только что диагностирован диабет или гипергликемия.
- Вас выписали с питательным зондом.
- Вы прекращаете принимать стероиды.
- Вы пытаетесь довести уровень глюкозы в крови до целевого диапазона, чтобы продолжить лечение.
- У вас изменилась схема приема лекарств, которые вы принимаете.
- Уровень глюкозы в крови не соответствует целевому диапазону.
Некоторые из ваших медицинских сотрудников часто не контролируют уровень глюкозы в крови и не корректируют прием лекарств от диабета. Это может быть ваш онколог (врач по лечению рака), команда хирургов или онколог-радиолог.
После выписки из больницы проконсультируйтесь со своим семейным доктором или медицинским сотрудником по лечению диабета, чтобы узнать, как контролировать уровень глюкозы в крови. Если у вас нет семейного доктора или эндокринолога, сообщите об этом одному из специалистов вашей лечащей команды. Он поможет организовать последующее лечение.
Последующее наблюдение
Людям с диабетом в рамках последующего наблюдения рекомендуются определенные назначения и анализы. Так мы выявляем проблемы, вызванные диабетом, на ранней стадии, когда их легче лечить.
Ваш эндокринолог поможет составить план лечения, который подходит именно вам. Обычно он проверяет уровень гемоглобина A1c (HbA1c) каждые 3 месяца. HbA1c — это показатель среднего уровня сахара в крови за последние 3 месяца.
Укажите здесь данные своего медицинского сотрудника по лечению диабета:
- Имя: ____________________________________
- Телефон: ____________________________________
- Электронная почта: ____________________________________
- Факс: ____________________________________
- Следующий прием: ____________________________________
Образовательные ресурсы
В этом разделе приводится перечень обучающих материалов центра MSK, которые упоминались в данном руководстве. Всегда читайте печатную версию, даже если вы смотрите видеоролик, т. к. в ней есть важная информация, которая может отсутствовать в видеоролике.
- О впервые диагностированном сахарном диабете 1 типа
- Как измерить уровень глюкозы (сахара) в крови с помощью глюкометра
- Contour® Next One Video: Doing Your First Test
- Информация о гипергликемии (повышении уровня сахара в крови)
- О гипогликемии (пониженном содержании сахара в крови)
- Об инсулине для лечения диабета или гипергликемии, связанной с лечением
- Как контролировать уровень глюкозы (сахара) в крови с помощью питания
- Об экстренном лечении глюкагоном
- Диабетический кетоацидоз и анализ мочи на содержание кетонов
- Как контролировать диабет во время болезни
Дополнительные материалы о лечении диабета
Американская диабетическая ассоциация (American Diabetes Association, ADA)
www.diabetes.org
Прорыв в лечении T1D
www.breakthrought1d.org
Calorie King
Перейдите по ссылке www.calorieking.com или загрузите приложение на смартфон.
My Fitness Pal
Перейдите по ссылкеwww.myfitnesspal.com или загрузите приложение на смартфон.
Learn about our Health Information Policy.
