Введение и обзор
Цель данного руководства — помочь вам и вашим близким понять, что будет происходить на протяжении всего процесса трансплантации. Информация, содержащаяся в данном руководстве, не заменяет информацию, которую предоставит ваша бригада по трансплантации. Вы можете обращаться к этому материалу на протяжении всего процесса трансплантации.
В данном руководстве поясняется, с какими проблемами вы можете столкнуться в ходе трансплантации и в период восстановления. Но это не означает, что вам придется иметь дело со всеми возможными проблемами. Поэтому вам не следует сравнивать свою ситуацию с другими людьми, прошедшими трансплантацию стволовых клеток, которых вы знаете или о которых слышали. Каждый человек уникален.
Процедуры по трансплантации стволовых клеток проводятся многие десятилетия. За это время их результативность существенно улучшилась. Вместе с тем трансплантация стволовых клеток по-прежнему остается сложной процедурой, требующей ответственного отношения от вас, ухаживающего за вами лица и бригады по трансплантации.
При трансплантации в амбулаторных условиях вы будете жить в квартире недалеко от больницы и ежедневно приходить в отделение клеточной иммунотерапии (Cellular Immunotherapy Unit). В течение всего периода трансплантации за вами должен кто-то ухаживать.
При возникновении осложнений на каком-либо этапе трансплантации, которая проводится в амбулаторных условиях, вас положат в больницу. Когда вы будете вне опасности, вас выпишут из больницы, и вы снова будете посещать отделение клеточной иммунотерапии, как прежде. Если нужно, вы останетесь в больнице до конца процесса трансплантации.
Аутологичная трансплантация может без проблем выполняться как во время госпитализации (в условиях стационара), так и без госпитализации (в амбулаторных условиях). В данном руководстве содержится информация о выполнении трансплантации как в условиях стационара, так и в амбулаторных условиях. Однако амбулаторная процедура подходит не всем. Врач обсудит с вами возможность выполнения трансплантации в амбулаторных условиях.
Трансплантация — это длительный процесс. Подготовка к трансплантации — это лишь первый его этап. При выполнении этой процедуры в условиях стационара вы будете находиться в больнице круглосуточно до, во время и непосредственно после процедуры трансплантации. При ее выполнении в амбулаторных условиях вы и ухаживающее(-ие) за вами лицо(-а) будете проживать в квартире недалеко от больницы или в меблированной квартире в здании центра MSK для проживания пациентов на 75th Street. В данном руководстве все эти варианты будут рассмотрены более подробно.
В центре MSK вами будет заниматься многочисленная бригада по трансплантации, специалисты которой будут осуществлять уход за вами по мере прохождения каждого этапа процесса трансплантации. В ходе процесса трансплантации ваше эмоциональное состояние будет часто меняться, это нормальное явление. В бригаду по трансплантации входит несколько медицинских работников, в том числе социальные работники, капелланы, психиатры и сотрудники нашего отделения интегративной медицины (Integrative Medicine Department). Все эти специалисты могут поддержать вас и ухаживающих за вами лиц и помочь справиться с чувствами.
Важность общения
На протяжении всего процесса трансплантации необходимо подробно рассказывать о своих чувствах специалисту из бригады по трансплантации и ухаживающему за вами лицу. Если вас что-то беспокоит, расскажите об этом специалисту из бригады по трансплантации, даже если причина беспокойства кажется вам незначительной. Это касается как вашего физического, так и эмоционального состояния. Очень важно не давать проблемам накапливаться. Иначе из незначительных они могут перерасти в серьезные. Чем больше информации вы предоставите своей бригаде по трансплантации, тем лучше они смогут помочь. Обычно специалисты могут принять определенные меры, чтобы вам стало комфортнее.
Ниже перечислены некоторые способы связи с бригадой по трансплантации.
- С 09:00 до 17:00 обращайтесь к своему врачу. После 17:00 звоните по номеру 212-639-2000 и спрашивайте дежурного врача по вопросам пересадки костного мозга.
- Если трансплантация выполняется в амбулаторных условиях, с 09:00 до 19:00 звоните в отделение клеточной иммунотерапии по номеру 646-608-3150. После 19:00 звоните по номеру 212-639-2000 и спрашивайте дежурного врача по вопросам пересадки костного мозга.
- При пребывании в больнице обратитесь к любому специалисту своей стационарной бригады по трансплантации или попросите направить вас к старшей медсестре/старшему медбрату, медсестре/медбрату — клиническому специалисту или руководителю медсестер/медбратьев. Пока вы являетесь пациентом стационара, необходимо обращаться к специалистам стационарной команды, а не в амбулаторию. Кроме того, вам нужно определиться, кто из ухаживающих за вами лиц будет звонить на сестринский пост и узнавать о вашем состоянии, а затем передавать информацию остальным вашим друзьям и родственникам.
- Используйте свою учетную запись MSK MyChart. MSK MyChart — это портал для пациентов центра MSK. С помощью MSK MyChart вы можете задавать вопросы о расписании приемов, запрашивать пополнение лекарств или обращаться с просьбой о предоставлении образовательных материалов для пациентов. Не используйте MSK MyChart для того, чтобы сообщить своей бригаде по трансплантации о возникающих симптомах. Более подробную информацию о портале MSK MyChart вы получите во время первого приема. Вы также можете ознакомиться с материалом Общение с лечащей командой: когда звонить по телефону, а когда использовать портал MSK MyChart.
Информация об анкете PROMIS
Специалисты из бригады по трансплантации также будут использовать портал MSK MyChart, чтобы узнать о вашем физическом и психологическом состоянии с течением времени. Они будут направлять вам перечень вопросов, который называется анкетой PROMIS. Специалисты из бригады по трансплантации направят вопросы анкеты PROMIS на вашу учетную запись MSK MyChart:
- в день начала лечения или незадолго до либо после него;
- в день инфузии стволовых клеток;
- каждые семь дней в течение первого месяца после инфузии стволовых клеток;
- каждый месяц в течение первого года после инфузии стволовых клеток;
- каждые три месяца в течение второго года после инфузии стволовых клеток.
Если вы сообщите о беспокоящих вас симптомах при заполнении анкеты PROMIS, то получите сообщение с просьбой позвонить специалистам своей лечащей команды, или кто-то из бригады по трансплантации позвонит вам, чтобы помочь. Ваши ответы также позволят нам узнать, как обычно чувствуют себя пациенты после аутогенной трансплантации стволовых клеток, что даст нам возможность в дальнейшем улучшить оказываемую помощь.
Как пользоваться этим руководством
В данном руководстве содержится много информации — вы должны внимательно ее прочесть и изучить. Хотя бы один раз прочтите руководство полностью, включая дополнительные материалы в конце. Возможно, вам будет проще читать по несколько разделов за один раз, чем все руководство сразу. Мы рекомендуем обращаться к руководству на протяжении всего периода лечения.
Мы рекомендуем делать подчеркивания или отметки в тех местах, которые непонятны или вызывают вопросы. В этом случае нет глупых вопросов, поэтому спрашивайте обо всем, что вас интересует.
Основная информация о стволовых клетках и костном мозге
Кроветворные стволовые клетки (обычно называемые просто стволовыми клетками) — это незрелые клетки, из которых формируются все клетки крови в организме: лейкоциты, противостоящие инфекциям, эритроциты, переносящие кислород, и тромбоциты, помогающие останавливать кровотечения. Стволовые клетки постоянно делятся и изменяются, превращаясь в клетки этих различных видов и заменяя старые клетки крови. Деление стволовых клеток также приводит к образованию новых стволовых клеток.
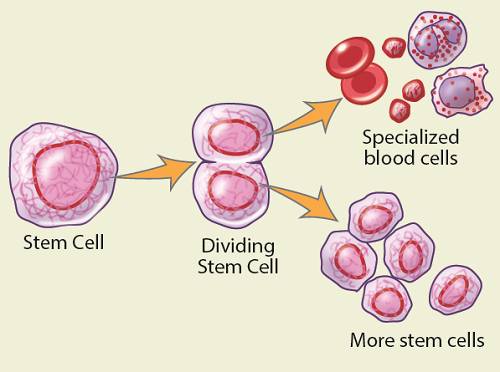
Трансплантация стволовых клеток предусматривает забор стволовых клеток из костного мозга или кровотока донора.
Большинство стволовых клеток в организме содержится в костном мозге (мягкой ткани во внутренней полости костей). Костный мозг в основном находится в крупных костях организма, например в бедренной кости, грудине и костях таза. Небольшое количество стволовых клеток также присутствует в кровотоке.
Вы могли слышать, что вашу процедуру трансплантации называют трансплантацией стволовых клеток или пересадкой костного мозга. Пересадка костного мозга — это специфический способ трансплантации стволовых клеток. При пересадке костного мозга забор стволовых клеток осуществляется из костного мозга. При трансплантации стволовых клеток забор стволовых клеток осуществляется из костного мозга или из кровотока.
Описание аутогенной трансплантации стволовых клеток
При аутогенной пересадке стволовых клеток осуществляется забор (извлечение) стволовых клеток из вашего организма с их последующей заморозкой. Процедура называется «аутогенной» или «аутологичной», так как используются собственные стволовые клетки. При аутогенной трансплантации стволовых клеток двумя основными источниками стволовых клеток являются:
- Стволовые клетки периферической крови. Они извлекаются из кровотока в ходе процедуры афереза. Для увеличения количества стволовых клеток в кровотоке вам посредством инъекции (укола) введут препарат, под действием которого ваш организм будет вырабатывать стволовые клетки в большем количестве, чем обычно. Стволовые клетки попадают из костного мозга в кровоток, из которого легко производить их забор, когда вы бодрствуете. Чтобы получить более подробную информацию о процедуре забора стволовых клеток периферической крови, ознакомьтесь с материалами Забор аутологичных стволовых клеток периферической крови и Как самостоятельно сделать инъекцию Filgrastim (Neupogen®) или Pegfilgrastim (Neulasta®) с помощью предварительно заполненного шприца.
- Стволовые клетки костного мозга. Они извлекаются из костного мозга в ходе процедуры, которая называется забором клеток костного мозга. Такая процедура выполняется в операционной, пока вы спите. В большинстве случаев пациенты уходят домой в день проведения процедуры. Чтобы получить более подробную информацию о заборе клеток костного мозга, ознакомьтесь с материалом О заборе клеток костного мозга.
После забора стволовых клеток вы получите высокие дозы химиотерапии или химиотерапии в сочетании с радиотерапией. Он называется подготовительной терапией. Высокие дозы убивают раковые клетки, но также уничтожают кроветворные стволовые клетки, оставшиеся в костном мозге.
После подготовительной терапии взятые у вас стволовые клетки будут возвращены (пересажены) обратно. Это позволит вашему костному мозгу вырабатывать новые клетки крови. В данном руководстве позже все эти варианты будут рассмотрены более подробно.
Подготовка к трансплантации
Первый консультационный визит
Во время первого консультационного визита вы встретитесь со своим врачом и другими специалистами бригады по трансплантации. Врач запишет вашу историю болезни и историю хирургических операций, проведет врачебный осмотр и обсудит с вами наиболее подходящий план лечения. Обсуждение с другими врачами-трансплантологами позволит разработать лучший план для вашей конкретной ситуации.
Подготовка к трансплантации
Перед трансплантацией вы пройдете практическую, физическую и эмоциональную подготовку к этой процедуре. Ниже приводится описание того, что будет происходить, и что вам, возможно, придется сделать, чтобы подготовиться к этому:
- Узнайте о процедуре трансплантации. Информация, которую предоставит ваша бригада по трансплантации, предназначена для того, чтобы повысить уровень ваших знаний, а не напугать. Записывайте все, что вам непонятно в процедуре трансплантации, всю неясную информацию в данном руководстве, а также любые другие возникающие у вас вопросы.
- Обратитесь в свою страховую компанию. Желательно обратиться в страховую компанию перед проведением трансплантации, чтобы узнать, закреплен ли за вами специальный куратор (case manager).
-
Определитесь, кто будет за вами ухаживать. Выясните, кто из членов семьи или друзей станет ухаживающим лицом. Убедитесь в том, что этот человек понимает, в чем заключается его роль. Предоставьте ухаживающему лицу копию этого руководства и попросите прочесть его хотя бы один раз.
- Если трансплантация выполняется в условиях стационара, важно, чтобы ухаживающее лицо сопровождало вас при выписке.
- Если трансплантация выполняется в амбулаторных условиях, необходимо, чтобы ухаживающее лицо сопровождало вас везде за пределами отделения клеточной иммунотерапии.
- Заполните бланк доверенности на принятие решений о медицинской помощи. Доверенность на принятие решений о медицинской помощи — это правовой документ, где указывается человек, который будет представлять ваши интересы в случае, если вы не сможете делать это самостоятельно. Указанный вами человек будет вашим представителем по вопросам медицинской помощи. Это может быть не ухаживающее за вами лицо. Для получения дополнительной информации обратитесь к своему социальному работнику или другому специалисту бригады по трансплантации. Вы также можете ознакомиться с материалом О заблаговременном планировании ухода за пациентом для больных раком и лиц, ухаживающих за ними.
- Проконсультируйтесь с социальным работником. Социальный работник расскажет об услугах психологической, эмоциональной и финансовой поддержки, которые оказывают специалисты отдела социальной помощи.
- Оформите на работе больничный или отпуск по состоянию здоровья. Если вы работаете, договоритесь об оформлении больничного или отпуска за свой счет. Следует предусмотреть отсутствие на работе приблизительно в течение 6 месяцев, но точная продолжительность у всех разная.
- Подумайте, где вы будете жить. Вам нужно проживать в 1 часе езды от центра MSK в течение первых 100 дней после дня проведения процедуры трансплантации. При необходимости ваш социальный работник поможет все организовать.
- Примите решение о сохранении детородной функции. Если вас беспокоит вопрос сохранения детородной функции (способности иметь детей естественным способом), поговорите о возможных вариантах со специалистом из бригады по трансплантации. Попросите записать вас на прием к репродуктологу, чтобы обсудить возможное влияние лечения на способность иметь детей в будущем, а также меры, которые вы можете принять для сохранения детородной функции. Для получения дополнительной информации вы также можете ознакомиться с приведенными ниже материалами:
- При необходимости договоритесь об уходе за детьми и домашними животными. Если вы обеспокоены тем, как рассказать о трансплантации своим детям, социальный работник может помочь вам советом.
- Примите решение по поводу волос. Убивая раковые клетки, химиотерапия также уничтожает клетки волос. В большинстве случаев во время трансплантации выпадают волосы. Подумайте, не хотите ли вы их остричь. Если вы решите носить парик, обратитесь в ателье по изготовлению париков как можно раньше. Так вы сможете при желании подобрать парик, который соответствует цвету ваших волос.
- Пройдите обследование перед трансплантацией. Вы пройдете ряд медицинских исследований. Медсестра/медбрат-координатор определит, какие исследования вам необходимы. Координатор кабинета вашего врача обсудит с вами и постарается назначить эти исследования в удобное для вас время.
- При необходимости проконсультируйтесь с клиническим врачом-диетологом. Если у вас есть особые потребности в питании, вы встретитесь с клиническим врачом-диетологом, чтобы обсудить специальные требования к рациону и правила безопасной обработки продуктов питания. Если вы хотите проконсультироваться с клиническим врачом-диетологом, попросите медсестру/медбрата оформить направление.
- Проконсультируйтесь с фармацевтом. Фармацевт проверит все лекарственные препараты, которые вы будете принимать до и после процедуры трансплантации.
Ваша команда по трансплантации
Уход за вами на протяжении всего периода лечения будет осуществлять бригада медицинских специалистов. Вы встретитесь со многими из них на разных этапах процесса трансплантации. Некоторых специалистов вы можете не увидеть, например координатора кабинета вашего врача, персонал лаборатории или координатора медицинского обслуживания, но знайте, что все они работают, чтобы помочь вам. Ниже приводится список членов бригады с описанием их обязанностей.
- Лечащий врач отвечает за уход за ваше лечение в течение всего периода. Несмотря на то, что вашим основным лечащим врачом будет один определенный врач, заниматься вами во время пребывания в больнице могут разные врачи.
- Ординатор — это врач, который окончил общую программу обучения и проходит курс дополнительной подготовки, специализируясь в лечении больных раком.
- Квалифицированный медработник — это медицинский работник, осуществляющий медицинский уход за вами вместе с врачом. Он может проводить лечение и назначать препараты. Иногда он также может осматривать вас вместо врача. Квалифицированный медработник— это медсестра/медбрат высшей квалификации (nurse practitioner, NP), помощник врача (physician assistant, PA) и медсестра/медбрат-анестезиолог с сертификацией (registered nurse anesthetists, CRNA).
- Медсестра/медбрат-координатор будет взаимодействовать и работать с вами, ухаживающим за вами лицом и группой врачей для организации и назначения сроков необходимых перед трансплантацией исследований, процедур и консультаций с другими специалистами. Медсестра/медбрат-координатор объяснит вам разработанный план лечения.
- Медперсонал будет работать с вами в ходе амбулаторного приема, а также во время пребывания в больнице. Вам помогут дипломированные медсестры/медбратья, прошедшие специальную подготовку по уходу за пациентами при трансплантации стволовых клеток. Медсестра/медбрат амбулаторного отделения работает с 1 или 2 лечащими врачами и встретится с вами в ходе первого консультативного визита. В ходе процесса трансплантации вы будете неоднократно встречаться с медсестрой/медбратом амбулаторного отделения на приеме у врача после выписки, а также в рамках последующего наблюдения. Во время трансплантации, выполняемой в условиях стационара или в амбулаторных условиях, с вами будет работать бригада медсестер/медбратьев, осуществляющих первичный уход. Они работают посменно по 12 часов и стараются обеспечивать слаженность действий всех, кто задействован в уходе за вами. Медсестры/медбратья стационарного и амбулаторного отделений тесно взаимодействуют с вашей командой по трансплантации для устранения симптомов и могут помочь разрешить возникающие у вас вопросы и опасения.
- Младший медперсонал или лаборанты обеспечивают базовый уход и поддержку под руководством и контролем дипломированных медсестер/медбратьев.
- Госпиталист — это врач, который осматривает пациентов только во время их пребывания в больнице. В центре MSK госпиталист дежурит в течение всей ночи.
- Клинический фармацевт, который специализируется на уходе за пациентами во время трансплантации стволовых клеток, просмотрит вместе с вами и ухаживающим за вами лицом перечень принимаемых вами препаратов, научит вас правильно их принимать и расскажет о побочных эффектах, которые они вызывают.
- Социальный работник поможет вам, вашим родным и друзьям справиться со стрессом, возникающим в связи с процессом трансплантации. Социальные работники разбираются в тех проблемах, с которыми сталкиваются пациенты, проходящие процедуру трансплантации, и могут выслушать, проконсультировать и посоветовать вам или вашим близким другие ресурсы и услуги.
- Координатор медицинского обслуживания в связи с трансплантацией будет взаимодействовать с вами и вашей страховой компанией, чтобы определить объем страхового возмещения расходов на трансплантацию. Это специалист по вопросам страхования, с которыми сталкиваются пациенты, проходящие процедуру трансплантации. У каждой страховой компании свои правила и требования. Если вашей страховой компании нужно разрешение, то координатор медицинского обслуживания в связи с трансплантацией поможет его получить.
- Координаторы кабинета врача оказывают организационную поддержку вашим лечащим врачам и медсестрам/медбратьям. Вы можете обращаться к ним, когда сообщаете информацию, записываетесь на прием, или когда у вас возникают вопросы к вашей бригаде по трансплантации. Координаторов кабинета врача иногда называют административными помощниками врача.
- Координаторы по уходу работают в амбулаторных отделениях и контролируют входящий и исходящий поток пациентов. Они следят за тем, чтобы для пациентов были запланированы все исследования, процедуры сканирования и курсы лечения, назначенные медицинской бригадой, а также чтобы пациенты это все прошли. Координаторы по уходу также ведут медицинские карты пациентов и согласовывают их дальнейшие визиты к врачу. Координаторов по уходу иногда называют приглашенными помощниками.
- Координатор клинических исследований взаимодействует с вашей бригадой по трансплантации. Он будет беседовать с вами и пояснять суть некоторых исследований, которые проводятся в центре MSK, и в которых вы могли бы принять участие. Эти исследования никак не связаны с именно вашим курсом лечения. В основном они занимаются сбором образцов или данных. Координаторов клинических исследований иногда называют помощниками по обеспечению научных исследований.
- Представители пациентов обеспечивают связь пациентов и их родственников с персоналом больницы. Его задача — защищать ваши права и разъяснять действующие в больнице правила и процедуры. Представители пациентов могут помочь решить любые проблемы, касающиеся ухода за вами, и взаимодействовать со специалистами вашей бригады по трансплантации.
- Клинический врач-диетолог — это специалист по пищевым продуктам и питанию, который оценит ваш уровень питания, обсудит с вами и ухаживающим за вами лицом ваш рацион и даст рекомендации по его изменению, которые помогут легче переносить симптомы и побочные эффекты.
- Физиотерапевт и реабилитационный терапевт или оба эти специалиста встретятся с вами во время вашего пребывания в больнице. Они будут помогать вам поддерживать и восстанавливать силы в процессе выздоровления.
- Помощник по вопросам обслуживания в палатах разъяснит, как происходит доставка еды и напитков в палаты, в том числе в какое время и как можно воспользоваться этой услугой. Он позаботится о том, чтобы вы получили актуальное меню, и доставит все заказы.
- Куратор встретится с вами во время вашего пребывания в больнице, передаст необходимую информацию об изменении вашего статуса в страховую компанию и при необходимости поможет организовать уход на дому.
Ухаживающее лицо
Любому пациенту, проходящему процедуру трансплантации, понадобится поддержка ухаживающего лица до, во время и после процедуры. Обычно эту роль берет на себя член семьи или близкий друг, который может помочь выполнять основные повседневные задачи, касающиеся медицинского ухода и быта, а также оказать моральную поддержку.
При выполнении трансплантации в амбулаторных условиях вы должны точно знать, кто именно будет за вами ухаживать. Исключений не бывает. Ваша бригада по трансплантации обсудит с вами этот вопрос. Ухаживающее за вами лицо должно находиться рядом с вами круглосуточно в течение всего периода трансплантации.
Ваша бригада по трансплантации расскажет ухаживающему за вами лицу, что именно нужно будет делать. Ниже перечислены некоторые обязанности ухаживающего лица.
-
Медицинская помощь
- Получение информации от бригады по трансплантации.
- Уход за катетером.
- Контроль приема препаратов и письменный учет времени их приема.
- Измерение температуры каждые 4 часа во время бодрствования, за исключением времени пребывания в отделении клеточной иммунотерапии.
- Письменный учет измерений температуры.
- Письменный учет количества ежедневно выпиваемой вами жидкости.
- Отслеживание изменений вашего состояния.
- Информирование бригады по трансплантации о появлении новых симптомов или изменении вашего состояния.
- Обращение за медицинской помощью в экстренных случаях.
-
Поддержка в быту
- Сопровождение во время ежедневных визитов в больницу.
- Решение финансовых вопросов и вопросов страхования.
- Приготовление пищи в соответствии с требованиями безопасной для здоровья диеты.
- Поддержание чистоты в месте проживания (здание для проживания пациентов по адресу 75th Street, квартира или дом).
- Информирование родных и друзей об изменении вашего состояния.
- Контроль количества приходящих к вам посетителей и предотвращение контактов с больными людьми.
-
Эмоциональная поддержка
- Внимательное отношение к вашему настроению и чувствам.
- Общение с вами, необходимость вас выслушивать.
- Понимание ваших потребностей и решений.
Как выбрать лицо, осуществляющее уход
В случае трансплантации в амбулаторных условиях ухаживающее за вами лицо будет выполнять свои обязанности круглосуточно. Это утомительно, хлопотно и тяжело, особенно при изменении вашего состояния, а также графика или вида лечения.
Если обязанности ухаживающего за вами лица не может выполнить 1 человек, можно разделить их между несколькими людьми. Тем не менее, лучше ограничить их количество до 1 или 2 человек.
В период выполнения трансплантации ухаживающее лицо должно сопровождать вас во время ежедневных посещений отделения клеточной иммунотерапии. Возможно, у этого человека не будет возможности работать, и ему придется находиться с вами большую часть дня и ночи. Пока вы находитесь в отделении клеточной иммунотерапии во время ежедневных посещений, ухаживающее лицо может в течение некоторого времени заниматься собственными делами. Мы настоятельно рекомендуем поступать именно так.
Если трансплантация выполняется в условиях стационара, необходимо к моменту выписки определиться, кто за вами будет ухаживать. Несмотря на то, что продолжительность периода, требующего круглосуточного ухода, может быть различной, обычно рекомендуется организовать постоянное присутствие ухаживающего лица в течение 2 недель после выписки.
При выполнении трансплантации в условиях стационара обязанности ухаживающего лица, касающиеся медицинского ухода, заключаются в том, чтобы:
- контролировать прием препаратов;
- следить за тем, чтобы вы выпивали достаточное количество жидкости и правильно питались;
- следить за изменениями вашего состояния;
- обращаться за медицинской помощью в экстренных ситуациях.
Обязанности ухаживающего лица, касающиеся помощи в быту и эмоциональной поддержки, одинаковы в случае выполнения трансплантации в условиях стационара или в амбулаторных условиях.
Для ухаживающего за вами лица очень важно сохранять позитивный настрой, спокойствие и быть гибким, поддерживая и подбадривая вас, когда вы в этом нуждаетесь. Кроме того, вы должны понимать, что быть ухаживающим лицом нелегко, и порой человеку, взявшему на себя такие обязанности, может казаться, что он не в состоянии с ними справиться.
Сейчас не спеша обдумайте, кого бы вы хотели выбрать в качестве ухаживающего лица. Это должен быть человек, которому вы доверяете, и который сможет выделить время для того, чтобы заботиться о вас. Ухаживающим лицом должен быть человек, который сможет оказать вам необходимую помощь в быту и эмоциональную поддержку.
В случае болезни ухаживающего за вами лица или появления у этого человека каких-то симптомов простуды либо гриппа (например, кашля, лихорадки или боли в горле) за 1 неделю до трансплантации или в любое время в ходе трансплантации, сразу же сообщите об этом бригаде по трансплантации.
Ресурсы для лиц, ухаживающих за больными
Ухаживающие лица могут испытывать физическое недомогание, эмоциональное напряжение, моральные переживания и финансовые трудности. Существующие материалы и оказываемая поддержка помогают справиться с многочисленными обязанностями, возникающими в связи с уходом за человеком, который проходит процедуру трансплантации. Если вы хотите воспользоваться ресурсами поддержки и получить информацию, обращайтесь к социальному работнику по вопросам трансплантации. Вам также может быть полезен материал .
Клиника центра MSK для ухаживающих за больными лиц оказывает специализированную поддержку людям, осуществляющим уход за больными и испытывающим трудности при выполнении этих обязанностей. Для получения дополнительной информации перейдите по ссылке www.msk.org/caregivers или позвоните по телефону 646-888-0200.
Как пережить разлуку с детьми
Независимо от того, проходите ли вы процедуру трансплантации в условиях стационара или в амбулаторных условиях, разлука с детьми будет испытанием для вас и ваших родных. Настоятельно рекомендуем обсудить с социальным работником свои опасения и составить план, который поможет вам сохранить тесную связь с детьми во время процесса трансплантации.
Ниже описаны использованные другими пациентами способы, позволяющие оставаться на связи с детьми во время трансплантации.
- Регулярно беседуйте с детьми, используя такие программы и приложения, как Skype, Google Hangouts или FaceTime. Установите время для ежедневных разговоров с ними, например по возвращении из школы и перед сном. Пусть использование компьютера для виртуальных встреч и общения с ними войдет у вас в привычку.
- Рисуйте картины или делайте другие поделки и отправляйте их домой. Попросите кого-то из своей бригады по трансплантации договориться о том, чтобы волонтеры центра отдыха для пациентов (Patient Recreation Center) приносили вам необходимые для этого материалы.
- Начитывайте на мобильный телефон или магнитофон любимые книги своих детей. Загружайте эти записи в Интернет, передавайте их ухаживающему за вами лицу или отправляйте своим детям по электронной почте. Дети могут следить за текстом по книге, слушая ваш голос.
- Храните в больничной палате экземпляры любимых книг своих детей. Вечером вы можете почитать их вместе перед сном, используя Skype.
- Украсьте свою палату работами детей и фотографиями родных.
- Передайте детям специальную книгу или журнал для раскрашивания на тот случай, когда они будут скучать по вам или тяжело переживать ситуацию. Ухаживающее за вами лицо может принести вам такие «раскраски». Вы можете рассказать о них своему ребенку по Skype или во время телефонного разговора.
Ничто не заменит живого контакта с детьми, мы это знаем. Тем не менее, настоятельно рекомендуем использовать все существующие технологии, чтобы поддерживать тесную связь с ними, когда вас нет рядом.
Если вам нужна дополнительная помощь в поддержании отношений с детьми, обратитесь к социальному работнику.
Дотрансплантационное обследование
Прежде чем вас допустят к процедуре трансплантации, вы пройдете комплексное обследование для оценки общего состояния здоровья. Вам придется приехать в центр MSK несколько раз, чтобы пройти исследования. Часто мы называем это периодом обследования или повторного стадирования. В рамках обследования вам необходимо пройти некоторые (возможно, не все) из перечисленных ниже исследований.
- Рентген грудной клетки. Позволяет убедиться в том, что легкие чистые, и что признаки инфекции и другие проблемы отсутствуют.
- Анализы крови. Проводятся для проверки ряда параметров, включая функцию почек и печени, количество клеток крови и факт заражения определенными вирусами в прошлом.
- Анализ мочи. Проводится для того, чтобы проверить мочу на предмет аномальных отклонений.
- Электрокардиограмма (ЭКГ) и эхокардиограмма. Дают специалистам бригады по трансплантации информацию о состоянии вашего сердца.
- Исследования функции легких. Эти дыхательные тесты позволяют количественно оценить работу легких.
- Компьютерная томография (КТ). Это радиологическое исследование обеспечивает получение более детализированных изображений мягких тканей и костей по сравнению со стандартным рентгенологическим исследованием. В некоторых случаях при исследовании методом компьютерной томографии используется контрастное вещество, которое принимается внутрь или вводится внутривенно. Если вам известно о наличии у вас аллергии на контрастное вещество, морепродукты или йод, обязательно сообщите об этом врачу. В случае слабовыраженной аллергической реакции использование контрастного вещества допустимо, но вам необходимо принять лекарственные препараты до его введения во избежание возникновения такой реакции.
- Позитронно-эмиссионная томография (ПЭТ). Это радиологическое исследование проводится для изучения определенных видов рака, а также органов и их работы.
- Осмотр полости рта. Перед процедурой трансплантации вы должны пройти комплексный осмотр полости рта. В случае кариеса, расшатанных пломб или заболевания десен следует устранить эти проблемы до процедуры. Для этого можно обратиться к своему стоматологу или к стоматологу, работающему в центре MSK. Если у вас свой стоматолог, попросите его предоставить справку об отсутствии проблем, связанных с зубами. При наличии проблем попросите стоматолога обсудить их с вашим врачом. Осмотр полости рта может быть выполнен не более чем за 3 месяца до госпитализации по поводу трансплантации.
- Пункция и биопсия костного мозга. Пунктат костного мозга — это небольшой образец костного мозга, который обычно берут из задней части бедренной кости. Вам обезболят бедро, введут в костный мозг иглу и извлекут небольшое количество костномозговой жидкости. Одновременно может быть выполнена биопсия костного мозга. Эта процедура предусматривает забор маленького образца кости для анализа. Она позволяет проверить выработку клеток костным мозгом и наличие признаков рака в костном мозге.
- Люмбальная пункция (поясничный прокол). Процедура позволяет проверить наличие патологических клеток в спинномозговой жидкости. Эта жидкость окружает ваш головной и спиной мозг. В спину вводится небольшая игла и производится забор небольшого количества спинномозговой жидкости. Люмбальная пункция выполняется лишь в случае определенных видов лейкемии и лимфомы. В некоторых случаях в спинномозговую жидкость вводится препарат химиотерапии, чтобы не допустить распространения рака на эту жидкость или чтобы уничтожить его, если он уже там есть.
- Исследование скелета. Проводится для того, чтобы выявить поражение кости, вызванное раком. Обычно его проходят только больные множественной миеломой. Процедура предполагает получение рентгеновских снимков крупных костей организма. Она может длиться несколько часов.
- Консультация онколога-радиолога. Если в рамках подготовки вы проходите радиотерапию, вам будет назначен прием у онколога-радиолога, на котором вы обсудите план лечения. В ходе этого визита вы также можете пройти исследование методом компьютерной томографии, исследование методом ПЭТ или оба эти исследования. Их результаты будут использованы для составления плана лечения. Вы также пройдете процедуру планирования лечения под названием «имитация». Во время этой процедуры выполняется сканирование и проводится измерение грудной клетки. Полученные результаты используются для изготовления свинцовых экранов. Легкие очень чувствительны к облучению, поэтому экраны будут использоваться для их защиты во время некоторых сеансов лечения.
Эти исследования обычно проводятся в течение 30 дней перед процедурой трансплантации (начиная со дня –30), но в некоторых случаях дотрансплантационное обследование может длиться дольше. Медсестра/медбрат-координатор вместе с вами и ухаживающим за вами лицом согласует время проведения этих исследований. Результаты исследований будут использованы для составления плана лечения и дадут возможность убедиться в том, что начинать лечение безопасно.
Врач или медсестра/медбрат расскажут обо всех других исследованиях, которые могут вам понадобиться.
Догоспитальный прием
После того как завершится дотрансплантационное обследование и будет определена дата трансплантации, вам назначат догоспитальный прием. Обычно его назначают за 1–2 недели до того, как вы ляжете в больницу. В ходе этого приема:
- Врач рассмотрит с вами план лечения.
- Врач просмотрит формы информированного согласия, и вы подпишете согласие на трансплантацию (если вы не сделали этого раньше).
- Вы встретитесь с медсестрой/медбратом-координатором. Вам дадут календарь с планом лечения, разъяснят информацию и ответят на вопросы.
- Вы повторно встретитесь с клиническим фармацевтом, чтобы проверить список препаратов, которые вы будете принимать во время и после трансплантации.
- Возможно, вас попросят подписать форму информированного согласия на переливание крови (если вы не сделали этого раньше). Это связано с тем, что вам может понадобиться переливание крови или тромбоцитов в случае пониженного количества клеток крови после трансплантации. Для получения дополнительной информации о переливании крови ознакомьтесь с материалом О переливании крови.
В период между предварительным приемом и вашим прибытием в больницу очень важно позвонить врачу-трансплантологу при возникновении следующего:
-
признаки простуды, например:
- насморка;
- заложенности носа;
- кашля;
- температура 100,4 °F (38,0 °C) или выше;
- тошноту (ощущение подступающей рвоты);
- рвота.
- диарея (жидкий или водянистый стул);
- зубной боли;
- открытой раны;
- любых других новых проблем, даже если они кажутся незначительными.
Решение о том, следует ли отложить госпитализацию по поводу трансплантации, примет ваш врач. Начинать химиотерапию при наличии инфекции, даже если это всего лишь простуда, может быть очень опасно. Это обусловлено тем, что ваша иммунная система не сможет противостоять такой инфекции.
Установка туннельного катетера
Во время трансплантации вам будет необходим туннельный катетер. Туннельный катетер — это один из видов центрального венозного катетера (central venous catheter (CVC)). Он представляет собой трубку, которая вводится в крупную вену в верхней части грудной клетки (см. рисунок 2). Снаружи катетер разделяется на 2 или 3 меньшие трубки, называемые люменами (см. рисунок 3).
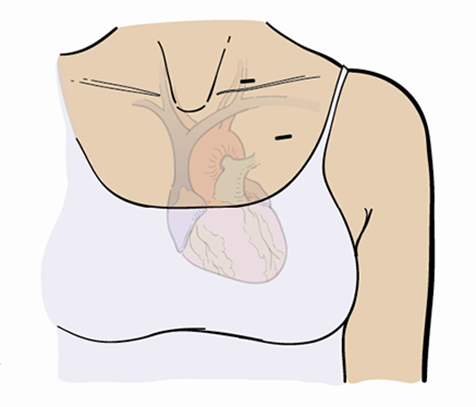
Туннельный катетер дает возможность вашей бригаде по трансплантации выполнять внутривенное вливание (инфузию) стволовых клеток, забор крови, переливание крови, а также вводить вам жидкости, электролиты, препараты химиотерапии и другие лекарства без необходимости постоянно травмировать вас иглой. При наличии туннельного катетера ваше лечение станет гораздо удобнее.
- Большинству пациентов, проходящих трансплантацию, туннельный катетер устанавливается в день госпитализации.
- Если трансплантация выполняется в амбулаторных условиях, в большинстве случаев туннельный катетер устанавливается за день до приема в отделении клеточной иммунотерапии.
В некоторых случаях его установка может потребоваться за несколько дней до госпитализации.
Процедура по установке туннельного катетера выполняется в отделении интервенционной радиологии Memorial Hospital (основной больницы центра MSK). Медсестра/медбрат-координатор подробно расскажет вам об установке туннельного катетера. Для получения дополнительной информации ознакомьтесь с материалом Информация о туннельном катетере.
После установки туннельного катетера
После того как туннельный катетер будет установлен, вы будете находиться под наблюдением, пока полностью не придете в себя.
- Если туннельный катетер установлен в день госпитализации, вас переведут в стационарное отделение трансплантации стволовых клеток, как только вы полностью придете в себя. Пока вы находитесь в больнице, за состоянием вашего туннельного катетера будет следить медперсонал стационарного отделения.
- Если туннельный катетер установлен за несколько дней до госпитализации, вас выпишут, как только вы полностью придете в себя. Если после установки туннельного катетера вы уходите домой, вас должно сопровождать ухаживающее лицо. Медсестра/медбрат сменит повязку, если это будет необходимо.
Обязательно закрепляйте свой туннельный катетер, чтобы случайно его не выдернуть. Вы можете приклеить люмены катетера пластырем к коже, заложить их в бюстгальтер, если вы его носите, либо прикрепить к одежде. Попросите медсестру/медбрата показать самый эффективный способ закрепления туннельного катетера. Для получения дополнительной информации об уходе за туннельным катетером ознакомьтесь с материалом Информация о туннельном катетере.
Туннельный катетер обычно снимают через 2–3 недели после процедуры трансплантации.
Что будет происходить в больнице
В этом разделе приводится основная информация о том, что будет происходить в больнице на всех этапах процесса трансплантации. Она применима независимо от того, выполняется ли трансплантация в условиях стационара или в амбулаторных условиях.
Во время пребывания в больнице
В больнице Memorial Hospital есть два отделения трансплантации. Медсестры/медбратья каждого из отделений прошли специальную подготовку по уходу за пациентами при трансплантации, и в обоих отделениях соблюдаются одинаковые правила. Возможно, вам потребуется сменить палату или отделение во время пребывания в больнице. Мы стараемся по возможности этого избегать.
Во время пребывания в больнице о вас позаботятся медсестры/медбратья первичного ухода. Обычно они работают посменно по 12 часов, начиная с 07:00 или с 19:00. По окончании смены медсестра/медбрат передает информацию о том, что происходило с вами, и как осуществлялся уход за вами во время смены, медсестре/медбрату следующей смены.
Чего стоит ожидать
- Чтобы снизить риск заражения инфекциями, вас поместят на карантин. Каждый, кто входит в вашу палату, должен вымыть руки и надеть маску и перчатки. Для получения дополнительной информации ознакомьтесь с материалом Гигиена рук и предотвращение инфекций.
- Вас поместят в отдельную палату с туалетом, которым будете пользоваться только вы. Палата оснащена беспроводным подключением к Интернет и телевизором с возможностью просмотра кабельных каналов.
- Большую часть времени своего пребывания в больнице вы будете подключены к стойке для капельниц с электронными помпами.
- При наличии риска падения кто-то из персонала будет помогать вам ходить в туалет. Специалисты из лечащей команды расскажут вам подробнее, как предотвратить риск падения. Вы также можете ознакомиться с материалом Позовите на помощь! Не упадите!.
Анализы и исследования
Ежедневно до 06:00 специалист из бригады по трансплантации будет вас взвешивать и брать у вас кровь на анализ. Кровь будет исследована на предмет восстановления в ней количества лейкоцитов, эритроцитов и тромбоцитов. По мере необходимости будут проводиться другие анализы крови, позволяющие проверять функционирование почек и печени, контролировать наличие инфекции, определять содержание препарата химиотерапии и других препаратов в крови и оценивать общее состояние здоровья.
Основные физиологические показатели будут измерять каждые 4 часа, даже в ночное время. Количество мочи будет измеряться ежедневно. Необходимо знать, какое количество мочи вырабатывает ваш организм.
Физическая нагрузка
Несмотря на то, что вы будете чувствовать усталость после химиотерапии и процедуры трансплантации, все же следует стараться сохранять физическую активность и ежедневно вставать с постели. Важно, чтобы это было безопасно для вас, поэтому просите помочь вам, когда встаете.
Рекомендуем прогуливаться по отделению. При этом вы должны надевать маску и перчатки. Если также нужно надевать медицинский защитный халат, медсестра/медбрат сообщит вам об этом. Совершайте пешие прогулки или занимайтесь физическими упражнениями, не выходя из отделения.
Физиотерапевт осмотрит вас в самом начале вашего пребывания в больнице и назначит подходящую программу физических упражнений.
Связь
Каждая палата оборудована системой вызова, предусматривающей круглосуточный контроль. Если вам что-то нужно, воспользуйтесь кнопкой вызова и членораздельно произнесите свою просьбу, чтобы мы могли направить к вам соответствующего специалиста из бригады по трансплантации.
Питание
Бригада по трансплантации составит для вас рацион питания. Вам предоставят меню и инструкции для заказа еды. Вы получите свои заказы, воспользовавшись услугой обслуживания в палатах.
Как правило, каждого пациента, который проходит процедуру трансплантации, переводят на безопасную для здоровья диету. Клинический врач-диетолог обсудит с вами этот вопрос. Для получения дополнительной информации ознакомьтесь с материалом Правильное питание после трансплантации стволовых клеток.
Если у вас диабет, вы соблюдаете кашрут или какую-либо специальную диету, сообщите об этом своему клиническому врачу-диетологу, чтобы мы могли приготовить для вас подходящую еду. Клинический врач-диетолог также поможет вам выбрать режим питания.
Принятие душа
Вы должны ежедневно принимать душ. Когда вы будете это делать, в вашей палате будет находиться лаборант, готовый помочь вам при необходимости или проследить за тем, чтобы с вами было все в порядке.
Уход за полостью рта
Необходимо, чтобы вы надлежащим образом выполняли гигиенические процедуры для полости рта. Это поможет снизить вероятность развития инфекций и образования язв во рту. Медсестра/медбрат объяснит вам, что нужно делать.
Что нужно знать об отделении клеточной иммунотерапии
При выполнении процедуры трансплантации в амбулаторных условиях все медицинское обслуживание (включая сеанс химиотерапии, саму процедуру трансплантации и посттрансплантационный уход) будет осуществляться в отделении клеточной иммунотерапии (Cellular Immunotherapy Unit). Отделение клеточной иммунотерапии находится на 12-ом этаже центра Дэвида Х. Коха по лечению рака (David H. Koch Center for Cancer Care) в Memorial Sloan Kettering. Вы должны прибыть в отделение в назначенное время. Вы будете приходить на прием ежедневно, при этом госпитализация возможна только в том случае, если вам понадобится дополнительное медицинское обслуживание, которое невозможно оказать в амбулаторных условиях.
Для визита в отделение клеточной иммунотерапии вы должны надевать удобную одежду, обеспечивающую свободный доступ к туннельному катетеру, например рубашку с застежкой спереди, толстовку или футболку большого размера. Не надевайте одежду, которую трудно снять или снова надеть.
- После того как вы отметитесь в регистратуре и пройдете в палату, специалисты бригады по трансплантации измерят ваши основные физиологические показатели и массу тела, а также спросят о наличии у вас симптомов. Вас также осмотрят и проверят количество клеток крови, содержание электролитов и функцию почек.
- После осмотра вы подождете результаты анализов в своей палате. Это может занять несколько часов. В это время ухаживающее за вами лицо может сделать перерыв и заниматься собственными делами. С вами будет все в порядке: о вас позаботится бригада по трансплантации. Настоятельно рекомендуем ухаживающему за вами лицу уйти из больницы и использовать эту возможность для того, чтобы отвлечься и отдохнуть. В вашем распоряжении будет телевизор и компьютер — это поможет скоротать время. Еду вам принесут.
-
Как только будут получены результаты анализов крови (иногда их называют «лабораторными исследованиями»), ваша бригада по трансплантации примет решение о дальнейшем лечении. Дальнейший ход визита в этот день будет зависеть от результатов анализов. Исходя из них:
- Медицинский сотрудник может назначить вам введение жидкостей внутривенное через капельницу.
- Медицинский сотрудник может назначить вам вливание (инфузию) тромбоцитов, эритроцитов или других компонентов крови.
- Медицинский сотрудник может заменить некоторые из принимаемых вами препаратов.
- Ваше лечение могут оставить без изменений.
Вы останетесь в отделении до тех пор, пока не будет проведено все необходимое лечение, после чего ухаживающее за вами лицо отведет вас в находящуюся поблизости квартиру или в здание для проживания пациентов на 75th Street. Там ухаживающее лицо продолжит следить за вашей температурой и количеством потребляемой жидкости.
Для получения дополнительной информации об отделении клеточной иммунотерапии ознакомьтесь с материалом О приемах в отделении клеточной инфузии центра MSK.
Что нужно взять с собой в отделение клеточной иммунотерапии
Ежедневно посещая отделение, берите с собой:
- Список всех рецептурных и безрецептурных препаратов, которые вы принимаете, с указанием дозировок и частоты приема. В него следует включить пластыри, кремы, витамины, пищевые добавки, растительные и безрецептурные препараты.
- Все рецептурные препараты, которые вам сказали принимать в период проведения трансплантации.
- Свой Журнал регистрации температуры и учета потребляемой жидкости при амбулаторной клеточной терапии. Ухаживающее за вами лицо будет записывать туда вашу температуру и потребление жидкости в тот период времени, когда вы находитесь не в отделении.
- Книги, газеты, аудиоплеер, ноутбук или планшет, — все, что поможет вам скоротать время.
- Блокнот, чтобы записывать в него информацию и вопросы, возникающие у вас или ухаживающего за вами лица.
Что делать дома или на временной квартире
За пределами отделения клеточной иммунотерапии уход за вами осуществляет ухаживающее лицо.
Отслеживайте температуру
С того момента, как вы начнете получать препарат химиотерапии, ухаживающее за вами лицо должно измерять вашу температуру и записывать ее в Журнал регистрации температуры и учета потребляемой жидкости при амбулаторной клеточной терапии каждые 4 часа, за исключением времени пребывания в отделении клеточной иммунотерапии. Вам предоставят термометр.
Если ваша температура поднялась до 100,4° F (38° C) или выше, ухаживающему за вами лицу необходимо доставить вас в Центр неотложной помощи в соответствии с Порядок реагирования в экстренных случаях при прохождении амбулаторной клеточной терапии (цветное оформление). По пути туда позвоните по одному из указанных ниже телефонов.
- С 08:00 до 19:00 — позвоните в отделение клеточной иммунотерапии по номеру 646-608-3150.
- После 19:00 — позвоните по номеру 212-639-2000 и спросите дежурного врача по вопросам пересадки костного мозга.
Отслеживайте количество выпитой жидкости
Ежедневно выпивайте 2 литра (64 унции) жидкости. Старайтесь постоянно пить в течение дня небольшими количествами. Ухаживающее за вами лицо должно записывать все потребляемые жидкости в Журнал регистрации температуры и учета потребляемой жидкости при амбулаторной клеточной терапии.
Контроль кровотечений
Если у вас возникло кровотечение, обязательно сообщите об этом любому представителю бригады по трансплантации. Если вы обнаружили кровотечение и находитесь не в отделении клеточной иммунотерапии, немедленно выполните следующие действия:
- Надавите непосредственно на кровоточащий участок. Если у вас кровотечение из носа, также приложите к переносице лед.
-
Прижав место кровотечения, следуйте указаниям Порядок реагирования в экстренных случаях при прохождении амбулаторной клеточной терапии (цветное оформление).
- С 08:00 до 19:00 — позвоните в отделение клеточной иммунотерапии по номеру 646-608-3150.
- После 19:00 — позвоните по номеру 212-639-2000 и спросите дежурного врача по вопросам пересадки костного мозга.
Немедленно позвоните своему врачу при возникновении каких-либо симптомов, перечисленных ниже, если вы не находитесь в отделении клеточной иммунотерапии (Cellular Immunotherapy Unit):
- стул черного цвета, кровь в стуле или кровотечение из прямой кишки;
- кровь в моче;
- головная боль, которая не проходит, размытое зрение или головокружение;
- кровохарканье, рвота с кровью или кровотечение из носа, которое не прекращается через несколько минут после надавливания или прикладывания льда.
Пять этапов трансплантации
Процесс трансплантации состоит из пяти этапов. Эти этапы – это:
- Подготовительная терапия
- Период со дня процедуры трансплантации до момента приживления
- Период с момента приживления до дня выписки
- Ранний период выздоровления
- Поздний период выздоровления
Эти этапы описаны в таблице ниже. На следующих страницах приводится их более подробное описание.
Этапы и их сроки указаны приблизительно, при этом смежные этапы, как правило, немного перекрывают друг друга. Хронология процесса трансплантации уникальна для каждого пациента.
| Описание | Период | |
|---|---|---|
| Этап 1 Подготовительная терапия |
|
|
| Этап 2 Период со дня процедуры трансплантации до момента приживления |
|
|
| Этап 3 Период с момента приживления до дня выписки |
|
|
| Этап 4 Ранний период выздоровления |
|
|
| Этап 5 Поздний период выздоровления |
|
|
Этап 1: подготовительная терапия
Подготовительной терапией называется лечение, которое вы проходите, чтобы подготовить организм к процедуре трансплантации. Оно проводится для уничтожения раковых клеток, оставшихся в организме.
В ходе подготовительной терапии вы получите высокие дозы химиотерапии. Препарат химиотерапии зависит от вида рака, ранее пройденного лечения и текущего плана лечения. Кроме того, вместе с химиотерапией вам может быть назначена радиотерапия.
День проведения процедуры трансплантации стволовых клеток называется «день 0». Дни перед процедурой обозначаются отрицательными числами, а дни после процедуры — положительными.
- Подготовительная терапия начинается перед процедурой трансплантации, поэтому дням химиотерапии присваиваются отрицательные значения (например день –4, день –3, день –2, день –1). В зависимости от плана лечения химиотерапия может длиться 1 день или несколько дней.
- Каждому дню после процедуры трансплантации присваиваются положительные значения (например день +1, день +2).
Медсестра/медбрат-координатор вместе с вами составит график лечения, даст вам календарь с планом лечения и сообщит дату проведения лечения. Бригада по трансплантации, как правило, узнает приблизительное время проведения процедуры трансплантации за 1 день до инфузии стволовых клеток в день 0.
Перед химиотерапией проводится ряд проверок на безопасность, позволяющих убедиться в том, что все выполняется правильно. По окончании проверок на безопасность медсестра/медбрат введет вам через туннельный катетер жидкости для внутривенного вливания (чтобы не допустить обезвоживания), средство от тошноты и препарат химиотерапии (см. рисунок 4).

Побочные эффекты подготовительной терапии
В процессе подготовительной терапии уничтожаются раковые клетки, а с ними и нормальные делящиеся клетки. Это вызывает побочные эффекты, включая слабость (чувство усталости), пониженное количество клеток крови, временную утрату иммунной функции, выпадение волос, язвы во рту, тошноту, рвоту, понос и бесплодие (неспособность иметь детей естественным образом).
Бригада по трансплантации расскажет об этих побочных эффектах вам и ухаживающему за вами лицу и поможет к ним подготовиться. До начала лечения составьте список вопросов об этих побочных эффектах, которые вы хотели бы задать. Обсудите эти вопросы с ухаживающим за вами лицом и бригадой по трансплантации.
Слабость
Подготовительная терапия вызывает усталость, это нормально. Тем не менее, вы должны стараться по мере возможности поддерживать физическую активность на протяжении всего процесса трансплантации. Ограничивайте время своего пребывания в постели и ежедневно понемногу ходите. Физиотерапевт порекомендует, чем вам заняться.
Пониженное количество белых кровяных клеток (нейтропения) и риск развития инфекции
Один из побочных эффектов лечения называется нейтропенией. Нейтропения — это состояние, при котором количество нейтрофилов (разновидность белых кровяных клеток) в вашем кровотоке ниже, чем обычно. Нейтрофилы играют ключевую роль в работе иммунной системы: они одними из первых среди других видов клеток направляются к месту инфицирования. Достигнув этого места, они поглощают и уничтожают потенциально опасные микроорганизмы.
Поскольку лечение убьет стволовые клетки, ваш организм временно утратит способность вырабатывать новые нейтрофилы. Так как замещение нейтрофилов не происходит, их количество в кровотоке падает до очень низкого уровня. Это подвергнет вас риску развития серьезных инфекций, представляющих угрозу для жизни. Инфекции, развивающиеся в организме с ослабленной иммунной системой, называются оппортунистическими.
Чтобы избежать заражения инфекцией, вы начнете принимать профилактические препараты. Такие препараты назначают до того, как возникнет инфекция. Вы будете принимать препараты, предотвращающие развитие бактериальной инфекции (антибактериальные), грибковой инфекции (противогрибковые) и вирусной инфекции (противовирусные), на начальном этапе процесса трансплантации. Даже в случае их приема у вас может подниматься температура в первые 2 недели после трансплантации. Повышенная температура — один из основных признаков инфекции. Если температура поднимется во время трансплантации, ваша бригада по трансплантации сделает анализы на наличие инфекции, например анализ крови и мочи. Также могут сделать рентген или провести другие радиологические исследования. Через туннельный катетер вам введут сильнодействующие антибиотики для борьбы с инфекцией. Большинство инфекций успешно лечатся антибиотиками.
Необходимость избегать источников инфекции
В ходе процесса трансплантации крайне важно избегать возможных источников инфекции. Это легче сказать, чем сделать. Вам и ухаживающему за вами лицу нужно быть осторожными, выбирая, с какими посетителями встречаться, чего касаться и куда ходить. Пока количество белых кровяных клеток у вас понижено, вам следует избегать:
- Рукопожатий. Если вы здороваетесь с кем-то за руку, воспользуйтесь после этого спиртосодержащим антисептиком для рук, например Purell®.
- Контактов с животными, включая домашних питомцев. Домашние животные не могут находиться с вами в ходе процесса трансплантации.
- Людей с симптомами заболеваний (например кашлем, сыпью, повышенной температурой или диареей) или тех, кто мог подвергнуться риску заражения инфекционным заболеванием.
- Контакта с почвой или грязью. В палате не должно быть никаких растений.
Все посетители должны быть в состоянии соблюдать меры по контролю распространения инфекций, в частности, мыть руки, надевать маску и сообщать о симптомах болезни. Посещение пациентов разрешается детям не моложе 12 лет. Для получения наиболее актуальной информации о правилах посещения перейдите по ссылке www.mskcc.org/visit.
Вам и ухаживающему за вами лицу необходимо следить за тем, чтобы у посетителей не было симптомов заболеваний, а если они есть, просить их не приходить. Мы знаем, что попросить друзей или родных не навещать вас непросто. Рекомендуем использовать приложение или такие программы, как Skype™, Google Hangouts или FaceTime, чтобы поддерживать связь с друзьями и родными, пока вы страдаете нейтропенией.
Соблюдение безопасной для здоровья диеты
При пониженном количестве белых кровяных клеток вам нужно придерживаться безопасной для здоровья диеты. Такая диета помогает снизить риск возникновения пищевых отравлений.
Безопасная для здоровья диета предполагает, что в пище содержится меньше микробов (также называемых микроорганизмами), чем обычно. Микробы — это крошечные живые организмы, такие как бактерии, вирусы и грибы (например дрожжи и плесень). Микробы задерживаются и размножаются на продуктах, но при этом зачастую их невозможно увидеть либо почувствовать их вкус или запах. Они могут размножаться на любых пищевых продуктах, но с большей вероятностью это будут молочные продукты, пища, которая не хранится в холодильнике, полуфабрикаты, некоторые фрукты и овощи, непастеризованные соки и зелень.
Чтобы снизить риск возникновения инфекции при употреблении продуктов питания:
- ешьте только те продукты, которые, как вы знаете, хранились правильно и безопасны для употребления;
- храните продукты безопасным образом;
- обрабатывайте продукты безопасным образом;
- ешьте только те продукты, о которых вы точно знаете, что они были приготовлены в соответствии с рекомендациями безопасной для здоровья диеты.
Прочитайте материал Правильное питание после трансплантации стволовых клеток. Вам и ухаживающему за вами лицу нужно строго соблюдать рекомендации, касающиеся покупки, обработки, подготовки и приготовления продуктов питания. Не забывайте также мыть руки перед едой и после посещения туалета.
Принятие душа и ванны
При нейтропении необходимо поддерживать чистоту тела.
Каждый день принимайте душ или ванну с антисептическим средством для очищения кожи на основе 4 % раствора chlorhexidine gluconate (CHG) (например Hibiclens®). 4 % раствор CHG — это быстродействующий антисептик, который убивает микробов, живущих на коже. Средство может действовать до 24 часов после использования. Принятие душа с этим средством помогает снизить риск возникновения инфекции.
При принятии душа с 4 % раствором CHG:
- Вымойте волосы своим обычным шампунем. Тщательно ополосните волосы.
- Вымойте лицо и область половых органов своим обычным мылом. Тщательно ополосните тело теплой водой.
- Откройте флакон с 4% раствором CHG. Налейте небольшое количество средства в руку или на чистую махровую салфетку.
- Отойдите от струи воды. Легкими движениями вотрите 4% раствор CHG в тело от шеи до ступней. Не наносите его на лицо и на область половых органов.
- Вернитесь под струю воды и смойте 4 % раствор CHG. Используйте теплую воду.
- Вытритесь чистым полотенцем.
- Не наносите никакого лосьона, крема, дезодоранта, макияжа, пудры и парфюмерии.
При использовании 4 % раствора CHG:
- Не допускайте попадания раствора на голову, лицо, в глаза, уши, рот, на область половых органов или на глубокие раны. Если у вас есть рана, и вы не уверены, нужно ли ее промывать 4% раствором CHG, спросите об этом у врача или медсестры/медбрата.
- Не используйте обычное мыло, лосьон, крем, пудру или дезодорант после применения 4 % раствора CHG.
- Если применение 4 % раствора CHG вызывает у вас раздражение или аллергическую реакцию, прекратите применять это средство и позвоните вашему врачу.
Уход за полостью рта
При нейтропении вам необходимо по-другому чистить зубы и ухаживать за полостью рта. Это поможет предотвратить развитие инфекции и кровотечение. Следуйте этим рекомендациям, чтобы ухаживать за полостью рта правильно.
- Вам предоставят ополаскиватель для полости рта. Используйте его перед едой, после еды и перед сном. Можно полоскать рот чаще, делая это каждые 2 часа, в зависимости от ощущений во рту. Используйте только тот ополаскиватель, который даст вам медсестра/медбрат. Большинство ополаскивателей в продаже содержат спирт, который может вызывать раздражение и сухость в полости рта и горле.
- Пользуйтесь щеткой с самой мягкой щетиной.
- Можно пользоваться зубной пастой, купленной в магазине.
- Не пользуйтесь зубной нитью.
- Не облизывайте губы. Это усиливает их растрескивание и сухость.
- Наносите бальзам для губ (например Burt’s Bees®, ChapStick или мазь A&D®) после того, как почистите зубы или прополощете рот, и каждые 2–4 часа по мере необходимости. Благодаря этому губы будут увлажненными.
- Ваш врач может назначить пероральный противогрибковый антибиотик, чтобы не допустить развитие инфекции в полости рта. Принимайте препарат в соответствии с инструкцией.
- Если повысилась чувствительность полости рта, воздержитесь от горячей, острой, кислой или грубой пищи. Возможно, вам больше подойдет мягкая или жидкая пища, поданная охлажденной или комнатной температуры.
- Если вы испытываете сильную боль из-за язв во рту, ваш медицинский сотрудник даст вам болеутоляющее лекарство.
Анемия (низкий уровень красных кровяных телец)
Красные кровяные тельца переносят кислород из легких к тканям по всему организму. Соответственно, при анемии кровь не может переносить кислород. Примеры проявлений анемии:
- усталости (необычно сильного чувства утомления);
- слабость;
- учащенное сердцебиение;
- Одышка
- головная боль;
- бледность.
Если у вас анемия, врач может назначить переливание крови.
Пониженное количество тромбоцитов (тромбоцитопения)
Тромбоциты — это клетки, которые слипаются, образуя сгустки, что останавливает кровотечение. После подготовки количество тромбоцитов в крови падает. Это состояние называется тромбоцитопенией и увеличивает риск возникновения кровотечений. Чаще всего кровотечения возникают в носу, во рту, на коже и в желудочно-кишечном тракте. Если количество тромбоцитов упадет ниже 10 000, или у вас возникнет кровотечение, вам проведут переливание тромбоцитов.
Если количество тромбоцитов понизится очень сильно, вам придется соблюдать эти специальные меры предосторожности:
- Не пользуйтесь острыми предметами, такими как бритвы, ножницы и щипчики для ногтей. Брейтесь только электробритвой. Не используйте бритву с лезвием.
- Не делайте маникюр, педикюр, восковую депиляцию, электроэпиляцию или татуировки.
- Не проводите плановое лечение зубов.
- Следуйте рекомендациям раздела «Уход за полостью рта».
- Не используйте ректальные свечи, клизмы или тампоны.
- Не измеряйте температуру в прямой кишке.
- Если вы испытываете затруднения при дефекации, попросите у специалиста из бригады по трансплантации средство для размягчения стула или слабительное.
- Не носите тесную одежду или одежду, которую приходится растягивать, чтобы надеть или снять.
Следует также избегать занятий, которые имеют риск травмирования. К ним относятся:
- контактные виды спорта;
- подъем по лестнице-стремянке;
- интенсивные физические упражнения;
- катание на велосипеде;
- поднятие тяжестей.
Некоторые препараты затрудняют свертывание крови и являются очень опасными для пациентов с пониженной свертываемостью крови и способностью организма к заживлению. Принимайте только те препараты, которые назначены специалистами вашей медицинской бригады. Не принимайте:
- aspirin или препараты, содержащие aspirin;
- нестероидные противовоспалительные препараты (НПВП), такие как ibuprofen (Advil®);
- Витамин E
Если у вас возникло кровотечение, обязательно сообщите об этом специалистам из бригады по трансплантации. Позвоните своему врачу, если у вас обнаружены следующие симптомы кровотечения:
- легкое образование синяков;
- бледно-красная мелкая точечная сыпь на коже грудной клетки, рук или ног;
- кровь из влагалища или обильные менструальные кровотечения;
- разрыв кровеносных сосудов в белке глаз;
- кровь в моче;
- головная боль, которая не проходит, размытое зрение или головокружение;
- кровохарканье, рвота с кровью или кровотечение из носа, которое не прекращается через несколько минут после надавливания или прикладывания льда.
- стул черного цвета или кровь в стуле.
Тошнота и рвота
Тошнота и рвота — распространенные побочные эффекты лечения. Химиотерапия воздействует на ту область мозга, которая может вызывать тошноту и рвоту. Тошнота или рвота могут возникнуть из-за стресса или просто от мысли о прохождении сеанса химиотерапии. Интенсивность тошноты и рвоты зависит от препарата химиотерапии, который вам вводят. Тошнота может возникнуть во время подготовки или через несколько часов или дней как отсроченный эффект.
Перед подготовкой вам дадут препарат для предотвращения и уменьшения тошноты. Такие препараты действуют на всех по-разному. Если препарат, которое вы принимаете, не помогает, сообщите об специалисту из бригады по трансплантации или врачу. Возможно, вам нужно попробовать другой препарат или дополнительно принимать препарат от тошноты другого типа, чтобы вам стало лучше. Бригада по трансплантации будет помогать вам в предотвращении и уменьшении тошноты и рвоты.
Диарея
Диарея — это частый, жидкий, водянистый стул. Он также может вызывать желудочные колики, газообразование и боль в брюшной полости (животе) или в области прямой кишки. Причиной поноса может быть лечение рака, прием препаратов, инфекция, стресс или другие заболевания. При поносе у вас может наступить обезвоживание в результате потери жидкости и электролитов.
Если понос не прекращается более 12 часов, позвоните специалистам своей бригады по трансплантации. Понос можно вылечить препаратами, но не принимайте каких-либо безрецептурных препаратов, пока вас не обследуют специалисты бригады по трансплантации.
Запор
Запор — это твердый, сухой стул или опорожнение кишечника реже обычного. Он случается, когда содержимое толстой кишки продвигается слишком медленно. Нормальный интервал для опорожнения кишечника у всех разный. Если опорожнение кишечника происходит реже, чем обычно, или стул отсутствует более 2 дней, у вас может быть запор.
Запор может быть вызван множеством причин, включая недостаточное потребление жидкости или недостаток клетчатки в рационе питания, снижение физической активности, малоподвижный образ жизни, недостаток ходьбы, а также побочные эффекты химиотерапии, препаратов от тошноты и болеутоляющих препаратов.
Для лечения запоров применяются препараты. Если вы не опорожняли кишечник более 2 дней, сообщите об этом медсестре/медбрату или представителю медицинской бригады.
Язвы во рту (мукозит)
В ходе подготовки уничтожаются клетки, выстилающие полость рта и пищеварительный тракт, из-за чего возникает раздражение. Это явление известно как мукозит. Мукозит может вызывать покраснение, отек, чувствительность и появление язв на слизистой оболочке полости рта, языка и губ. Вы можете испытывать дискомфорт в полости рта и горле, вследствие чего вам будет трудно принимать пищу или глотать. Если у вас появились какие-либо из этих симптомов, сообщите об этом медсестре/медбрату, чтобы их можно было устранить.
Выпадение волос
Убивая раковые клетки, химиотерапия также уничтожает клетки волос. В большинстве случаев во время трансплантации выпадают волосы.
Выпадение волос вызывает неприятные чувства и расстраивает пациентов. Многие решают коротко остричь волосы перед трансплантацией, чтобы самостоятельно контролировать этот процесс и минимизировать потрясение от потери волос. Обсудите этот вопрос с ухаживающим за вами лицом, друзьями и родными.
Кроме того, перед трансплантацией имеет смысл обдумать, хотите ли вы носить парик. Современные парики выглядят естественно, поэтому в парике вы можете чувствовать себя комфортнее. Список ателье по изготовлению париков в Нью-Йорке приводится в материале Выпадение волос и лечение рака.
Вы можете заказать парик еще до выпадения волос или принести свои обрезанные волосы, если хотите, чтобы парик соответствовал естественному цвету ваших волос. Попросите своего врача выписать рецепт на приобретение парика, так как некоторые страховые компании частично возмещают затраты на него.
Изменения кожи
Подготовка может вызвать изменения кожи, например повышение сухости, шелушение, изменение цвета и потемнение. Мойтесь туалетным мылом с маркировкой «для чувствительной кожи». Обсудите с медсестрой/медбратом применение различных средств. Для уменьшения сухости пользуйтесь лосьонами без спирта, кремами или маслами.
Кроме того, кожа может быть очень чувствительной к солнечному свету и может легко обгорать. Избегайте яркого солнечного света. Когда выходите на улицу, наносите солнцезащитное средство с фактором SPF не менее 30 и надевайте защитную одежду, например рубашки с длинными рукавами, штаны и головной убор. Кожа — самое распространенное место развития рака, а солнцезащитные средства снижают риск возникновения рака кожи.
Медсестра/медбрат расскажет вам, как устранять кожные реакции в период лечения. Для получения дополнительной информации ознакомьтесь с материалом Уход за кожей во время проведения радиотерапии.
День отдыха
Некоторые схемы подготовки предусматривают день отдыха после химиотерапии перед днем трансплантации. За этот день препарат химиотерапии успеет оказать свое действие и выйти из организма. Это необходимо для того, чтобы в организме не осталось каких-либо следов препарата химиотерапии во избежание поражения только что пересаженных стволовых клеток.
Некоторые схемы подготовки не предусматривают дня отдыха. Вы рассмотрите этот аспект с медсестрой/медбратом-координатором и сделаете соответствующие отметки в календаре, выданном вам перед госпитализацией.
День трансплантации
По завершении схемы подготовительной терапии выполняется инфузия стволовых клеток — процедура трансплантации.
В день 0 (день трансплантации) стволовые клетки, собранные и хранившиеся перед трансплантацией, будут введены обратно в ваш кровоток через туннельный катетер. Стволовые клетки вводятся при помощи большого шприца или переливаются из трансфузионного мешка, как при переливании крови. Процедура выполняется у постели пациента (когда вы лежите на кровати в больничной палате). После вливания стволовые клетки попадут в костный мозг и будут вырабатывать новые клетки крови.
Инфузия стволовых клеток
- Приблизительно за 30 минут до трансплантации вам дадут препараты, чтобы ослабить побочные эффекты, которые могут возникнуть в ходе инфузии.
- Стволовые клетки принесут в палату.
- Инфузия стволовых клеток будет выполняться через туннельный катетер. Вы будете находиться под пристальным наблюдением, при этом во время и после инфузии будут часто измеряться основные физиологические показатели.
- В ходе инфузии и после ее завершения у вас могут возникнуть некоторые побочные эффекты. Распространенные побочные эффекты включают тошноту, рвоту, першение в горле или кашель. Возможны и другие менее распространенные побочные эффекты, в том числе повышенная температура, озноб и низкое кровяное давление.
Очень важно, чтобы вы общались со представителями бригады по трансплантации и ухаживающим за вами лицом во время процедуры трансплантации. Рассказывайте специалистам бригады по трансплантации о своих ощущениях и сообщайте им о возникновении побочных эффектов. Если побочные эффекты возникли, специалисты бригады их устранят.
Во время и после трансплантации вы можете ощутить сильный чесночный привкус во рту. Ваша моча, пот и кожа также могут иметь чесночный запах. Вы можете не ощущать этот запах, но окружающие его заметят. Такой запах возникает из-за консерванта, который используется для хранения стволовых клеток, и через 1–2 дня он исчезнет. Из службы поставки еды вам предоставят лимоны, чтобы вы их порезали и использовали в качестве безопасного натурального освежителя воздуха.
Ваша моча может изменить цвет в диапазоне от розоватого до кроваво-красного. Это может продолжаться в течение 24 часов после вливания стволовых клеток. Такой цвет обусловлен тем, что организм избавляется от лишних эритроцитов, попавших в него вместе со стволовыми клетками, но оказавшихся ненужными.
Этап 2: период со дня процедуры трансплантации до момента приживления
По завершении трансплантации начнется период наблюдения и ожидания момента, когда восстановится количество клеток крови (что называется приживлением). В течение этого периода ожидания ваши старые клетки крови будут умирать, и количество клеток крови упадет до самых низких значений. На каком-то этапе, обычно приблизительно в день +5, ваша иммунная система прекратит работать вообще вплоть до момента приживления. В течение этого времени вы будете подвержены очень высокому риску возникновения инфекции. Вам нужно будет избегать источников инфекций посредством мытья рук и соблюдения безопасной для здоровья диеты. Помимо инфекций, другие возможные осложнения во время периода ожидания включают анемию, кровотечение, а также уже возникшие и возникающие побочные эффекты подготовительной терапии. Эти побочные эффекты устраняются так, как описано в разделе «Этап 1: подготовительная терапия».
Ниже приводится описание того, что произойдет в ходе этого этапа:
- Вы пройдете обследование. Оно включает анализы крови и другие исследования, необходимые для отслеживания результатов лечения. Вы будете сдавать кровь ежедневно.
- У вас могут оставаться возникшие ранее побочные эффекты подготовительной терапии. Вам будут давать препараты, помогающие устранить их, чтобы вы чувствовали себя комфортнее.
- Вам нужно соблюдать безопасную для здоровья диету. Из-за нейтропении вы будете соблюдать диету с низким количеством потенциально опасных микробов.
- Возможно, вам сделают переливание крови. Вам может понадобиться переливание крови для увеличения количества красных кровяных телец и тромбоцитов в кровотоке.
- У вас начнет восстанавливаться количество клеток крови. Со временем, по мере того как стволовые клетки начнут приживаться и вырабатывать новые клетки крови, количество клеток крови у вас увеличится.
- Вы продолжите вести активный образ жизни. Вы постараетесь поддерживать физическую активность после процедуры трансплантации: будете ограничивать время своего пребывания в постели и ежедневно понемногу ходить. Выполняйте рекомендации своего физиотерапевта.
Риск возникновения инфекции
В течение нескольких месяцев после процедуры трансплантации вы будете повержены риску развития бактериальных, грибковых и вирусных инфекций. Они представляют собой серьезную опасность на раннем этапе восстановления, пока ваш новый костный мозг не созреет и не начнет вырабатывать белые кровяные клетки, противостоящие инфекциям. Риск развития некоторых инфекций сохранится в течение первого года после процедуры трансплантации, пока будет восстанавливаться ваша иммунная система.
Повышенная температура — это один из основных признаков инфекции. Если у вас поднимется температура, вы сдадите анализы крови и мочи на наличие инфекции. Вам также могут сделать рентген или провести другие радиологические исследования. Через туннельный катетер вам введут сильнодействующие внутривенные антибиотики, чтобы помочь организму бороться с инфекцией. В первые 2 недели после трансплантации температура поднимется практически у каждого пациента. Большинство инфекций успешно лечатся антибиотиками.
Врачи и медсестры/медбратья постараются обезопасить вас от инфекций. Вам, вероятно, дадут препараты для лечения инфекций, которые помогают предотвращать развитие инфекций при проведении процедур трансплантации. Вам дадут противовирусные препараты, чтобы предупредить возврат некоторых вирусных инфекций, которые могли быть у вас ранее. Такие вирусные инфекции могут включать герпес губ, рецидив герпеса половых органов и опоясывающий лишай. Кроме того, чтобы предотвратить развитие грибковой инфекции, вам дадут противогрибковый препарат.
Пациенты с плохо функционирующей иммунной системой могут заразиться инфекциями, которые никогда бы не возникли у здоровых людей. Такие инфекции называются оппортунистическими. Возможно, вам потребуется принимать препарат для защиты от таких инфекций. Вы будете подвержены риску их возникновения до тех пор, пока количество белых кровяных клеток и работа вашей иммунной системы не нормализуются.
Кровотечение
У вас будет понижено количество тромбоцитов. Поскольку тромбоциты образуют сгустки крови, вы будете подвержены риску возникновения кровотечений. Чаще всего поражается слизистая оболочка носа, полость рта, кожа и желудочно-кишечный тракт. Вам проведут переливание тромбоцитов, если количество тромбоцитов упадет ниже 10 000, или у вас возникнет кровотечение, или переливание будет необходимо по другим причинам (например в случае проведения инвазивной операции).
Анемия
При пониженном количестве красных кровяных телец вы можете испытывать слабость и усталость. Медсестра/медбрат поможет выполнять повседневные дела, если вам понадобится помощь. В случае необходимости будет проведено переливание красных кровяных телец. Эти и все другие препараты крови будут подвергнуты облучению (воздействию радиации) во избежание вредного побочного действия.
Этап 3: период с момента приживления до дня выписки
Приживление
После вливания в кровоток стволовые клетки попадают в костный мозг. Там они начинают делиться и вырабатывать новые здоровые клетки крови. Этот процесс называется приживлением. Приживление обычно длится около 10–14 дней, но этот срок бывает разным в зависимости от заболевания и лечения. Как только приживление произойдет, количество белых кровяных клеток, красных кровяных телец и тромбоцитов у вас в крови увеличится. Количество красных кровяных телец и тромбоцитов обычно восстанавливается немного дольше, чем количество белых кровяных клеток.
Процесс приживления может сопровождаться болью в костях, сыпью и повышенной температурой. Это типичные симптомы, и мы, как правило, легко можем их устранить. Как только бригада по трансплантации решит, что ваши симптомы эффективно контролируются или окончательно устранены, вас выпишут, и вы возобновите лечение у своего основного лечащего врача по трансплантации костного мозга в клинике.
Перед выпиской из больницы
Вам будет важно принять участие в планировании ухода за вами после выписки. Перед выпиской из больницы ваша бригада по трансплантации составит вместе с вами план последующего ухода.
Аксессуары для вызова неотложной медицинской помощи
Перед выпиской из больницы вам необходимо будет заказать браслет или кулон для вызова неотложной медицинской помощи. Вам помогут специалисты из бригады по трансплантации. Производителями таких аксессуаров являются, например, компании MedicAlert® (www.medicalert.org) и ROAD iD (www.roadid.com).
На браслете или кулоне должны быть выгравированы надписи «Autologous stem cell transplant» (Аутологичная трансплантация стволовых клеток) и «Irradiated cellular blood components and CMV-safe blood components only» (Только облученные клеточные компоненты крови и компоненты крови, не содержащие цитомегаловирус). Благодаря им специалисты скорой помощи или сотрудники больницы будут знать, что делать, если вы попадете в аварию и не сможете сообщить об этих фактах сами.
Выписка из стационара
Даже если вы преисполнены радости и чувствуете, что готовы к выписке, вы также можете и нервничать. По мере приближения выписки из стационара вы можете испытывать беспокойство, и у вас могут появиться опасения. Это нормальное явление. После выписки вам и вашим близким придется позаботиться об уходе за вами. Чтобы научиться делать это уверенно и привычно, необходимо время. Во время последующих визитов ваш социальный работник может помочь вам получить необходимые услуги и оказать эмоциональную поддержку.
Для того чтобы снова привыкнуть к жизни дома после выписки из больницы, потребуется время. Вам может показаться, что действия, которые вам нужно выполнять для предотвращения заболеваний, вносят в вашу жизнь определенную напряженность. Ощущение душевного равновесия и комфорта придет к вам со временем. Постарайтесь сохранять спокойствие и уверенность в себе.
Ваше выздоровление после трансплантации будет постепенным. Вероятно, какое-то время вы не будете чувствовать себя так, как до возникновения болезни. Вы можете чувствовать усталость и слабость, у вас может уменьшиться аппетит, и вы можете заметить изменения во вкусах и запахах. Вам потребуется время, чтобы восстановить силы и снова заниматься тем, что вам нравилось до возникновения болезни и трансплантации.
Этап 4: ранний период выздоровления
Этот этап вашего выздоровления займет длительное время — 1 год с момента выписки после трансплантации или дольше. Необходимо помнить, что несмотря на то, что состав крови возвращается к нормальным показателям, ваша иммунная система все еще остается очень слабой. Вам по-прежнему будет необходимо принимать препараты и соблюдать меры предосторожности для поддержания здоровья и предотвращения инфекции.
Указанные здесь сроки носят ориентировочный характер. Ваша бригада по трансплантации сообщит вам более точные сроки.
Предотвращение распространения инфекции
На восстановление иммунной системы после трансплантации, как правило, уходит от 3 до 12 месяцев. Первый год после трансплантации сравним с первым годом жизни новорожденного. В течение этого времени вы подвергаетесь риску инфицирования. Ваша бригада по трансплантации будет проверять у вас количество клеток крови, чтобы следить за тем, насколько хорошо работает ваша иммунная система. В зависимости от результатов этих анализов в приведенные ниже рекомендации могут вноситься изменения или дополнения.
Ниже изложены некоторые общие советы, помогающие избежать возникновения инфекции:
- Часто мойте руки водой с антибактериальным мылом или обрабатывайте их спиртосодержащим антисептиком.
- Держитесь подальше от больных или недавно переболевших людей.
- Надевайте маску в общественном месте или когда рядом с вами могут быть незнакомые люди (если бригада по трансплантации попросит вас об этом).
Ниже перечислены признаки, которые могут означать развитие инфекции. Немедленно позвоните в офис своего врача, если у вас:
-
температура 100,4 °F (38,0 °C) или выше;
- не принимайте acetaminophen (Tylenol®), если на это нет указаний медицинского сотрудника;
- вам не нужно измерять температуру ежедневно, но если вы плохо себя чувствуете, измеряйте ее регулярно;
- воспаленная (покрасневшая, теплая на ощупь) кожа, потливость или потрясающий озноб;
- кашель, чихание, насморк, одышка или дискомфорт в груди;
- покраснение, отек или боль в горле, глазах, ушах, суставах или животе;
- размытое зрение или другие нарушения четкости зрения;
- частое мочеиспускание (когда вы ходите в туалет по-маленькому), ощущение жжения при мочеиспускании или оба эти симптома;
- раздражение прямой кишки, включая жжение и боль;
- сыпь;
- небольшие волдыри, похожие на пузырьки герпеса, вокруг рта или на других участках тела;
- затруднения при промывании туннельного катетера в области грудной клетки, если он у вас установлен;
- озноб во время или после промывания туннельного катетера в области грудной клетки, если он у вас установлен.
Пока ваша иммунная система не вернется в нормальное состояние, вы можете легко подхватить вирусы. Одним из них является вирус, который вызывает ветряную оспу и опоясывающий лишай. Если вы подверглись риску заражения ветряной оспой или опоясывающим лишаем, немедленно позвоните врачу или медсестре/медбрату вашей бригады по трансплантации. Вам необходимо будет прийти на прием, чтобы они смогли определить, нужно ли вам лечение.
Кроме того, у вас могут повторно активироваться вирусы, которые попали в ваш организм ранее. Например, если в детстве вы переболели ветряной оспой, у вас может снова активироваться вирус, вызывающий ветряную оспу и опоясывающий лишай. Зачастую это начинает проявляться болезненностью кожи и появлением прыщиков или пузырьков. Появляющиеся пузырьки могут быть крошечными или размером с резинку на кончике карандаша. Они могут болеть, вызывать зуд или жжение. Если у вас появился любой из перечисленных симптомов, немедленно позвоните своему врачу или медсестре/медбрату, чтобы получить необходимое лечение.
Как только ваша иммунная система восстановится, вам начнут вводить вакцины для детей. Обычно это происходит через 1 год после трансплантации, но ваша бригада по трансплантации определит сроки, которые подойдут именно для вас. Для получения дополнительной информации ознакомьтесь с разделом «Этап 5: поздний период выздоровления».
Вы можете предпринять ряд действий для снижения вероятности развития инфекции. Ниже приводятся рекомендации, которых вам следует придерживаться. Ваша бригада по трансплантации может дать вам дополнительные указания или внести изменения в эти рекомендации. Всегда следуйте указаниям своей бригады по трансплантации.
Личная гигиена
В период выздоровления после трансплантации очень важно поддерживать чистоту вашего тела. Это может помочь в предотвращении инфекции. Следуйте приведенным ниже рекомендациям.
- В период выздоровления после трансплантации очень важно поддерживать чистоту вашего тела. Это может помочь в предотвращении инфекции. Следуйте приведенным ниже рекомендациям.
-
Ежедневно принимайте душ или ванну.
- Пользуйтесь мягким мылом, например Dove® или Caress®. Не используйте мыло Ivory® или дезодорирующее мыло. Оно может высушить вашу кожу.
- Обязательно мойтесь в области подмышек и в паху.
- Пользуйтесь только своей личной махровой салфеткой и полотенцем.
- Если у вас сухая кожа, не мойтесь слишком горячей водой. Наносите на кожу детское масло или увлажняющее средство, например Eucerin® или CeraVe®. Делайте это после купания, пока кожа еще влажная. Аккуратно промакивайте кожу насухо полотенцем. Не пользуйтесь лосьонами, содержащими спирт. Они сделают вашу кожу более сухой.
-
Сократите время пребывания под прямыми солнечными лучами.
- После трансплантации кожа будет более чувствительна и может быстрее обгореть. Этот процесс могут усугубить принимаемые вами лекарства. Находясь на солнце, всегда наносите на кожу солнцезащитное средство с фактором SPF не ниже 30 единиц. Наносите его как можно чаще.
- Если вы планируете находиться под действием прямых солнечных лучей в течение 20 минут или дольше, прикрывайте кожу хлопчатобумажной одеждой и надевайте солнцезащитную шляпу. Длительное пребывание на солнце также может активировать герпетическую лихорадку (вирус простого герпеса).
- Вам можно носить контактные линзы, но перед тем, как надеть их, обязательно убедитесь, что они хорошо очищены. Не используйте раствор для очистки повторно. Обязательно выбрасывайте растворы для очистки после истечения срока их годности. При возникновении сухости глаз используйте увлажняющие капли.
- Вам можно наносить макияж, но после трансплантации необходимо приобрести новые косметические средства.
- У вас отрастут новые ногти взамен старых. Это будет происходить постепенно, в течение 3–4 месяцев после трансплантации. Пока ваша иммунная система восстанавливается, не делайте маникюр и педикюр в салоне. Вы можете делать это дома самостоятельно, используя свои инструменты.
- Если у вас еще стоит туннельный катетер, не погружайте его в воду во время приема ванны. Для получения дополнительной информации ознакомьтесь с материалом Информация о туннельном катетере.
- После трансплантации не делайте пирсинг или татуировки на теле. Это повышает риск заражения гепатитом и другими инфекционными заболеваниями. Обсуждайте любые возникающие у вас опасения с врачом-трансплантологом.
Обычно волосы начинают отрастать примерно через 3 месяца после трансплантации. Отросшие волосы могут иметь другую текстуру. Возможно выпадение волос спустя месяцы или годы после трансплантации, но это случается редко.
Уход за полостью рта
Продолжайте соблюдать указания из раздела «Уход за полостью рта», пока специалисты бригады по трансплантации не скажут, что вы можете использовать щетку с самой мягкой щетиной. Вы можете чистить зубы такой щеткой, если:
- абсолютное количество нейтрофилов (absolute neutrophil count, ANC) у вас превышает 500 (иногда этот показатель выражают значением 0,5);
- количество тромбоцитов у вас составляет не менее 20 000 (иногда этот показатель выражают значением 20).
Спросите у своего врача или стоматолога, когда вам можно будет чистить зубы зубной нитью и обычной зубной щеткой.
Если вы носите зубные протезы, следите за их чистотой во избежание развития инфекции. Ежедневно замачивайте их в любом средстве для очистки зубных протезов. Делайте это согласно инструкции по применению средства. Затем хорошо ополосните протезы проточной водой. Возможно, после трансплантации вам придется подогнать протезы.
Если среди прописанных вам лекарств есть ополаскиватель для полости рта, снимите протезы, прежде чем полоскать рот таким средством. Так лекарство будет действовать более эффективно, что исключит повторное развитие инфекции в полости рта. Если вы испытываете боль или дискомфорт во рту, сообщите об этом своему врачу или медсестре/медбрату.
В течение 3–4 месяцев после трансплантации или дольше у вас может сохраняться сухость во рту. Не пользуйтесь покупными ополаскивателями для полости рта на основе спирта или перекисью водорода. Они вызывают сухость и раздражение в полости рта. Лучше используйте в качестве ополаскивателя слабый солевой раствор. Для его приготовления смешайте ½ чайной ложки соли и ½ чайной ложки пищевой соды со стаканом воды объемом 8 унций (240 мл). Ваш стоматолог может назначить другие средства для полоскания. Вам также может помочь рассасывание не содержащих сахара конфет или леденцов.
После трансплантации ваши слюнные железы могут не справляться с задачей по очищению полости рта от бактерий. Это увеличивает риск возникновения кариеса. Пользуйтесь фторсодержащей зубной пастой. Как только полость рта полностью заживет и вы избавитесь от чрезмерной сухости во рту, можно также использовать ополаскиватель для полости рта с фтором. Следуйте указаниям на флаконе с ополаскивателем.
Уход за туннельным катетером
Поддерживать чистоту туннельного катетера дома после выписки не менее важно, чем во время вашего пребывания в больнице. Если туннельный катетер остается после выписки, медсестра/медбрат научит вас ухаживать за ним дома. У вас будет возможность попрактиковаться в этом под наблюдением медсестры/медбрата. Для получения дополнительной информации ознакомьтесь с материалом Информация о туннельном катетере.
Домашняя обстановка
По мере возможности следите за тем, чтобы дома не было грязи и пыли. Но не стоит слишком усердствовать. Не нужно перекрашивать стены или менять ковролин. Напротив, вы не должны находиться там, где идут ремонтные или строительные работы, пока не разрешит специалист из бригады по трансплантации. Это касается работ в процессе выполнения и работ, которые были выполнены за последние 3 месяца.
Избегайте затхлых помещений, где может расти плесень, например сырых подвалов. Вы можете установить дома систему фильтрации воздуха, но это не обязательно.
Не используйте увлажнитель воздуха. Это подходящая среда для размножения бактерий и роста плесени. Вместо этого, зимой, возле источника тепла можно ставить емкость с водой. Меняйте воду ежедневно.
Вообще, старайтесь не заниматься такими домашними делами, как вытирание пыли или уборка пылесосом, в течение 3 месяцев после трансплантации. В зависимости от вашего состояния, вам можно заниматься приготовлением еды, мыть посуду или гладить. В вашей ванной комнате должно быть очень чисто, особенно это касается ванны и унитаза. Регулярно используйте дезинфицирующие средства. Лучше всего, если эту обязанность возьмет на себя кто-то другой.
Тщательно мойте свои столовые принадлежности, тщательно стирайте свои полотенца и постельное белье. Не нужно делать это отдельно от принадлежностей и белья других членов семьи.
- Тщательно мойте все вилки, ложки и ножи горячей водой со средством для мытья посуды или пользуйтесь для этого посудомоечной машиной.
- Стирайте полотенца два раза в неделю, а постельное белье — один раз. Не пользуйтесь полотенцами и махровыми салфетками других членов семьи, а только своими личными.
У вас дома могут быть комнатные растения. Но в течение первых нескольких месяцев после трансплантации:
- Не прикасайтесь к земле в горшках, не надев перчатки и маску,
- Не касайтесь воды в вазе с цветами, пусть кто-то другой ежедневно меняет ее.
Домашние и другие животные
Животные могут быть переносчиками болезней. Они могут подвергнуть вас повышенному риску заражения инфекционными заболеваниями в период, когда ваша иммунная система продолжает восстанавливаться. В вашем доме может жить питомец, и вы можете его касаться, но будет лучше, если вы все же исключите близкий физический контакт. Например, не держите питомца у себя на коленях. Не прикасайтесь к слюне и фекалиям животного. Берегите себя от укусов или царапин.
В период восстановления не берите в руки птиц, ящериц, змей, черепах, хомячков или других грызунов и не ухаживайте за этими животными. Если у вас есть аквариум, и вам нужно его самостоятельно почистить, наденьте защитные перчатки.
Если в вашем доме живет кошка или собака, соблюдайте дополнительные рекомендации, которые приводятся ниже, пока ваш врач не даст вам других указаний.
- Следите за тем, чтобы вашему питомцу были сделаны все необходимые по срокам прививки и повторная иммунизация.
- Ежегодно обращайтесь к ветеринару для анализа кала вашего питомца на наличие паразитов.
- Если у вас живет кошка, ежегодно обследуйте ее на наличие вируса лейкоза кошачьих и токсоплазмоза.
- Проводите обработку животного от блох. Если питомец гуляет по лесистой местности, в течение сезона активности клещей (с мая по ноябрь) его нужно ежедневно проверять на наличие этих насекомых. Проконсультируйтесь с ветеринаром по поводу использования ошейника против блох и клещей.
- Не мойте кошачьи лотки и не убирайте фекалии за своей собакой. Пусть это сделает за вас кто-то другой.
- По мере возможности не выпускайте питомцев из дома или за пределы своего участка. Так они не заразятся болезнями от других животных.
- Не позволяйте питомцам лежать у вас в постели.
Если вы планируете завести животное после трансплантации, лучше выбрать здоровую собаку или кошку не моложе 1 года. Стерилизуйте или кастрируйте животное. Вне дома избегайте близких контактов с животными на ферме или в контактном зоопарке.
Родственники и гости
Вам разрешается тесный физический контакт с самыми близкими людьми. Но не следует близко контактировать с теми из них, кто простужен, или у кого есть признаки болезни. Надевайте маску, если вы должны находиться в одной комнате с больным человеком. Ваши родные и близкие друзья должны ежегодно делать прививку от гриппа.
Вы можете принимать гостей, но это должны быть небольшие группы людей. Не контактируйте с теми, кто:
- простужен;
- болеет ветряной оспой;
- недавно подвергся риску заражения ветряной оспой;
- недавно подвергся риску заражения простым герпесом, опоясывающим лишаем либо другим вирусом или инфекцией;
- недавно прошел вакцинацию живой противовирусной вакциной, например вакциной, содержащей вирус ветряной оспы или ротавирус. Таких вакцин немного, но если одна из них нужна кому-то из ваших домашних, следует сообщить их лечащим врачам, что вы живете вместе, и ваша иммунная система находится в угнетенном состоянии.
Если вы или кто-либо из ваших родственников подверглись риску заражения ветряной оспой, опоясывающим лишаем, корью или коревой краснухой, немедленно сообщите об этом своему врачу.
Вне дома
Пешие прогулки — это превосходный способ восстановить силы и выносливость. Регулярно выходите на прогулки, но избегайте грязных мест и строительных площадок. В первые месяцы после трансплантации избегайте перечисленных ниже мест при наплыве людей:
- супермаркеты;
- торговые центры;
- кинотеатры;
- школы;
- рестораны;
- общественный транспорт;
- места поклонения (такие как церкви или синагоги).
Вы можете посещать эти места в те часы, когда там не так многолюдно.
Не пользуйтесь общественным транспортом (например поездами или автобусами) по крайней мере в течение 3 месяцев после трансплантации. Мы понимаем, что вам может понадобиться такси, услуги по перевозке пассажиров или другой транспорт, например заказанный в организации Access-a-Ride, чтобы приезжать на последующие визиты. При использовании этих видов транспорта рекомендуется надевать маску.
Купаться в океане можно тогда, когда у вас восстановятся силы, и вы станете более активны. Обращайте внимание на предупреждения, которые делает местное управление здравоохранения. Вы также можете купаться в частном бассейне, если людей в нем не очень много. Убедитесь, что вода в нем хлорированная.
Не купайтесь в озерах, реках или людных бассейнах до тех пор, пока не восстановится ваша иммунная система. Не купайтесь, если вам еще не сняли туннельный катетер.
Кровотечение
Тромбоциты - это клетки крови, которые помогают образовывать сгустки и останавливать кровотечение. Когда количество тромбоцитов понижено, вы подвергаетесь риску кровотечения. Во многих случаях это не является препятствием для выписки. Возможно, пройдут недели или месяцы, прежде чем ваш организм начнет вырабатывать достаточное количество тромбоцитов, и этот показатель вернется в норму. Вам может понадобиться переливание тромбоцитов.
Признаками пониженного количества тромбоцитов являются изменения кожи, кровотечение или одновременное появление этих двух симптомов. Изменения кожи включают появление множественных синяков или петехий. Это крошечные пурпурно-красные точки на коже, которые не исчезают при нажатии. Вы можете обнаружить их на голенях или с внутренней стороны лодыжек. Если вы обнаружите большое количество петехий, позвоните врачу или медсестре/медбрату. Другим симптомом пониженного количества тромбоцитов может быть кровотечение из десен или носа.
Если после выписки у вас наблюдается какой-то из этих симптомов, и его интенсивность или частота возникновения увеличиваются, позвоните своему врачу. Позвоните врачу, если у вас этих симптомов не было, но они внезапно появились. Это может означать изменение количества тромбоцитов.
Если вы получили травму, вызвавшую кровотечение, не паникуйте. Сохраняйте спокойствие и следуйте приведенным ниже рекомендациям, в зависимости от типа травмы.
- Открытые раны: если вы порезались, закройте место пореза чистой и сухой марлевой салфеткой, полотенцем или тканью. Плотно прижмите. Не отпускайте и продолжайте прикладывать силу, пока кровотечение не остановится. Если оно не останавливается, приподнимите травмированный участок. Например, поднимите руку или подложите что-то под ступню. Приложите к ране лед и позвоните своему врачу.
- Носовые кровотечения: если у вас возникло носовое кровотечение, сядьте и слегка наклонитесь вперед. Не запрокидывайте голову. Плотно зажмите переносицу большим и указательным пальцами и держите не менее 10 минут, не отпуская. Если кровотечение не остановилось, продолжайте зажимать нос. Положите на переносицу небольшой пакетик со льдом, пока кровотечение не прекратится. Если кровотечение не прекращается более 30 минут, позвоните своему врачу.
-
Аварии: если вы попали в аварию, вам может потребоваться кровь или препараты крови. Они должны быть обработаны дозой излучения в 3000 рад. Это необходимо для того, чтобы используемая при переливании кровь не вызвала реакции отторжения трансплантата (GVHD).
- Обязательно носите аксессуар для вызова неотложной медицинской помощи. С его помощью врач, который будет вас лечить, получит эту информацию. Узнайте, какую информацию следует написать на аксессуаре, в разделе «Аксессуары для вызова неотложной медицинской помощи».
- Если вы поступили в другую больницу, попросите врача сразу же позвонить в центр MSK, чтобы узнать рекомендации по препаратам крови.
При количестве тромбоцитов менее 50 000 (50) следуйте приведенным ниже рекомендациям.
- Брейтесь электробритвой.
- Пользуйтесь зубной щеткой с мягкой щетиной или оросителем для полости рта (например WaterPic®), чтобы предотвратить кровоточивость десен. Не пользуйтесь зубной нитью.
- Не принимайте aspirin, содержащие aspirin препараты или подобные aspirin лекарства, такие как ibuprofen (Advil®) или naproxen (Aleve®). Дополнительная информация приводится в разделе «Распространенные лекарства, которые следует исключить».
- Старайтесь не сморкаться с силой.
- Если у вас запор, позвоните своему врачу. Возможно, вам нужно ввести в рацион больше содержащих клетчатку продуктов или принимать размягчитель стула.
- Избегайте занятий или видов спорта, которые могут привести к травмам. Если у вас возникли вопросы или опасения по этому поводу, поговорите со своим врачом.
Возвращение к привычному образу жизни
Повседневные дела
Длительность периода восстановления после трансплантации может быть различной. Большинству людей на это требуется 3 месяца, тогда как другим может быть необходимо больше или меньше времени.
В период после трансплантации происходит восстановление и рост клеток. Все клетки в полости рта, в желудке, кишечнике, волосах и мышцах вырастут заново. Для этого необходимы калории и энергия. Вы можете уставать больше, чем ожидали. Помните, что слабость и утомление — это нормальное явление. С каждой неделей ваши силы должны восстанавливаться быстрее.
Примерно на третьем месяце после трансплантации ваши волосы начнут расти быстрее. Вы почувствуете достаточно энергии, чтобы постепенно возвращаться к обычному уровню активности. С этого момента ваше состояние, скорее всего, будет постоянно улучшаться. Тем не менее, в большинстве случаев в течение первых 2–3 месяцев и до 1 года после трансплантации будет происходить восстановление организма.
Физическая нагрузка
Большинство людей приходят к выводу, что для восстановления сил требуется время. Возможно, вам стоит придерживаться регулярного расписания физических нагрузок. Начинайте получать физическую нагрузку с легких упражнений. Ваш физиотерапевт поможет вам определить подходящие для вас упражнения. Когда будете готовы, спросите у врача, как увеличить уровень физической нагрузки.
Не занимайтесь контактными видами спорта и не катайтесь на лыжах, пока количество тромбоцитов не превысит 100 000.
Увлечения
Некоторые увлечения, такие как работа по дереву, живопись и моделирование, предполагают использование материалов, которые могут быть токсичны. Всегда работайте в хорошо вентилируемом помещении. Оставляйте окна открытыми. Используйте нетоксичные краски и клей. Если у вас возникли вопросы или опасения по поводу того, как вернуться к своим увлечениям, поговорите со своим врачом.
Возвращение к учебе или работе
Вы сможете вернуться к учебе или выйти на работу не раньше чем где-то через 4 месяца после трансплантации. Этот срок индивидуален и зависит от многих факторов. Некоторые люди могут чувствовать готовность вернуться, тогда как другие испытывают волнение после такого длительного отсутствия. Возможно, вам будет проще делать это постепенно. Например, начните с неполного рабочего дня или 3-дневной рабочей недели. По словам большинства пациентов, думать о возвращении им было чуть ли не тяжелее, чем пережить этот первый день.
Возвращение к привычному образу жизни может быть сложным. Некоторые люди рассказывают о своих переживаниях в связи с изменениями во внешности, например выпадением волос. У других возникают проблемы с концентрацией или длительностью сосредоточения внимания. Многие уже не могут жить в прежнем темпе. Обсудить вопрос возвращения на учебу или на работу вы можете со специалистами своей бригады по трансплантации. Вы можете проконсультироваться с социальным работником, медсестрой/медбратом, психиатром или своим врачом. Совместными усилиями мы найдем способ облегчить для вас этот переходный период.
Путешествия
В течение первых 100 дней после трансплантации старайтесь находиться не дальше, чем приблизительно в 1 часе езды до центра MSK.
Если вы планируете лететь на самолете, проконсультируйтесь со своей бригадой по трансплантации. Для безопасного перелета у вас должно быть достаточное количество тромбоцитов.
Если вы намереваетесь выезжать за пределы страны в течение первых 2 лет после трансплантации, обсудите это со своей бригадой по трансплантации. Чтобы снизить риск заражения инфекционными заболеваниями во время пребывания за границей, в зависимости от пункта назначения, вам могут порекомендовать прием у специалиста по медицине путешествий.
Сексуальное здоровье
Перед выпиской спросите у своего врача, когда сексуальная активность станет для вас безопасной. Очень важно, чтобы вы и ваш партнер получили ответы на ваши вопросы. Если возникнут дополнительные вопросы, у вас будет возможность задать их, придя на прием в рамках последующего наблюдения.
Защита во время половой активности
Пока ваш врач не скажет вам, что ваша иммунная система и прежнее количество клеток крови восстановились:
-
Когда количество тромбоцитов понижено (менее 50 000)
- Воздерживайтесь от секса, предполагающего проникновение или контакт со слизистыми оболочками. Имеется в виду вагинальный, оральный и анальный секс и ввод пальцев, вибраторов или других сексуальных игрушек во влагалище или анальное отверстие. Обнимать и прижимать к себе партнера, нежно прикасаться друг к другу и целовать кожу — вот способы поддерживать интимные отношения в этот период.
-
Когда количество тромбоцитов выше 50 000:
- Пользуйтесь латексными презервативами во время вагинального, орального или анального секса.
- Пользуйтесь защитными средствами (презервативами или коффердамами), если вагинальные выделения или сперма партнера могут попасть вам в рот.
- Исключите половую активность, при которой возможен контакт фекалий с вашей полостью рта.
- Воздержитесь от секса, предполагающего контакт со слизистой оболочкой, если у вас или вашего партнера есть подозрение на наличие генитальной инфекции.
Для получения дополнительной информации о том, как вести сексуальную жизнь во время и после лечения, проконсультируйтесь со специалистом бригады по трансплантации или попросите следующие материалы:
- На нашем веб-сайте опубликованы такие материалы:
-
Американское общество по борьбе с раком (American Cancer Society, ACS) публикует материалы по вопросам сексуальной жизни после лечения рака. Их можно получить бесплатно в местном отделении ACS или на веб-сайте общества по ссылкам ниже:
- Секс и мужчина с раком (Sex and the Man with Cancer)
www.cancer.org/treatment/treatments-and-side-effects/physical-side-effe… - Секс и женщина с раком (Sex and the Woman with Cancer)
www.cancer.org/treatment/treatments-and-side-effects/physical-side-effe…
- Секс и мужчина с раком (Sex and the Man with Cancer)
Информация для женщин
После трансплантации у вас:
- может уменьшиться количество менструаций;
- могут прекратиться менструации;
- может появиться сухость и дискомфорт во влагалище.
Перед использованием описанной ниже продукции проконсультируйтесь со своим врачом по трансплантации костного мозга.
Вагинальные увлажняющие средства – это негормональные безрецептурные продукты, которые помогают устранить сухость и дискомфорт во влагалище. Их можно приобрести в большинстве аптек или через Интернет. В качестве примеров можно назвать капсулы с жидким витамином E, Replens®, Hyalo GYN® и LIQUIBEADS™ марки K-Y®.
Вагинальные смазки обычно выпускаются в форме жидкостей или гелей. Они используются в дополнение к естественной смазке женщины для снятия сухости и болезненных ощущений во время полового акта. Вы можете использовать эти смазки для большего комфорта и удовольствия во время секса. Примеры таких средств включают Astroglide®, K-Y® Jelly и Pjur® Woman Bodyglide (смазка на основе силикона). Для получения дополнительной информации ознакомьтесь с материалом Укрепление здоровья вульвовагинальной зоны.
Ваше лечение может повлиять на функционирование яичников. В результате может понизиться уровень эстрогена. После трансплантации ваш врач может порекомендовать вам принимать добавки с эстрогеном.
Если вам необходима помощь или поддержка по этим вопросам, врач может направить вас к специалисту нашей Программы по вопросам сексуальной медицины и здоровья для женщин (Female Sexual Medicine and Women’s Health Program). Вы также можете обратиться в эту программу по телефону 646-888-5076.
Информация для мужчин
После трансплантации у некоторых мужчин наблюдается снижение сексуального влечения. Это может повлиять на ваши отношения. Однако по мере восстановления сил и повышения уровня активности ситуация изменится.
Кроме того, у некоторых мужчин после трансплантации возникает эректильная дисфункция (erectile dysfunction [ED]). Для ее лечения можно применять лекарства, такие как sildenafil citrate (Viagra®) или tadalafil (Cialis®). Существует много других способов лечения ED. Ваш врач может направить вас к специалисту программы по вопросам сексуального здоровья и репродуктивной медицины для мужчин (Male Sexual and Reproductive Medicine Program). Вы также можете обратиться в эту программу по телефону 646-888-6024.
Употребление алкогольных напитков и табака
После трансплантации вашим органам понадобится время, чтобы восстановиться. Алкоголь может нанести вред вашей печени и восстанавливающемуся костному мозгу. Этот вред может усугубиться, если вы принимаете лекарства, влияющие на печень. Не употребляйте алкоголь до тех пор, пока ваш врач не подтвердит, что это безопасно.
Не курите:
- сигареты;
- сигары;
- Марихуана
- другие табачные изделия.
Несоблюдение этих рекомендаций может привести к серьезным легочным инфекциям. Это также может повысить риск развития вторичного рака.
В центре MSK есть специалисты, которые могут помочь вам бросить курить. Для получения дополнительной информации о программе лечения табакозависимости (Tobacco Treatment Program) центра MSK позвоните по телефону 212-610-0507 или перейдите по ссылке www.mskcc.org/cancer-care/counseling-support/tobacco-treatment.
Последующий уход
Прежде чем вас выпишут из больницы, для вас будет составлен график визитов с целью последующего наблюдения. Как правило, в течение первых 3 месяцев после трансплантации вы будете приходить на прием не реже 1–2 раз в неделю. По истечении этого периода, если вы будете чувствовать себя хорошо, посещения будут назначаться реже.
Перед посещениями составляйте список препаратов, на которые нужно выписать повторный рецепт. Если какие-то лекарства у вас закончатся до того, как вы попадете на прием, сообщите об этом своему врачу заранее. На приеме у врача вам выпишут рецепты, по которым вы сможете приобрести препараты либо в центре MSK, либо в своей ближайшей аптеке.
Приходя в клинику на прием в рамках последующего наблюдения, всегда надевайте хирургическую маску. Берите с собой список всех лекарств, которые вы принимаете, с указанием дозы по каждому из них. Некоторые пациенты считают целесообразным взять с собой и список вопросов, возникших со времени предыдущего посещения.
Вы сдадите кровь на анализ, чтобы определить количество клеток крови, содержание электролитов, а также проверить функцию печени и почек. Исследование костного мозга будет проводиться с учетом вашего заболевания и курса лечения.
При некоторых заболеваниях после трансплантации требуется выполнение люмбальных пункций (поясничных проколов). Люмбальная пункция дает врачу возможность после трансплантации ввести больше лекарства для химиотерапии в спинномозговую жидкость. Такое лекарство может вводиться и через резервуар Ommaya, если он установлен.
Возможно, вам потребуется лечение, предполагающее внутривенное (IV) введение, например введение антибиотиков и переливание крови. В этом случае врач или медсестра/медбрат скажут, как долго и как часто вам нужно будет проходить эти процедуры. Их проведение обычно назначается на то же время, что и приемы для последующего наблюдения.
Через какое-то время после трансплантации вас могут направить в нашу клинику для пациентов, перенесших пересадку костного мозга. Там вы встретитесь с медсестрой/медбратом высшей квалификации, которая(-ый) специализируется на проблемах выживаемости. Медсестра/медбрат высшей квалификации по выживаемости входит в бригаду по трансплантации. и тесно сотрудничает с вашими врачами и медсестрами/медбратьями, помогая в процессе вашего выздоровления. Кроме того, медсестра/медбрат высшей квалификации взаимодействует непосредственно с вашим основным лечащим врачом, что дает возможность учитывать информацию о трансплантации при предоставлении вам медицинского обслуживания в целом.
Уход за зубами
Восстановившись после трансплантации, регулярно посещайте стоматолога по месту жительства. Если вам необходима серьезная стоматологическая помощь, спросите у своего врача-трансплантолога, что вам следует делать. Он расскажет вам, когда можно будет полностью возобновить лечение у вашего стоматолога.
Сообщите своему врачу или стоматологу, если:
- вы принимали лекарства pamidromate (Aredia®) или zoledronic acid (Zometa®);
- у вас скованность нижней челюсти;
- вы испытываете зубную боль;
- у вас наблюдается утрата естественной окраски зубов у края десны.
- у вас убыль десен.
Распространенные лекарства, которые следует исключить
Не принимайте aspirin, содержащие aspirin лекарства или нестероидные противовоспалительные препараты (Nonsteroidal Anti-inflammatory Drugs [NSAIDs]), пока врач не даст вам иных указаний. Список этих лекарств приводится в материале Как проверить, содержит ли лекарство или добавка aspirin, другие НПВП, витамин Е или рыбий жир.
Если вы собираетесь принимать безрецептурные препараты, прочтите инструкции по их применению, чтобы проверить, не содержат ли эти препараты ингредиенты, которые вам следует исключить. Если вы сомневаетесь, безопасно ли вам принимать препарат, проконсультируйтесь со специалистами бригады по трансплантации.
Не принимайте растительные добавки или домашние лечебные средства, не посоветовавшись со специалистами своей бригады по трансплантации.
Этап 5: поздний период выздоровления
Рецидив
Многие беспокоятся о том, что рак вернется. Риск будет выше, если трансплантация выполнялась на поздней стадии болезни, или когда вы не находились в состоянии ремиссии. Врач будет внимательно следить за вашим состоянием и появлением признаков рецидива.
Последующий уход
Иммунизация
В результате трансплантации вы утрачиваете весь иммунитет, приобретенный вами в течение жизни до проведения процедуры. Это касается и прививок, сделанных в детском возрасте. Из-за этого вам необходимо будет пройти детскую вакцинацию, как только ваша иммунная система восстановится. Как правило, это происходит примерно через 1 год после трансплантации.
Как только введение вакцин станет для вас безопасным, вам назначат сроки вакцинации в центре MSK. Это объясняется тем, что вашему основному поставщику медицинских услуг может быть сложно получить необходимые вакцины. Сначала вам введут только «убитые» вакцины, и если на них будет реакция, вам введут «частично убитые» вакцины, например против кори и опоясывающего лишая.
Проверка зрения
Изменение зрения, иногда вследствие катаракты, — довольно распространенное явление после трансплантации. Обратитесь к окулисту, если у вас возникли какие-либо из следующих симптомов:
- неясное, нечеткое, размытое или затуманенное зрение;
- изменилось восприятие цвета;
- проблемы при вождении автомобиля в вечернее время, например, если вас слепят фары встречных машин;
- непереносимость яркого света в дневное время;
- двоение в глазах;
Возможно, вам просто нужно прописать другие очки или контактные линзы. Обязательно расскажите специалисту-оптику или офтальмологу о пройденном лечении.
Прежде чем получать рецепт на новые очки или контактные линзы, подождите не менее 3 месяцев. Во время восстановительного периода ваше зрение может измениться.
Образовательные ресурсы
В этом разделе приводится перечень обучающих материалов, которые упоминались в настоящем руководстве. Вы можете найти их в Интернете самостоятельно или попросить это сделать специалиста своей бригады по трансплантации. Вы также можете найти другие обучающие материалы на веб-сайте для пациентов и ухаживающих за ними лиц (Patient and Caregiver Education) по ссылке www.mskcc.org/pe.
- Информация о туннельном катетере
- О заблаговременном планировании ухода за пациентом для больных раком и лиц, ухаживающих за ними
- Забор аутологичных стволовых клеток периферической крови
- О заборе клеток костного мозга
- Порядок реагирования в экстренных случаях при прохождении амбулаторной клеточной терапии (цветное оформление)
- Создание семьи после лечения рака: информация для людей, рожденных с яичками
- Позовите на помощь! Не упадите!
- Как проверить, содержит ли лекарство или добавка aspirin, другие НПВП, витамин Е или рыбий жир
- Общение с лечащей командой: когда звонить по телефону, а когда использовать портал MSK MyChart
- Сохранение детородной функции перед лечением рака: варианты для людей, у которых при рождении были яичники и матка
- О переливании крови
- Как самостоятельно сделать инъекцию Filgrastim (Neupogen®) или Pegfilgrastim (Neulasta®) с помощью предварительно заполненного шприца
- Выпадение волос и лечение рака
- Гигиена рук и предотвращение инфекций
- Укрепление здоровья вульвовагинальной зоны
- Правильное питание после трансплантации стволовых клеток
- Журнал регистрации температуры и учета потребляемой жидкости при амбулаторной клеточной терапии
- Секс и лечение рака
- Сексуальное здоровье и интимная жизнь
- Уход за кожей во время проведения радиотерапии
- Хранение спермы
Learn about our Health Information Policy.
